Полиоксидоний в лечении молочницы
Вагинальная инфекция
«Мы были молоды и думали, что жизнь бесконечна, а мы – неуязвимы. Когда, наконец, мой парень отвел меня в ЗАГС и мы задумались о дальнейшей жизни, выяснилось – бурная молодость оставила о себе память. Инфекции половой сферы надо было срочно лечить нам обоим. Хорошо, что этот малоприятный факт не рассорил нас, однако вылечиться оказалось непросто, особенно мне».
Вагинальная инфекция мешает женщине ощущать радость и полноту жизни. Неприятные ощущения усугубляются невеселыми мыслями о неверности партнера. Инфекционно-воспалительные заболевания влагалища являются самой частой причиной обращения россиянок к гинекологу. Статистика утверждает: каждая вторая женщина детородного возраста страдает вагинитами различной этиологии.
Хламидиоз
«У меня определили смешанную инфекцию. Я прошла курс антибиотикотерапии, затем — еще один курс… А потом выяснилось, что надо лечить хламидиоз».
Смешанные инфекции половой сферы, при которых исследования показывают наличие нескольких возбудителей, встречаются достаточно часто. Наиболее часто выявляются сочетания гонококковой инфекции, трихомониаза, хламидиоза и некоторых других патогенных микроорганизмов.
В последние годы хламидии становятся все более «популярной» инфекцией. Восприимчивость к хламидиозу наиболее высока в юности — в возрасте от 17 до 25 лет. А вот носителем хламидий можно оставаться всю жизнь. Хламидиоз часто протекает скрыто, без ярких клинических симптомов, поэтому обнаружить присутствие этих бактерий можно только сдав соответствующий анализ. Женщина страдает от бесплодия, выкидышей, эрозии шейки матки, но зачастую даже не догадывается о причине своих несчастий — затаившемся хламидиозе. При лечении хламидиоза наиболее эффективны препараты группы макролидов.
Молочница
«Но это не было концом моих страданий. Когда я уже решила, что все зади, у меня начался зуд, обильные выделения – все по новой. Врач «обрадовал» — теперь меня «посетила» молочница. Я обиделаь на своего супруга – выходит, он мне изменяет! Хорошо, что врач вовремя объяснил: вины мужа тут нет. Грибок, вызывающий молочницу, в норме проживает на слизистой. А вот активизировался он потому что после длительного лечения моя иммунная система ослабла. Утешил, конечно, но что же теперь делать? Как укреплять иммунитет?»
Причиной многих вагинальных инфекций может быть снижение защитных сил организма, вызванное длительным приемом антибиотиков, плохой экологией, несбалансированным питанием, болезнями, стрессами и т д. Яркий пример — урогенитальный кандидоз, в просторечии молочница. Возбудитель молочницы — дрожжеподобные грибки рода Candida- в норме обитают на коже, во влагалище, во рту и кишечнине, не причиняя при этом никакого вреда, ведь здоровый организм держит их под контролем. Но иногда Candida переходит в наступление — начинает активно размножаться. Причинами такого поведения грибка могут стать: неправильное использование средств женской интимной гигиены, беременность, менопауза, длительное использование антибиотиков и многое другое. Однако в основе проблемы — ослабление иммунной системы.
Средства от молочницы
«Разрекламированные препараты для быстрого избавления от молочницы мне не помогли. Началось долгое лечение, которое давало лишь временный эффект. Болезнь возвращалась и отравляла мне жизнь. Я старалась укреплять иммунитет – принимала витамины, правильно питалась, старалась больше отдыхать. Вот только о каком активном отдыхе можно говорить, когда у тебя болит и зудит в самых интимных местах? Настроение на нуле».
Замещение нормальной микрофлоры влагалища условно-патогенными и патогенными организмами не проходит бесследно. В слизистой влагалища накапливается значительное количества токсинов, микробных метаболитов, что, в свою очередь, еще более ослабляет местный иммунитет и запускает механизмы новых патологических реакций. В ряде случаев патогенная флора синтезирует вещества, являющиеся коферментами канцерогенеза. Современная медицинская наука говорит а связи бактериального вагиноза с неопластическими процессами шейки матки.
Препарат Полиоксидоний
«Меня спас препарат с длинным названием – Полиоксидоний. Опытный гинеколог, к которому я попала на прием после месяцев безуспешной борьбы с молочницей, рассказал мне об этом препарате, восстанавливающем иммунитет. Вагинальные свечи с Полиоксидонием пополнили список лекарств и, как выяснилось, не напрасно! Полиоксидоний представляется мне мощным зверем, который борется за наше здоровье, помогает иммунной системе восстановиться и отразить нападение враждебных микроорганизмов. Прошло уже несколько лет – у нас с мужем родились прекрасные близнецы. Молочница больше не возвращается. Я здорова и счастлива. Мне помог опытный врач, и еще сильный, мощный, но совсем не страшный зверь с чудным названием – Полиоксидоний».
Полиоксидоний – иммуномодулирующий препарат, он способен воздействовать на сниженные параметры иммунной системы, не влияя на те, которые сохранились неизменными. Более того, Полисксидоний обладает выраженным детоксицирующим и антиоксидантным действием.
Эффективность применения Полиоксидония изучалась во многих клинических исследования, в т ч. и в комплексной терапии неспецифических вагинитов. При оценке иммунного статуса у таких пациентов, как правило, отмечалась вторичная иммунологическая недостаточность.
Как принимать Полиоксидоний?
Помимо этиотропной и микробицидной терапии пациенты получали Полиоксидоний в суппозиториях – по 1 свече ежедневно в течение 3 дней, а затем через день. Курс лечения — 10 суппозиториев (в дозе 6 или 12 мг]. При введении в комплексную терапию Полиоксидония отмечался более выраженный и быстрый клинический эффект. Так, практически у всех больных, принимавших Полиоксидоний, уже в течение первых 2 суток отмечалось исчезновение зуда, жжения, дискомфорта, уменьшалось количество выделений, исчезала гиперемия и отечность, явления интоксикации становились менее выраженными, отмечалась нормализация кольпоскопической картины. Добавление Полиоксидония в виде свечей в комплексную терапию неспецифических вагинитов является весьма эффективным. Возможно, использование Полиоксидония в сочетании с этиотропными препаратами способствует нанесению микроорганизмам «двойного удара». Антибиотики уничтожаютмикроорганизмы, а Полиоксидоний, обладая иммуномодулирующим эффектом на макрафагальное и нейтрофильное звенья, усиливает этот процесс.
Источник
В силу понятных причин клиенты аптек нечасто обращаются за советом первостольника по вопросам лечения т.н. деликатных недугов. К небольшому числу исключений в этом плане относится вульвовагинальный кандидоз: по данным опроса Ipsos Comcon, с жалобами посетительниц на «молочницу» в повседневной практике часто сталкивается почти половина российских провизоров (44,9%)1.
Кандида жжет
Возбудители вульвовагинальнога кандидоза (ВВК) — грибы рода Candida. В большинстве случаев это Candida albicans, однако в последние годы все чаще регистрируются инфекции, связанные и с другими видами (non-albicans) этого условно-патогенного микроорганизма: Candida glabrata, Candida tropicalis, Candida krusei и др. Следует подчеркнуть, что возникновение заболевания обусловлено не самим фактом присутствия кандид в организме (они постоянно обитают на слизистых оболочках кишечника, ротовой полости, влагалища), а их избыточным ростом и размножением. «Захватив» урогенитальный тракт, грибы колонизируют слизистую оболочку влагалища, внедряются в ее эпителий и подлежащие слои.
Характерный симптом «молочницы» — густые творожистые выделения с нейтральным запахом. При острой форме им, как правило, сопутствуют зуд, жжение и боль в области половых губ, усиление зуда во время сна или после водных процедур и полового акта, болевые ощущения во время секса и при мочеиспускании.
ВВК — заболевание весьма «назойливое»: до 50% женщин имеют ≥ 2 эпизодов острой «молочницы» в жизни, у 5% и вовсе развивается рецидивирующая форма (≥ 4 острых эпизодов в течение года)2.
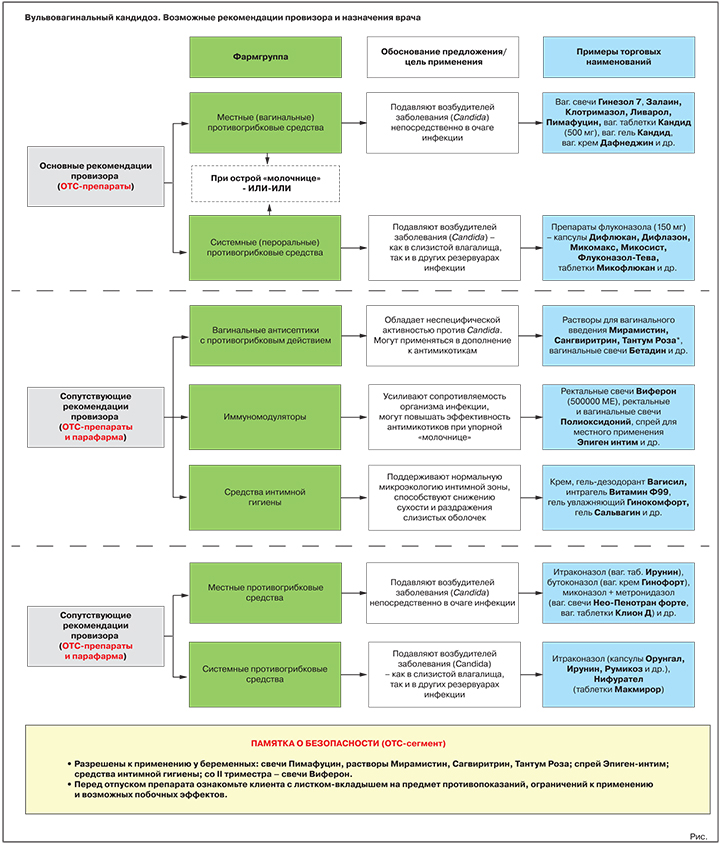
Что вправе посоветовать первостольник (ОТС-зона)
Два основных класса лекарств для терапии ВВК — местные и пероральные противогрибковые средства, активные против грибов рода Candida. Согласно действующим Федеральным рекомендациям по ведению больных урогенитальным кандидозом, в случае острой «молочницы» предпочтение отдается местным (вагинальным) формам, при невозможности их использования в ход идут антимикотики системного действия3.
В ассортименте аптек есть множество безрецептурных препаратов из этих групп, которые разрешены к применению в рамках ответственного самолечения. Разумеется, этот факт ни в коей мере не отменяет основную рекомендацию клиентке с жалобами на симптомы «молочницы»: посетить гинеколога. Это необходимо как для максимально точной диагностики инфекции (спектр возбудителей, сопутствующие инфекции и т.п.), так и для подбора оптимальной терапии, ведь многие препараты с клинически доказанной высокой эффективностью относятся к рецептурному сегменту (см. раздел «Возможные назначения врача»).
Основная рекомендация. Местные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы» непосредственно в очаге инфекции.
Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
1. Курс терапии
Безрецептурные вагинальные антимикотики различного состава обладают схожим спектром противогрибкового действия. Различные лекарственные формы препаратов не имеют значимых отличий по эффективности, их выбор в основном определяется субъективными предпочтениями пациентки: кому-то больше по нутру свечи, кому-то — вагинальные таблетки, кому-то — гель или крем. Все вагинальные OTC-препараты от «молочницы» применяются с частотой 1 раз в день (на ночь).
Пожалуй, наиболее существенное отличие между местными OTC-препаратами — рекомендованная длительность терапии при острой «молочнице». Самыми удобными в этом плане можно назвать вагинальные свечи Залаин (сертаконазол) и вагинальные таблетки Кандид (клотримазол) в дозе 500 мг: курс лечения ими состоит из однократного введения препарата.
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
Одна из основных групп риска «молочницы» — беременные: у них заболевание развивается в 2—3 раза чаще, чем у небеременных женщин4. Из OTC-препаратов допустимо использование у этой категории пациенток свечей с натамицином (Пимафуцин, Примафунгин, Экофуцин). Большинство других местных средств противопоказано в I триместре, а на 3—9 месяцах беременности может применяться только по назначению и под наблюдением врача-гинеколога.

Альтернативная или дополнительная рекомендация. Пероральные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы».
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
2. Дозировка
- При неосложненной «молочнице» флуконазол применяют однократно в дозе 150 мг. Форма выпуска 150 мг № 1 есть у всех препаратов флуконазола на российском рынке.
- При хронической (рецидивирующей) форме заболевания применяют ту же дозировку 1 раз в неделю, при этом длительность терапии устанавливается врачом.
- Режим приема натамицина при «молочнице» — по 1 таблетке 4 раза в сутки, 10—20 дней (после исчезновения симптомов рекомендуется принимать препарат еще несколько дней).
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Возможные сопутствующие рекомендации
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
- В период беременности возможно применение растворов Мирамистин, Сангвиритрин, Тантум Роза. Не рекомендуется применять со II триместра беременности свечи Бетадин.
- Тантум Роза (бензидамин), зарегистрированный как НПВП, обладает не только антисептическими свойствами, но и выраженным местным противовоспалительным и обезболивающим действием.
- Курсы применения при «молочнице»:
- Бетадин — по 1 свече 1—2 раза в день, 7 суток;
- Мирамистин — 2—4 спринцевания (по 10 мл) в день, до 2 недель;
- Сангвиритрин — 1—2 спринцевания в сутки (1 ч. л. раствора на 200 мл теплой воды), 5 дней;
- Тантум Роза — 2 спринцевания в сутки (по 1 флакону) 3—5 раз в день.
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
- Виферон разрешен к применению с 14-й недели беременности. Эпиген интим может использоваться беременными на любом сроке. Полиоксидоний этой группе пациенток противопоказан.
- При «молочнице» иммуномодуляторы применяются в комплексе с противогрибковыми средствами.
- Курсы применения при «молочнице»:
- Виферон (500 000 ЕД) — ректально, по 1 свече 2 раза в день, 5—10 суток;
- Полиоксидоний — ректально и вагинально: по 1 суппозиторию (6 мг или 12 мг) 1 раз в сутки ежедневно в течение трех дней, затем через день, курсом 10—20 суппозиториев;
- Эпиген интим — вагинально, по 1—2 впрыскивания 3—4 раза в день, 7—10 суток.
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
- Средства этой группы могут применяться в период беременности.
- Во время острой «молочницы» следует избегать средств, вызывающих выраженное снижение pH влагалища (в пределах ≤ 3,5), поскольку сильно закисленная среда благоприятствует росту кандид. По той же причине в острый период заболевания не рекомендованы вагинальные пробиотики и пребиотики.
Возможные назначения врача (Rx-зона)
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
- Общие преимущества вагинальных форм препаратов перед системными средствами — быстрое начало действия непосредственно в эпицентре инфекции, отсутствие системных побочных эффектов при соблюдении правильного режима дозирования.
- Ряд местных Rx-препаратов (Нео-Пенотран, Гайномакс, Метрогил Плюс и др.) наряду с противогрибковым компонентом содержит антибактериальное и противопротозойное средство из группы 5-нитроимидазолов (метронидазол, тиоконазол или др.). Благодаря такому комбинированному составу они нередко назначаются гинекологами при смешанных инфекциях — сочетании «молочницы» с бактериальным вагинозом и/или трихомониазом.
Пероральные противогрибковые средства
Цель применения: прямое подавление/уничтожение возбудителей «молочницы».
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
- Если препараты итраконазола и нифуратела при острой «молочнице» могут назначаться как альтернатива местным средствам, то таблетки с нистатином — исключительно как дополнение. Как и натамицин, они практически не всасываются из ЖКТ и используются лишь для противогрибковой санации кишечника. По сути они являются средствами локального, а не системного действия.
- Общие преимущества средств системного действия — распределение не только в ткани влагалища, но и в другие резервуары кандиды (кишечник, ротовая полость), удобство приема (внутрь).
- При рецидивирующей молочнице пероральные средства системного действия могут назначаться в комбинации с местными препаратами.
Иммуномодулирующие средства
Цель применения: нормализация параметров врожденного иммунитета, повышение терапевтической результативности противогрибковых препаратов при упорной, рецидивирующей «молочнице».
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).
–––––––––––––––––––––––––––––––––––––––––––––––––
1 Pharma-Q, HealthIndex, мнение провизоров – весна 2016 г. Ipsos Comcon.
2 Patel D.A. et al. Risk factors for recurrent vulvovaginal candidiasis in women receiving maintenance antifungal therapy: Result of a prospective cohort study. American Journal of Obstetrics and Gynecology, 2004, vol. 190. – P. 644—653.
3 Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. Российское общество дерматовенерологов и косметологов. М., 2015 г., 15 с.
4 Занько С.Н. Вагинальный кандидоз. Охрана материнства и детства, 2006, №5. С. 64—71.
5 https://www.accessdata.fda.gov/scripts/cder/drugsatfda/index.cfm?fuseaction=.Overview&DrugName=FLUCONAZOLE. В США соответствующие генерики зарегистрированы под торговыми названиями Fluconazole.
Источник
