Молочница новорожденных код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Молочница у грудных детей.
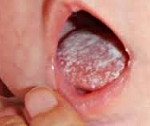
Молочница у грудных детей
Описание
Молочница. Это одна из клинических вариаций грибковых заболеваний, вызванных дрожжеподобными грибами из рода Candida У грудных детей чаще всего встречается оральная форма – кандидозный стоматит. Клинические проявления включают в себя белый творожистый налет на слизистых оболочках щек, языка и неба. В тяжелых случаях поражается вся ротовая полость, нарушается общее состояние ребенка. Диагностика предполагает выявление специфических симптомов при осмотре, подтверждение диагноза микроскопическим, бактериологическим и культуральным методами. Лечение проводится при помощи местного и системного применения антимикотических препаратов.
Дополнительные факты
Кандидоз или молочница у грудных детей – грибковая патология, которая обусловлена условно-патогенными или патогенными штаммами грибов рода Candida В 80-90% ее случаев возбудителем является C. Albicans Для новорожденных и младенцев наиболее характерен кандидоз полости рта. Впервые кандидозный стоматит был описан Гиппократом в примерно 400 году н. Э. Название «молочница» патология получила из-за белого налета на слизистых оболочках, который внешне напоминает створоженное молоко, а также из-за творожистых выделений. Заболеваемость зависит от снижения иммунитета на фоне основных патологий или внешних обстоятельств: кандидоз развивается у 20-25% детей с сахарным диабетом I типа, у 25-30% онкологических больных и у 70-90% младенцев со СПИД.
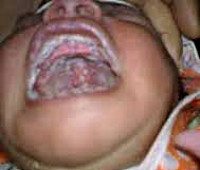
Молочница у грудных детей
Симптомы
Рвота.
Причины
Причиной молочницы у грудных детей, как и у взрослых, являются грибы из рода Candida Чаще всего в роли возбудителя выступает C. Albicans, реже – C. Tropicalis, C. Parapsilosis, C. Glabrata, C. Krusei Данные дрожжеподобные грибы входят список условно-патогенных агентов, поскольку содержатся в нормальной микрофлоре полости рта и тонкой кишки. При полноценной работе иммунной системы негативного влияния они не оказывают. На фоне снижения резистентности организма грибы начинают интенсивно расти и размножаться, повреждая при этом слизистую оболочку и подлежащие ткани.
Способствовать развитию молочницы у грудных детей могут многие экзо- и эндогенные факторы. К внутренним факторам относятся недоношенность, вскармливание смесями, перенесенные операции, гипо- и авитаминозы, алиментарные дистрофии, анемии, рахит, нарушение нормальной кишечной микрофлоры, ОРВИ, хронические вирусные заболевания (в т. ВИЧ), нарушения обмена белков, жиров и углеводов, эндокринные патологии (в т. Сахарный диабет), злокачественные новообразования, частые срыгивание и рвота. Внешними факторами, провоцирующими развитие кандидоза, являются химическое или физическое повреждение слизистой оболочки, длительная антибактериальная терапия, прием иммуносупрессивных препаратов, гормональных средств и цитостатиков, кандидозный вульвовагинит во время беременности и/или родов у матери, контакт с больными кандидозом или носителями патогенных штаммов, проведение ИВЛ и нахождение в условиях отделения РИТ.
Возможные осложнения
У детей, в отличие от взрослых, отмечается тенденция к быстрому развитию и распространению патологических процессов. Из-за этого кандидозный стоматит достаточно часто сопровождается поражением других участков тела – возникают кандидозы промежности, кишечника, межъягодичной и пахово-бедренной складки, кандидозный вульвовагинит. При тяжелых формах молочницы у грудных детей зачастую происходит гематогенная и лимфогенная диссеминация грибов – развивается сепсис. Неэффективное лечение острого кандидоза может привести к его переходу в хроническую форму. Помимо постоянных обострений и нарушений общего состояния ребенка, данное состояние становится причиной дальнейшего снижения иммунитета, склонности к аллергическим реакциям и атопическим заболеваниям, например – бронхиальной астме.
У девочек на фоне молочницы ротовой полости очень часто развивается кандидозный вульвовагинит. Клинически он проявляется гиперемией, отечностью и сухостью внешних половых органов с эрозиями слизистых оболочек. В педиатрии и неонатологии данная патология представляет большую опасность, поскольку в грудном возрасте из-за особой нежности тканей существует высокий риск срастания половых губ и стенок влагалища между собой. Подобное осложнение, помимо массивной фармакотерапии, требует хирургического вмешательства.
Диагностика
Диагностика молочницы у грудных детей основывается на полноценном сборе анамнестических данных, проведении объективного и лабораторного обследования ребенка. Инструментальные исследования, как правило, не требуются. При сборе анамнеза педиатр устанавливает этиологические и способствующие факторы, определяет время дебюта заболевания, оценивает особенности состояния ребенка. Специалист обязательно обращает внимание на грибковые патологии матери во время беременности и родов. Физикальное обследование включает в себя тщательный осмотр ротовой полости, выявление характерных налетов, определение степени тяжести процесса и осмотр других частей тела, на которых потенциально может развиться кандидоз. Ведущую роль играет лабораторная диагностика, заключающаяся в проведении микроскопии, бактериологического и серологического исследования.
Микроскопическая диагностика является первым этапом, на котором полученный при соскобе материал исследуют под световым или электронным микроскопом. Она дает возможность выявить характерные нити мицелия и дрожжеподобные клетки. Культуральный метод позволяет определить разновидность гриба и его чувствительность к конкретным антимикотическим препаратам. Этот метод также используется при неэффективности стартового эмпирического лечения распространенными средствами. Серологические реакции (чаще всего – РСК) показаны при отсутствии четкой клинической картины и низкой информативности других исследований. На основе вышеупомянутых исследований проводится дифференциальная диагностика кандидозного стоматита с острым тонзиллитом, дифтерией и острым герпетическим стоматитом у детей.
Лечение
Лечение молочницы у грудных детей зависит от распространенности патологического процесса. На ранних стадиях, при локальном поражении показана местная терапия – выполняется орошение ротовой полости противокандидозными (клотримазол, нистатин) ощелачивающими (2% раствор пищевой соды, 0,25% борный раствор) и дезинфицирующими (анилиновые красители – раствор Люголя, метиленовый синий) средствами. При грудном вскармливании показана обработка груди матери 2% содовым раствором и травяными настоями (дуб, календула и другие). Подобное лечение проводится до полного выздоровления ребенка, но сроком не менее 14 суток.
При среднетяжелых и тяжелых формах рекомендуется системная терапия путем перорального или парентерального введения антимикотических препаратов. При применении противокандидозных препаратов через рот отдается предпочтение порошкам для инъекций (флуконазол), так как приготовленный раствор оказывает не только общее, но и местное воздействие на слизистые оболочки ротовой полости. Параллельно в полном объеме осуществляется лечение сопутствующих заболеваний и симптоматическая терапия по показаниям. Согласно современным рекомендациям, такой подход следует использовать и при легких формах, поскольку он позволяет сократить сроки лечения до 3-6 суток.
Специфическая профилактика молочницы у грудных детей необходима при наличии показаний, которые включают в себя отягощенный акушерский и гинекологический анамнез матери, недоношенность и внутриутробные пороки развития ребенка, дыхательные расстройства, родовые травмы новорожденных, патологии ЦНС. Новорожденным, входящим в эту группу, первые 7 дней жизни проводится микроскопия и бактериология образцов слизистых оболочек и кала. Для младенцев, находящихся на антибактериальной терапии, назначается профилактический курс противогрибкового препарата, как правило – флуконазола.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кандидозная инфекция у детей (кандидоз, кандидамикоз, молочница) – заболевание, вызываемое дрожжеподобными грибами рода Candida. Грибы рода Candida способны поражать все слизистые оболочки, кожу, ногтевые валики, ногти, могут распространяться гематогенным путём, вызывая поражение различных органов и систем (кандидасепсис).
Код по МКБ-10
- 837.0 Кандидозный стоматит (молочница).
- 837.1 Лёгочный кандидоз.
- 837.2 Кандидоз кожи и ногтей.
- 837.3 Кандидоз вульвы и вагины.
- 837.4 Кандидоз других урогенитальных локализаций.
- 837.5 Кандидозный менингит.
- 837.6 Кандидозный эндокардит.
- 837.7 Кандидозная септицемия.
- 837.8 Кандидоз других локализаций (энтерит, хейлит).
- 837.9 Кандидоз неуточнённый.
Эпидемиология кандидоза у детей
Кандидозы широко распространены как у людей, так и у животных. Особенно часто заболевание возникает у новорождённых и детей раннего возраста, а также у ослабленных и истощенных детей.
Инфекция передаётся чаще контактным путём, реже – воздушно-капельным и через инфицированные предметы ухода. Заражение новорождённых грибами рода Candida происходит в большинстве случаев во время родов. Ребёнок может также заразиться от матери при кандидозе сосков (трещины), кожи молочных желёз и др. Возможна передача молочницы новорождённым через руки ухаживающего медицинского персонала и предметы ухода. Известны эпидемические вспышки кандидоза кожи в родильных домах, а также у детей раннего возраста в детских домах и семьях.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Причины кандидоза у детей
В род Candida включено 30 видов с 6 вариантами. Дрожжеподобные грибы растут в аэробных условиях, относятся к условно-патогенным микроорганизмам. Переносят многократное замораживание, сохраняют жизнеспособность в высушенном состоянии в течение нескольких лет. При кипячении погибают почти мгновенно. Общепринятые дезинфицирующие растворы убивают их в течение нескольких минут.
 [7], [8], [9], [10], [11], [12], [13], [14]
[7], [8], [9], [10], [11], [12], [13], [14]
Патогенез кандидоза у детей
Заражение может происходить как экзогенным, так и эндогенным путём.
Кандидозы слизистой оболочки полости рта и кожи чаще выявляют у новорождённых, и особенно у недоношенных детей, что объяснимо слабостью общих и местных защитных механизмов. Процесс легко распространяется на соседние ткани и органы, возникает генерализованная кандидозная инфекция с поражением внутренних органов. Искусственное вскармливание новорождённых также способствует возникновению и более тяжёлому течению кандидоза.
Причины и патогенез кандидоза (молочницы)
Симптомы кандидоза у детей
Наиболее частая форма кандидозной инфекции – молочница. Чаще всего её наблюдают у новорождённых и детей раннего возраста, особенно у ослабленных или имеющих другие заболевания, у длительно леченных антибиотиками. Основной признак болезни – творожистые наложения белого цвета на слизистой оболочке щёк, дёснах, мягком и твёрдом нёбе. Сначала наложения точечные, затем они сливаются. Наложения легко снимаются. В запущенных случаях наложения становятся плотными, приобретают серовато-грязный цвет, снимаются с трудом, после их удаления слизистая оболочка может кровоточить. У детей первых дней жизни, не отягощенных какими-либо заболеваниями, при возникновении молочницы общее состояние заметно не нарушается. У ослабленных детей молочница может принимать длительное хроническое течение, при этом белые наложения распространяются по краю дёсен, на мягкое и твёрдое нёбо, слизистые оболочки щёк и языка.
Симптомы кандидоза (молочницы)
Классификация кандидозной инфекции
По клинической картине различают:
- Кандидоз слизистых оболочек (полости рта, дёсен, языка, миндалин, зева, гортани, трахеи, углов рта – заеда, красной каймы губ – хейлит, зубов – кандидозный кариес, вульвы и влагалища).
- Кандидоз кожи и её придатков.
- Кандидоз интертригинозный (кандидоз крупных и мелких кожных складок, головки полового члена и препуциального мешка – баланопостит).
- Кандидоз гладкой кожи (вне складок).
- Кандидоз кожи волосистой части головы.
- Кандидоз ногтевых валиков и ногтей.
- Кандидозы висцеральные, системные:
- Кандидоз хронический генерализованный гранулематозный.
- Кандидоз бронхов, лёгких, плевры, ЖКТ, мочевых путей, глаза, уха, кандидозный сепсис.
- Аллергические проявления при кандидозе.
 [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
[15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
Диагностика кандидоза у детей
Диагноз кандидоза устанавливают на основании белых творожистых наложений (кандидоз слизистых оболочек) или типичных тёмно-красных очагов с чёткими границами с эрозированным или мацерированным роговым слоем (кандидоз кожных покровов). При висцеральном кандидозе клиническая диагностика бывает весьма затруднительной и нередко становится возможной лишь после получения результатов лабораторного исследования. Решающее значение имеет обнаружение гриба рода Candida методом ПЦР. Из других лабораторных методов сохраняют значение исследование патологического материала (чешуйки, корочки с кожи, гной, мокрота, кровь, моча, испражнения, рвотные массы, жёлчь, кусочки биопсированной ткани, трупный материал) непосредственно под микроскопом, а также культуральные исследования. Патологический материал, предназначенный для посева, предварительно обрабатывают смесью различных антибиотиков и засевают на среду Сабуро и др. Для серологических исследований используют РА, РПГА, РИФ, а также иммуноферментный анализ.
При гистологическом исследовании трупного материала или биоптата для выявления грибов используют PAS-окраску.
 [28], [29], [30], [31], [32], [33]
[28], [29], [30], [31], [32], [33]
Какие анализы необходимы?
Лечение кандидоза у детей
При локальных поражениях слизистых оболочек и кожи можно ограничиваться применением противогрибковых препаратов в виде мазей, крема или растворов. Очаги поражения обрабатывают 1-2% водным раствором бриллиантового зелёного. фукорцином (жидкостью Кастеллани), микосептином, экзодерилом и другими противогрибковыми мазями (тридерм, акридерм, тербинафин). Показан эффект от применения линимента 5% циклоферона. Для орошения полости рта используют 5-10% растворы буры в глицерине (МНН: натрия тетраборат), 1% раствор йодолипола, 5-10% раствор танина, раствор клотримазола и др. Особенное значение в терапии кандидоза слизистой оболочки полости рта имеет применение препаратов, обладающих вакциноподобным действием – имудон в таблетках для рассасывания, содержащий в своём составе в том числе и лизат грибов рода Candida.
Лечение кандидоза (молочницы)
Профилактика кандидоза у детей
В системе профилактических мер большое значение имеет рациональное применение антибактериальных препаратов, особенно антибиотиков. При длительном применении антибиотиков для профилактики кандидозной инфекции следует назначать противогрибковые препараты. Необходимо избегать контакта новорождённых и детей раннего возраста с людьми, имеющими признаки кандидозной инфекции. Существенное значение имеют правильный режим питания, обеспеченность витаминами, гигиенический уход за кожей, слизистыми оболочками, укрепление здоровья детей и взрослых.
Специфическая профилактика кандидозной инфекции не разработана.
Прогноз
В большинстве случаев благоприятный. Молочница и другие поверхностные формы кандидозной инфекции быстро излечиваются. При генерализованных формах прогноз серьёзный, зависит от течения основного заболевания, на фоне которого развилась кандидозная инфекция.
 [34], [35]
[34], [35]
Источник
Рубрика МКБ-10: P37.5
МКБ-10 / P00-P96 КЛАСС XVI Отдельные состояния, возникающие в перинатальном периоде / P35-P39 Инфекционные болезни, специфичные для перинатального периода / P37 Другие врожденные инфекционные и паразитарные болезни
Определение и общие сведения[править]
Синонимы: Кандидоинфекция.
Кандидоз – инфекционно-воспалительное заболевание, вызванное грибами рода Candida.
Эпидемиология
Кандидоз у доношенных новорожденных диагностируют в 6-15% случаев, у недоношенных новорожденных – в 30%.
Классификация
Единой классификации кандидоза не существует.
а) По времени возникновения выделяют врожденный и приобретенный кандидоз новорожденных.
б) По локализации выделяют:
• кожно-слизистый;
• висцеральный;
• диссеминированный (генерализованный) кандидоз.
Этиология и патогенез[править]
Возбудители кандидоза – дрожжеподобные грибы рода Candida, условно-патогенные микроорганизмы. Чаще выделяют C. albicans, однако в последнее время отмечают повышение роли и других представителей рода: C. glabrata, C. tropicalis, C. krusei, C. pseudotropicalis, C. parapsilosis, C. quillermondii и др.
Патогенез
Кандидоз у новорожденных развивается при внутриутробном и постнатальном (эндогенном и экзогенном) инфицировании. Заболевание развивается не у всех контаминированных пациентов и часто становится маркёром иммунодефицита. Адгезивные свойства грибов рода Candida возрастают при воздействии на организм человека большинства антибиотиков, глюкокортикоидов.
Клинические проявления[править]
Кандидоз желудочно-кишечного тракта занимает третье место в структуре кандидозных поражений (после кандидоза кожи и видимых слизистых оболочек). Возможно развитие эзофагита, эзофагогастрита, энтероколита. Специфических клинических проявлений кандидозного поражения не выявлено. Характерно отсутствие выраженного инфекционного токсикоза, несмотря на наличие отчетливой дисфункции желудочно-кишечного тракта в виде нарушения аппетита, беспокойства, срыгивания и рвоты, вздутия живота, «урчания» по ходу кишечника, диареи. Стул
слизистый, желто-зеленоватой окраски, с белыми комочками, учащенный. Характерно развитие кандидозного дерматита кожи ягодиц вокруг анального отверстия и кандидоза слизистых оболочек полости рта.
Кандидоз респираторного тракта. Типичных клинических проявлений для грибкового поражения дыхательных путей нет. При осмотре и с помощью рентгенологических методов регистрируют признаки воспаления дыхательных путей при отсутствии выраженного инфекционного токсикоза. Часто отмечают дыхательную недостаточность, обильное выделение мокроты беловатого или беловато-зеленоватого цвета, мучительный кашель.
Спектр проявлений кандидоза мочевыделительной системы обширен. Заболевание может проявляться как изолированной кандидурией с минимальным вовлечением паренхимы почек, так и острой обструкцией мочевыводящих путей мицелием гриба, так называемыми грибными шарами (характерно для недоношенных новорожденных). Обструкция в ряде случаев сопровождается олигурией, анурией и гипертензией.
Кандидозное поражение органов мочевой системы проявляется циститами, уретритами, абсцессами почек и пиелонефритами, в течении которых нет специфических для микотического поражения симптомов.
Кандидоз ЦНС выявляют относительно редко, но он приводит к тяжелым осложнениям, угрожающим жизни больного. Эту форму диагностируют в основном у недоношенных детей или у доношенных, родившихся в тяжелом состоянии, нуждающихся в длительном пребывании в отделении интенсивной терапии, проведении ИВЛ и массивной антибиотикотерапии. Возможны микотическое поражение оболочек спинного и головного мозга, вентрикулит, абсцессы и поражение вещества мозга – энцефалит.
Характерную клиническую картину заболевания отмечают чаще у детей 2-го месяца жизни и старше. Диагностируют нарастающий гипертензионный синдром, глазные симптомы (симптом Грефе, нистагм, страбизм и др.). Температурная реакция может отсутствовать, состояние и самочувствие ребенка долгое время могут существенно не нарушаться. Лишь при развитии прогрессирующей гидроцефалии, появлении очаговой симптоматики и судорог диагноз становится очевидным.
Кандидоз костной системы диагностируют редко. Заболевание протекает в виде остеомиелита одной или нескольких костей, остеоартрита или артрита. Клиническая картина не имеет типичных черт, за исключением торпидности течения (остеомиелитический процесс развивается на протяжении 1,5 мес и более и не поддается обычной антибактериальной терапии).
Кандидозный кардит. Среди поражений сердца наиболее часто диагностируют эндокардиты вследствие катетеризации
вен или после оперативных вмешательств на сердце. Проявления грибкового эндокардита сходны с бактериальным эндокардитом. В клинической картине у 50-90% больных отмечают аускультативную симптоматику и симптомы нарастающей сердечной недостаточности вскоре после катетеризации вены.
Перикардит и миокардит клинических особенностей, за исключением торпидности течения и отсутствия эффекта от обычной антибактериальной терапии, не имеют.
Диссеминированный (генерализованный) кандидоз включает изолированную кандидемию или сочетание ее с поражением внутренних органов и систем.
Клиническая картина при кандидемии яркая. Характерны бурное течение, резкое ухудшение состояния больного, появление фебрильной лихорадки, желудочно-кишечной дисфункции, сосудистых расстройств, нарушение функции почек, развитие инфекционно-токсического шока.
Наряду с кандидемией в патологический процесс иногда вовлекаются различные органы, а в тяжелых случаях диагностируют тотальное поражение всех внутренних органов.
Кандидоз новорожденного: Диагностика[править]
Физикальное обследование
Включает выявление факторов риска, анализ полученных при осмотре данных (в зависимости от локализации процесса) и оценку эффекта традиционной антибактериальной терапии.
Лабораторные исследования
а) Общий анализ крови: при локализованных поражениях и легком течении заболевания может быть не изменен. При тяжелых формах отмечают незначительный или умеренный лейкоцитоз с нейтрофильным сдвигом, но возможно течение заболевания и с неизмененной лейкоцитарной формулой. В ряде случаев выявляют эозинофилию, умеренное увеличение СОЭ.
б) Микроскопическое исследование нативного материала: исследованию подлежат кровь, моча, фекалии, ликвор, промывные воды и аспираты из бронхов и желудка, гнойное отделяемое из воспалительных очагов, экссудат из полостей, соскоб c кожи и слизистых оболочек и другие биологические материалы.
в) Посев материала из патологического очага, идентификация грибов и определение чувствительности к противогрибковым средствам. Посев выделенных субстратов проводят на среду Сабуро или другие среды для роста грибов. Определение возбудителя в локусах, где грибы составляют часть сапрофитной флоры (полость рта, кишечник, мочеполовые органы и др.), не дает оснований для диагностики кандидоза, особенно при отсутствии соответствующей клинической симптоматики. Обнаружение грибов в стерильных средах (ликворе, крови, экссудате) при
наличии клинической картины позволяет установить диагноз кандидоза.
г) Исследование ПЦР: положительные результаты исследования стерильных субстратов (ликвор, кровь) подтверждают диагноз. На фоне противогрибковой терапии или вскоре после ее окончания можно получить ложноположительный результат. Методом ПЦР чаще определяют С. albicans.
д) Общий анализ мочи изменяется при кандидозе мочевыделительной системы. Характерны умеренная лейкоцитурия, минимальная протеинурия, реже – цилиндрурия, наличие дрожжеподобных грибов рода Candida.
Исследование ликвора проводят при кандидозе ЦНС. Характерна выраженная белково-клеточная диссоциация (резкое повышение содержания белка при незначительном увеличении клеточности). Цитоз: не более 300-500 клеток в 3 мкл, нейтрофильно-лимфоцитарного характера.
Инструментальные исследования
а) Рентгенография легких. При легочном кандидозе выявляют уплотнение перибронхиальной, периваскулярной ткани и межуточной стромы легких. В дальнейшем регистрируют мелкопятнистые тени неправильных очертаний с расплывчатыми границами, тенденцией к слиянию и образованию негомогенного затемнения с тяжами, идущими к корню легкого. В тяжелых случаях отмечают очаги распада кандидозных инфильтратов в легких с образованием отдельных крупных и мелких полостей.
б) УЗИ почек проводят при подозрении на их поражение. Выявляют грибные шары в лоханках и дифференцируют кандидурию, обусловленную циститом, от поражения собственно почек.
в) Нейросонографию применяют для диагностики кандидоза ЦНС. В острой фазе менингита и менингоэнцефалита отмечают отек мозга с диффузным повышением эхоплотности мозга, снижение или отсутствие пульсации сосудов мозга. По мере купирования острых явлений определяют повышение эхогенности извилин, признаки размягчения мозга, кавитацию. При развитии вентрикулита выявляют утолщение стенок и изменение формы желудочков. Характерное осложнение менингита и менингоэнцефалита – гидроцефалия.
Дифференциальный диагноз[править]
Необходимость проведения дифференциальной диагностики определяет клиническая форма кандидоза. Дифференциальную диагностику проводят для исключения бактериальной, вирусной и паразитарной этиологии поражения органа или системы.
Кандидоз новорожденного: Лечение[править]
Цели лечения
Санация очага и, при необходимости, проведение симптоматической терапии.
Показания к госпитализации
Необходимо госпитализировать больных с распространенным кандидозом кожи, сопровождающимся нарушением общего состояния, а также со всеми формами висцерального и диссеминированного кандидоза.
Медикаментозное лечение
При локализованном кандидозе кожи применяют только местную терапию противогрибковыми кремами и мазями: сертаконазолом, клотримазолом, миконазолом. Нистатин в виде мази на сегодняшний день наименее эффективен. При распространенном кандидозе показана терапия системным антимикотиком флуконазолом из расчета 8-10 мг/кг массы однократно в сутки в течение 5-7 дней. При кандидозе слизистой оболочки полости рта проводят обработку 0,1% раствором хлоргексидина и 1% раствором клотримазола. С меньшим успехом используется 2% раствор натрия гидрокарбоната. При распространенном кандидозе слизистых оболочек к лечению подключают флуконазол из расчета 5-8 мг/кг 1 раз в сутки. При поражении половых органов слизистые оболочки обрабатывают кремом, мазью или раствором клотримазола.
При легких формах кандидоза желудочно-кишечного тракта возможно амбулаторное применение флуконазола или нистатина. Флуконазол назначают внутрь в дозе 8-10 мг/кг в сутки однократно. Нистатин – 75 000-100 000 ЕД/кг в сутки в 3-4 приема. Длительность курса терапии определяют в соответствии с клинической картиной, обычно 7-14 дней.
При легочном кандидозе и кандидозе мочеполовых органов назначают флуконазол внутрь или внутривенно (в зависимости от тяжести заболевания). Суточная доза – 10-12 мг однократно. При ступенчатой терапии начинают с внутривенного введения препарата, затем вводят флуконазол внутрь. Длительность внутривенного введения может составлять от 5 до 14 дней в зависимости от тяжести процесса. Общий курс терапии – не менее 2 нед. При отсутствии эффекта от терапии флуконазолом в течение первых 5 дней (при наличии С. krusei и других видов Candida, резистентных к флуконазолу), показано назначение амфотерицина В или его липосомальной формы. Длительность курса лечения амфотерицином В определяют в соответствии с клиническими проявлениями заболевания (не менее 2 нед). Показана иммунокорригирующая терапия.
При кандидозе ЦНС, учитывая неблагоприятный прогноз и возможность выделения нескольких видов Candida у больного, сразу назначают комбинированную терапию флуконазолом и амфотерицином В.
Флуконазол сначала назначают внутривенно в суточной дозе 12-15 мг/кг однократно. Внутривенное введение препарата продолжают не менее 10-14 дней, затем препарат вводят внутрь (в той же дозе). Амфотерицин В назначают в возрастающих дозах: начальная доза обычно составляет 100 ЕД/кг 1 раз в 2-3 дня, затем ее постепенно увеличивают до 500-1000 ЕД/кг. При выраженной почечной недостаточности и нарушении функции печени предпочтительно назначение липосомальной формы амфотерицина В. Длительность курса терапии определяют клиническая картина и результаты исследования ликвора.
При висцеральном и генерализованном кандидозе показано внутривенное введение флуконазола. Препарат вводят в суточной дозе 12-15 мг/кг однократно. Курс лечения – не менее 1428 дней, при необходимости после этого препарат вводят внутрь.
При неэффективности терапии флуконазолом в течение 5-7 дней (при заболеваниях, вызванных резистентными к флуконазолу штаммами грибов) показано назначение амфотерицина B или его липосомальной формы
.
Антимикотическую терапию сочетают с инфузионной, иммунокорригирующей и другими видами патогенетической терапии.
Хирургическое лечение
При прогрессирующей гидроцефалии показано наложение вентрикулоперитонеального шунта.
Дальнейшее ведение
При легких формах кандидоза особенностей ведения нет. При наличии тяжелых последствий (например, гидроцефалии) за ребенком устанавливают наблюдение.
Профилактика[править]
Показания к проведению профилактики кандидоза у новорожденных и детей первых месяцев жизни:
• длительное (более 2 нед) применение антибиотиков, комбинированная антибиотикотерапия;
• длительное парентеральное питание (более 7 дней);
• длительная ИВЛ (более 5 дней);
• катетеризация центральных сосудов (более 5 дней);
• полостные хирургические вмешательства;
• абсолютная нейтропения (число нейтрофилов менее 1,5х109/л).
Препарат выбора для проведения профилактики – флуконазол, его назначают в дозе 5-8 мг/кг в сутки.
Д.К. Бенджамин на основании многоцентрового исследования выделил достоверные факторы риска развития кандидемии у недоношенных детей. Каждому фактору риска была присвоена балльная оценка, по сумме этих оценок определяют вероятность развития кандидемии.
Оценка факторов риска (по Д.К. Бенджамин и соавт.).
• Гестационный возраст:
– более 28 нед – 0 баллов;
– 25-27 нед – 1 балл;
– менее 25 нед – 2 балла.
• Тромбоцитопения:
– более 150х109/л – 0 баллов;
– менее 150х109/л – 2 балла.
• Прием цефалоспоринов или карбапенемов в течение 7 дней перед посевом крови – 2 балла.
У недоношенных детей, родившихся с массой тела менее 1500 г, для профилактики инвазивного кандидоза после 5 дней жизни используют флуконазол в дозе 3 мг/кг. На 1-й неделе жизни препарат применяют каждые 72 ч, начиная с 3-й недели – каждые 48 ч, с 5-й недели жизни – каждые 24 ч. Лечение проводят все время, пока ребенок находится в отделении реанимации и интенсивной терапии.
Прочее[править]
Прогноз
При поражении кожи и слизистых оболочек при своевременной адекватной терапии прогноз обычно благоприятный. Висцеральные формы, особенно кандидоз ЦНС и генерализованный кандидоз, имеющие, как правило, тяжелое течение, характеризуются неблагоприятным прогнозом. Летальность достигает 60-80%. Большинство выживших пациентов – инвалиды.
Источники (ссылки)[править]
Неонатология. Национальное руководство. Краткое издание [Электронный ресурс] / Под ред. Н.Н. Володина – М. : ГЭОТАР-Медиа, 2013. – https://www.rosmedlib.ru/book/ISBN9785970424438.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
