Лечение простатита по квотам
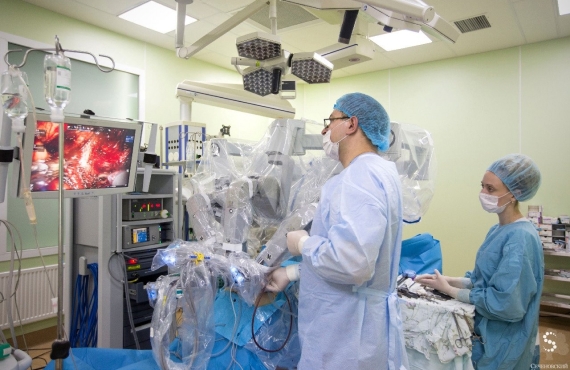
Что такое высокотехнологичная помощь в урологии?
Высокотехнологичная медицинская помощь в урологии – это медицинская помощь урологическим пациентам, выполняемая с использованием сложных и уникальных медицинских технологий, основанных на последних современных достижениях науки и техники, высококвалифицированными медицинскими кадрами.
Какие урологические операции считаются высокотехнологичными?
Перечень видов высокотехнологичной медицинской помощи утверждается приказом Минздравсоцразвития России.
В урологии это:
- перкутанная нефролитотрипсия с литоэкстракцией,
- дистанционная нефролитотрипсия,
- реконструктивно-пластические операции органов мочеполовой системы,
- наложение вазо-вазоанастомоза,
- наложение вазо-эпидидимианастомоза,
- операции при стрессовом недержании мочи у женщин,
- операции при недержании мочи у мужчин,
- сфинктеропластика при нервно-мышечной дисфункции мочевого пузыря, эстрофии мочевого пузыря,
- имплантация системы для сакральной стимуляции мочевого пузыря,
- имплантация электронного стимулятора в мочевой пузырь,
- установка стента в мочевыводящие пути,
- иссечение уретрального свища,
- исеечение пузырно-кишечного свища,
- брахитерапия.
Как финансируется высокотехнологичная помощь в урологии?
В 2006 году изменился механизм финансирования высокотехнологичной медицинской помощи в урологии по конечному результату. Если раньше средства федерального бюджета направлялись на содержание медицинских учреждений, то сейчас они направляются на компенсацию затрат по нормативам за пролеченных больных. Это произошло в связи с началом реализации приоритетного национального проекта «Здоровье». Впервые в 2006 году финансирование высокотехнологичной медицинской помощи включило расходы на дорогостоящие медицинские изделия (эндопротезы, стенты, клапаны, имплантанты и пр.), а также дорогостоящие лекарственные средства.
Как получить направление на оказание высокотехнологичной помощи урологическому пациенту?
Чтобы получить направление в медицинское учреждение, оказывающее высокотехнологичную урологическую медицинскую помощь, сначала нужно обратиться в поликлинику по месту жительства, где на основании пройденных Вами результатов медицинских обследований врачебная комиссия принимает решение о необходимости предоставления Вам высокотехнологичной помощи в региональных или федеральных медицинских центрах. Если Вам требуется лечение в федеральных центрах, поликлиническая комиссия предоставляет документы другой комиссии в органе управления здравоохранением субъекта Российской Федерации, которая принимает окончательное решение.
Как получить направление на оказание высокотехнологичной помощи урологическому пациенту, если врач в поликлинике не знает о такой возможности?
К сожалению, не все врачи в поликлиниках знакомы с возможностями высокотехнологичной медицинской помощи в урологии, поэтому нередко, пациентам на местах, врачи не говорят о возможности получения этой помощи или умалчивают из-за сложности оформления документации.
В связи с этим, сложилась тенденция, при которой пациент самостоятельно или по рекомендации родственников и знакомых находит то лечебное учреждение, где ему смогут оказать высокотехнологичную урологическую помощь, и получает первичную консультацию в этом учреждении. По результатам осмотра и обследования пациент получает на руки заключение компетентных специалистов, где ему рекомендуется выполнить нужную высокотехнологичную операцию, и это лечебное учреждение готово оказать подобную медицинскую помощь.
С этим заключением в региональном департаменте или в министерстве здравоохранения пациент может оформить документы и получить регинальную квоту на получение высокотехнологичной урологической помощи.
Оплачивается ли проезд к месту оказания высокотехнологичной урологической помощи?
Проезд в центры оказания высокотехнологичной урологической помощи оплачивается гражданам, имеющим право на получение государственной социальной помощи в виде набора социальных услуг, т.е. инвалидам. Средства выделяются из Фонда социального страхования. Остальным гражданам оплата проезда до места лечения является расходным обязательством субъектов Российской Федерации (приказ Минздравсоцразвития России от 5 октября 2005 года № 617).
Должен ли пациент платить за высокотехнологичную помощь в урологии?
Высокотехнологичная медицинская помощь в урологии, оказываемая по направлениям органов управления здравоохранением субъектов Российской Федерации в рамках государственного задания, оплачивается из федерального бюджета.
Должны быть исключены дополнительные платежи граждан (за расходные материалы и т.д.), получающих такую медицинскую помощь.
Пациент может оплачивать только дополнительные услуги, например, пребывание в более комфортной палате.
Должен ли пациент ожидать своей очереди на высокотехнологичную урологическую помощь?
Период ожидания на получение высокотехнологичных видов урологической помощи может иметь место. Однако, он значительно уменьшится за счет планируемого увеличения объемов финансирования указанных видов медицинской помощи и строительства федеральных центров высоких медицинских технологий.
В 2006 году с целью упорядочения получения высокотехнологичных видов медицинской помощи была создана система «листа ожидания». Это стало возможным благодаря появлению стандартов медицинской помощи, рекомендуемых при оказании высокотехнологичной медицинской помощи. В 2006 году 308 таких стандартов были разработаны и внедрены в практику.
Сколько человек уже получили высокотехнологичную помощь?
В 2006 году высокотехнологичную медицинскую помощь за счет средств федерального бюджета получили 128 тысяч граждан РФ, в 2007 году – 170 тысяч.
Сколько денег для получения высокотехнологичной помощи было выделено из федерального бюджета в 2006-2007 годах?
На оказание высокотехнологичной помощи из федерального бюджета в 2006 году было выделено 9,8 млрд руб. Финансирование в 2007 году составило 17,5 млрд рублей, в 2008 году – 22,0 млрд руб. В 2009 году запланировано 26,5 млрд руб.
Где оказывается высокотехнологичная медицинская помощь?
В 2006 году оказание высокотехнологичной медицинской помощи проводилось только на базе федеральных специализированных медицинских учреждений. С 2007 года в выполнении государственного задания на оказание высокотехнологичной медицинской помощи могут принимать участие медицинские учреждения Российской Федерации и муниципальных образований.
Список учреждений, где оказывают высокотехнологичную помощь:
- Ивановский научно-исследовательский институт материнства и детства имени В.Н. Городкова Федерального агентства по высокотехнологичной медицинской помощи, г. Иваново – сроком до 30 мая 2008 г.,
- Кировский научно-исследовательский институт гематологии и переливания крови Федерального агентства по высокотехнологичной медицинской помощи, г. Киров – сроком до 14 сентября 2011 г.,
- Московский научно-исследовательский институт глазных болезней имени Гельмгольца Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 30 июня 2010 г.,
- Новосибирский научно-исследовательский институт травматологии и ортопедии Федерального агентства по высокотехнологичной медицинской помощи, г. Новосибирск – сроком до 11 июня 2008 г.,
- Санкт-Петербургский научно-исследовательский институт фтизиопульмонологии Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 22 февраля 2013 г.,
- Саратовский научно-исследовательский институт травматологии и ортопедии Федерального агентства по высокотехнологичной медицинской помощи, г. Саратов – сроком 13 октября 2010 г.,
- Ростовский научно-исследовательский институт акушерства и педиатрии Федерального агентства по высокотехнологичной медицинской помощи, г. Ростов-на-Дону – сроком до 11 марта 2008 г.
- Государственный научно-исследовательский центр профилактической медицины Федерального агентства по высокотехнологичной медицинской помощи, г. Москва –сроком до 14 июля 2010 г.,
- Научно-исследовательский институт онкологии им. проф. Н.Н.Петрова Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 21 марта 2013 г.
- Эндокринологический научный центр Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 7 августа 2009 г.,
- Уральский научно-исследовательский институт травматологии и ортопедии имени В.Д. Чаклина Федерального агентства по высокотехнологичной медицинской помощи, г. Екатеринбург – сроком до 9 ноября 2011 г.,
- Уральский научно-исследовательский институт охраны материнства и младенчества Федерального агентства по высокотехнологичной медицинской помощи, г. Екатеринбург – сроком до 14 июля 2010 г.,
- Московский научно-исследовательский онкологический институт им. П.А.Герцена Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 11 июля 2008 г.,
- Научно-исследовательский институт урологии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва– сроком до 2 марта 2009 г.,
- Российский научный центр рентгенорадиологии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 11 июня 2008 г.,
- Государственный научный центр колопроктологии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 15 июля 2009 г.,
- Нижегородский научно-исследовательский институт травматологии и ортопедии Федерального агентства по здравоохранению и социальному развитию, г. Нижний Новгород – сроком до 10 августа 2008 г.,
- Новосибирский научно-исследовательский институт патологии кровообращения имени академика Е.Н.Мешалкина Федерального агентства по высокотехнологичной медицинской помощи, г. Новосибирск – сроком до 11 марта 2008 г.,
- Российский ордена Трудового Красного Знамени, ордена Дружбы народов научно-исследовательский институт гематологии и трансфузиологии Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 24 июля 2008 г.,
- Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 3 октября 2008 г.,
- Российский научно-исследовательский нейрохирургический институт имени профессора А.Л.Поленова Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 24 ноября 2010 г.,
- Научно-исследовательский детский ортопедический институт имени Г.И. Турнера Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 2 декабря 2009 г.,
- Саратовский научно-исследовательский институт кардиологии Федерального агентства по высокотехнологичной медицинской помощи, г. Саратов – сроком до 14 июля 2010 г.,
- Российский ордена Трудового Красного Знамени научно-исследовательский институт травматологии и ортопедии им. Р.Р.Вредена Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 30 октября 2008 г.
- Центральный научно-исследовательский кожно-венерологический институт Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 25 декабря 2008 г.,
- Российский кардиологический научно-производственный комплекс Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком 11 апреля 2008 г.,
- Уральский научно-исследовательский институт дерматовенерологии и иммунопатологии Федерального агентства по высокотехнологичной медицинской помощи, г. Екатеринбург – сроком до 10 августа 2011 г.,
- Межотраслевой научно-технический комплекс “Микрохирургия глаза” имени академика С.Н.Федорова Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 11 июня 2008 г.,
- Центральный научно-исследовательский институт стоматологии и челюстно – лицевой хирургии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 22 декабря 2010 г.,
- Российский научный центр “Восстановительная травматология и ортопедия” имени академика Г.А.Илизарова Федерального агентства по высокотехнологичной медицинской помощи, г. Курган – сроком до 4 марта 2013 г.,
- Институт хирургии им. А.В.Вишневского Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 29 апреля 2009 г.,
- Российский научный центр радиологии и хирургических технологий Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт-Петербург – сроком до 11 марта 2008 г.,
- Центральный научно-исследовательский институт травматологии и ортопедии имени Н.Н. Приорова Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 25 ноября 2008 г.,
- Научный центр акушерства, гинекологии и перинатологии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 29 августа 2008 г.,
- Ростовский научно-исследовательский онкологический институт Федерального агентства по высокотехнологичной медицинской помощи, г. Ростов – на Дону – 22 декабря 2010 г.,
- Московский научно-исследовательский институт педиатрии и детской хирургии Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 25 марта 2009 г.,
- Федеральный центр сердца, крови и эндокринологии имени В.А. Алмазова Федерального агентства по высокотехнологичной медицинской помощи, г. Санкт – Петербург – сроком до 21 марта 2013 г.,
- Научно-исследовательский институт трансплантологии и искусственных органов Федерального агентства по высокотехнологичной медицинской помощи, г. Москва – сроком до 11 апреля 2008 г.,
- Уральский научно-исследовательский институт фтизиопульмонологии Федерального агентства по высокотехнологичной медицинской помощи, г. Екатеринбург – сроком до 22 февраля 2012 г.
- Врач-уролог Шадёркин Игорь Аркадьевич (, г. Москва)
- Врач-уролог Шадёркина Виктория Анатольевна (Краевой Онкоцентр, г. Краснодар)
Статья носит информационный характер. При любых проблемах со здоровьем – не занимайтесь самодиагностикой и обратитесь к врачу!
Автор:
В.А. Шадеркина – врач уролог, онколог, научный редактор Uroweb.ru. Председатель Ассоциации медицинских журналистов.
Источник
Хроническим простатитом называют патологию в предстательной железе, при которой боли и дискомфорт в мочеполовой системе мужчины сохраняются более трех месяцев.
Хронический простатит возникает и развивается, как правило, из-за образа жизни мужчины, который влияет на функциональность предстательной железы. Среди определяющих факторов можно выделить:
- беспорядочные половые связи без применения контрацепции, которые приводят к заражению половыми инфекциями;
- регулярное переохлаждение;
- длительный отказ от половой жизни;
- малоподвижный образ жизни;
- нарушения в гормональном фоне;
- недостаток витаминов и микроэлементов;
- слабая иммунная система.
Простатитом, как правило, заболевают мужчины старше 40 лет. Хронический простатит значительно снижает качество жизни пациента.
Симптомы
Хронический простатит всегда сопровождается тремя группами симптомов:
- боли и дискомфорт как в области малого таза, так и в мочеполовой системе пациента;
- нарушение сексуальных функций;
- сложности при мочеиспускании.
Диагностические исследования
Постановка диагноза «хронический простатит» основывается на триаде основных симптомов. Однако, иногда болезнь может протекать бессимптомно. Поэтому уролог в любом случае обязательно назначает ряд физикальных, лабораторных и инструментальных исследований, цель которых определить состояние иммунитета и неврологического статуса пациента.
Субъективное влияние болезни на пациента выявляют с помощью анкет, которые давно разработаны специалистами и подтвердили свою эффективность. Пациент отвечает на вопросы об интенсивности, частоте и продолжительности возникающих болей, нарушениях при мочеиспускании, характере нарушений в сексуальной жизни и своем отношении к этим симптомам. Таким образом определяется психологическое и эмоциональное состояние пациента.
Лабораторные исследования позволяют определить форму хронического простатита: бактериальную или небактериальную. Для анализа у пациента берут образец мочи и соскоб слизистой флоры мочеиспускательного канала.
К инструментальным методам относится УЗИ органов малого таза и рентгенологическое исследование. Последнее назначается пациентам только при подозрении на инфравезикальную обструкцию (препятствие в мочеиспускательном канале, приводящее к нарушению оттока мочи).
Результаты УЗИ мошонки и паховой области
Результаты УЗИ предстательной железы
Результаты микроскопического исследования осадка секрета простаты
Результаты общего анализа крови
Результаты биохимического анализа крови
Результаты общего анализа мочи
Результаты анализа утренней мочи с исследованием осадка
Результаты бактериологического анализа мочи
Методы лечения
Хронический простатит требует последовательного, комплексного лечения.
Самое главное – это пересмотр и изменение образа жизни пациентом. Особенно в случае диагностирования бактериальной формы. Важно нормализовать половую жизнь и соблюдать диету, которая подготовит пациента к лечению.
После такой подготовки пациенту назначаются лекарственные препараты, которые уничтожают инфекцию (если болезнь носит бактериальный характер) и приводит в норму кровообращение в органах малого таза. Это антибактериальные и антихолинеологические препараты, иммунномодуляторы, ангиопротекторы, сосудорасширяющие препараты. Дополнительно назначается массаж простаты. Иногда антибактериальные препараты могут быть заменены на фторхинолоны, преимуществом которых является активное прямое воздействие на грамотрицательные микроорганизмы, уреаплазмы, хламидии.
Для того, чтобы повысить эффективность медикаментозного лечения, иногда назначаются физические способы лечения. Самым эффективным из них считается трансректальная микроволновая гипертермия и различные формы физиотерапии (грязелечение, лазеротерапия, электофорез и др.).
Если лекарственные и физиотерапевтические методы долгое время не приносят ожидаемого эффекта, пациента могут направить на трансуретральную электрохирургию.
Источник
мы предоставляем бесплатную медицинскую помощь по полису обязательного медицинского страхования
 Конституция Российской Федерации гарантирует всем гражданам бесплатную медицинскую помощь по полису обязательного медицинского страхования (ОМС). Виды бесплатной помощи, оказываемой по полису ОМС:
Конституция Российской Федерации гарантирует всем гражданам бесплатную медицинскую помощь по полису обязательного медицинского страхования (ОМС). Виды бесплатной помощи, оказываемой по полису ОМС:
- первичная медицинская помощь (амбулаторно-поликлиническая);
- скорая медицинская помощь,
- специализированная медицинская помощь (при установленном диагнозе проводится лечение конкретного заболевания)
- высокотехнологичная медицинская помощь (лечение заболеваний с применением высокотехнологичных, сложных, затратных методов лечения).
Наличие полиса ОМС подтверждает, что лечение пациента в государственных и некоторых частных клиниках будет оплачено из фонда обязательного медицинского страхования, который формируется за счет обязательных взносов граждан.
Вкратце о системе ОМС
Оплата лечения в системе ОМС происходит по специально сформированным тарифам на каждое заболевание, но не зависит от метода лечения этого заболевания. Тарифы едины для всех лечебных учреждений. В тарифе ОМС прописано, сколько и каких процедур, анализов и исследований клиника может и должна выполнить при лечении определенного заболевания.
Тарифы едины для всех клиник, а это значит, что пациент может выбрать более высокотехнологичную и хорошо оборудованную клинику, невзирая на стоимость лечения. Взаиморасчеты с клиникой проведет страховая компания.
Некоторые дорогостоящие процедуры в рамках системы ОМС могут выполняться только при строгой необходимости, которую клиника должна доказать, иначе они просто не будут оплачены фондом ОМС. Поэтому лечение пациентов в системе ОМС, к сожалению, имеет свои ограничения.
Лечебные учреждения вынуждены работать по правилам, которые установил фонд ОМС для каждого заболевания. Важно сказать, что оказание пациентам высокотехнологичной медицинской помощи (ВМП), так называемое лечение “по квотам”, также оплачивается из фонда ОМС и соответственно проводится согласно прописанным выше алгоритмам.
Но тарифы системы ВМП выше и предназначены именно для оказания сложного, высокотехнологичного лечения, что позволяет сотрудникам клиники задействовать все мощи современных способов лечения, передовых технологий и высококачественные расходные материалы.
Не все больницы в России имеют право выполнять высокотехнологичную медицинскую помощь. Каждый год Министерство Здравоохранения РФ формирует список из клиник, которые могут проводить лечение пациентов по ВМП. Выбранные клиники получают так называемое задание от Минздрава, которое определяет то количество пациентов, которое больница может пролечить по ВМП.
В медицинских центрах федерального значения по полису ОМС оказывается только высокотехнологичная и специализированная медицинская помощь. Клиника колопроктологии и минимальноинвазивной хирургии входит в состав первого МГМУ им. Сеченов, соответственно на ее распространяются эти же требования.
Как получить медицинскую помощь по полису ОМС?
Вариант 1. По направлению из поликлиники
- Необходим сам полис ОМС. Если его нет, и вы гражданин РФ – нужно обратиться в страховую компанию, которая работает с территориальным фондом ОМС, написать заявление и получить сразу же временный полис, а примерно через месяц и постоянный полис ОМС. После получения полиса ОМС вам необходимо прикрепиться к поликлинике, которую вы можете выбрать самостоятельно. После этого вы можете претендовать на получение высокотехнологичной медицинской помощи по полису ОМС.
- Направление из поликлиники, к которой пациент прикреплен (по месту жительства или по его выбору). Такое направление в городскую больницу или федеральный центр выдается пациенту в случае, если врачи поликлиники не могут самостоятельно установить диагноз у пациента или провести лечение. Направление из поликлиники позволяет федеральному медицинскому учреждению, которым является Первый МГМУ им. Сеченова и наша Клиника, оказывать пациенту первичную, специализированную и высокотехнологичную помощь.
В поликлинике вы можете получить как направление на бесплатную консультацию в нашей Клинике, так и направление на бесплатное лечение.
Вариант 2. По направлению врачей нашей Клиники
Врачи Клиники колопроктологии и малоинвазивной хирургии в отдельных случаях также могут оформлять направления на лечение. Количество направлений ограничено и распространяется на определенные виды заболеваний или осложнений.
Узнать о возможности бесплатного лечения по полису ОМС можно во время очной консультации с врачом. В этом случае, вы минуете этап согласования и получения направления в поликлинике. Обращаем ваше внимание, что направления на лечение по ОМС, которые оформляются непосредственно в нашей Клинике, имеют ограниченное количество.
Для оформления направления по полису ОМС через врача нашей Клиники, вам потребуется:
1. полис ОМС
2. самостоятельное обращение в клинику только для лечения (не проведения комплекса диагностических мероприятий) при уже установленном диагнозе
Источник
