Как вылечить молочницу в промежности
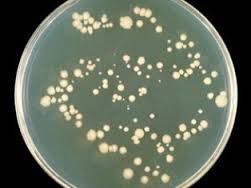

Грибок промежности может быть вызван различными видами микроорганизмов.
Есть некоторые общие симптомы: появление зудящих пятен.
Но лечатся заболевание по-разному.
Их следует отличать не только между собой, но и от негрибковых патологий кожи, имеющих схожие симптомы.
Чаще всего грибковые заболевания промежности – это кандидоз, отрубевидный лишай или паховая дерматофития.
Другие патологии встречаются значительно реже.
Кандидоз промежности
Кандиды могут поражать только складки кожи в промежности.
Потому что им необходима достаточная влажность.
Чаще патология возникает у женщин.
Основным предрасполагающим фактором является мацерация.
Когда кожа сильно потеет и не высушивается, на ней появляются опрелости и грибки.
Факторы риска:
- ожирение;
- избыточное пото- или салоотделение;
- дефицит иммунитета;
- ВИЧ;
- сахарный диабет;
- применение глюкокортикоидов;
- использование цитостатиков, иммунодепрессантов;
- лучевая терапия;
- антибиотикотерапия.
Изначально появляются красные пятна.
Могут возникать папулы и пустулы.
В дальнейшем в местах, где кожные складки промежности соприкасаются, появляются эрозии.
Они имеют неправильную форму.
От здоровой кожи резко отграничены воротничком набухшего (размягченного под действием влаги) эпидермиса.
Поверхность эрозий красная или цианотическая.
Часто в складках появляются трещины.
Обычно они неболезненные.
В состоянии покоя боли нет вообще.
Она может возникать при ходьбе или пальпации.
Внутри трещин нередко накапливается белая творожистая масса.
Эрозии могут увеличиваться в размерах.
Они распространяются по периферии.
Пациенты часто жалуются на зуд кожи промежности.
Кандидозная инфекция часто осложняется аллергическими реакциями.
При длительном существовании очагов воспаления в промежности происходит сенсибилизация организма.
Появляется генерализованный зуд кожных покровов.
Зуд также может быть локализованным.
Он появляется там, где располагаются очаги грибкового воспаления, в данном случае это промежность.
На коже появляется аллергическая сыпь.
Чаще всего она выглядит точно так же, как очаги воспаления, вызванные грибком в промежности.
Врачам не всегда удается установить их аллергическое происхождение.
Но это возможно, если провести лабораторное исследование.
В соскобах кожи, взятых из соответствующих зон, не обнаруживаются грибки.
Они также не могут быть высеяны.
Риск аллергизации выше при:
- вторичном иммунодефиците;
- диабете;
- гипотиреозе;
- хронических соматических патологиях.
При аллергической сыпи положительными становятся тесты с кандидозными антигенами.
Сыпь обычно появляется без изменения самочувствия человека.
Лишь изредка отмечается лихорадка.
Некоторые формы аллергических реакций протекают длительно и трудно поддаются лечению.
Сыпь сохраняется даже после излечения кандидоза.
Труднее всего лечится экзема, которая развивается из-за грибкового заболевания.
Хотя обычно аллергия проходит после успешного лечения грибка в промежности.
Для терапии назначают местные и системные препараты.
Вопрос, чем лечить грибок промежности, решается в каждом случае индивидуально.
Применяют местно раствор резорцина, азотнокислого серебра, метиленового синего.
Окрас кожи больных не слишком смущает, ведь он не заметен окружающим, так как грибок находится на коже промежности.
Используются местные антимикотические средства.
Это миконазол, клотримазол в виде крема.
Назначается мазь амфотерицина В, нистатиновая или левориновая мази.
Очень важно не только пользоваться противогрибковыми препаратами, но и устранять предрасполагающие факторы.
Необходимо высушивать кожу промежности.
Для этого используют марлевые прокладки.
Противогрибковые препараты могут быть назначены и внутрь, если врач посчитает, что в них есть необходимость.
Используют флуконазол, а если он не работает, то леворин.
Чтобы избежать рецидивов, проводят обработку промежности салициловой кислотой 2%.
Отрубевидный лишай в промежности
Это поверхностный микоз кожи, вызванный Pityrosporum ovale.
Возбудителем является дрожжевой гриб.
Его любимыми местами обитания считается кожа головы, а также те участки тела, где наблюдается повышенная выработка кожного сала.
Иногда поражается и промежность.
Факторы риска патологии:
- сильное потоотделение;
- себорея;
- снижение шелушения эпидермиса;
- хронические соматические болезни;
- наследственная предрасположенность.
Это эндогенная инфекция.
Она не передается от человека к человеку.
На коже каждого из нас живут грибы Pityrosporum ovale.
Иногда они переходят в патогенную форму.
Болезнь чаще наблюдается у молодых людей.
В детском и пожилом возрасте – очень редко.
Дополнительные факторы риска грибка промежности у женщин:
- беременность;
- прием противозачаточных таблеток.
Есть три основные формы этой патологии.
- Эритематосквамозная.
Встречается чаще всего.
На коже промежности образуются пятна.
Они имеют различные оттенки.
Поэтому болезнь также называют разноцветным лишаем.
Они возрастают в размерах медленно.
Сливаясь, образуют крупные пятна.
Первоначально пятна локализуются возле фолликулов.
На поверхности выявляется слабозаметное шелушение.
Оно становится более выраженным при поскабливании кожи.
Клиническая диагностика возможна с помощью йодной пробы.
При нанесении раствора йода пораженная кожа окрашивается более интенсивно, чем здоровая.
Под лампой Вуда свечение будет бурым.
Без лечения болезнь может протекать годами.
После излечения нередко наступает рецидив.
Обычно кожа очищается от грибка под действием загара.
Но область промежности редко подвергается инсоляции.
С этим связано затяжное течение заболевания.
Субъективных проявлений обычно нет.
Пациенты не жалуются на зуд.
Они обращаются к врачу лишь по причине эстетического дефекта.
- Фолликулярная форма.
Появляются пустулы диаметром от 2 до 3 мм.
Они располагаются на покрасневшей коже.
Часто сопровождаются зудом.
Этот вариант обычно поражает людей, страдающих сахарным диабетом.
Возможно возникновение патологии на фоне лечения глюкокортикоидами или антибактериальными препаратами.
Клинически патология ничем не отличается от стафилококкового фолликулита.
Дифференциальная диагностика проводится лишь лабораторными методами.
- Инвертная форма.
Воспаление появляется в складках кожи.
Клинически данная форма отрубевидного лишая в промежности неотличима от кандидоза.
Болезнь диагностируется с помощью микроскопии.
Берется соскоб кожи.
Из него готовится препарат, окрашенный калия гидроксидом.
В роговых чешуйках эпидермиса врач обнаруживает нити мицелия.
Выявляются споры круглой формы с двойной оболочкой.
Они могут располагаться по одной или группами по несколько штук.
Возможен посев грибка.
Так как он липофильный, то культивируется под слоем растительного масла.
Колонии получаются круглые, кремового цвета.
Они сливаются между собой.
Истинного мицелия нет, колонии состоят из почкующихся клеток.
Для лечения используются наружные средства.
Применяются в основном азолы (миконазол, клотримазол), а также нистатин.
Болезнь можно вылечить и обычным йодным раствором.
В случае рецидивов промежность нужно обтирать 1 раз в день 2% салициловой кислотой.
Паховая эпидермофития в промежности
Это грибковое заболевание вызвано множеством различных видов дерматофитов.
Оно может передаваться от человека к человеку, например, при половом контакте.
Хотя чаще в пах заносится инфекция со стоп.
Болеют чаще мужчины.
Распространению инфекции способствуют:
- влажность кожи;
- высокая температура тела;
- прилегающая одежда;
- влажные обертывания;
- частая травматизация;
- сидячий образ жизни;
- физические нагрузки;
- ношение узкой облегающей одежды.
Одновременно с промежностью часто поражается и мошонка.
При этом она может выглядеть нормальной, но остается резервуаром грибка, который рецидивирует после местного лечения.
Обычно болезнь начинается остро.
При отсутствии лечения она переходит в хроническую форму.
Появляются пятна красного и коричневого цвета.
На их периферии могут располагаться пузырьки, папулы, чешуйки.
Пятна могут быть крупными и часто сливаются.
Почти всегда имеются субъективные ощущения: боль или зуд.
Они усиливаются во время ходьбы.
Время от времени симптомы могут затухать.
Но затем они снова возобновляются.
Течение микоза может осложнять другая инфекция.
Могут присоединяться кандиды или бактериальная гноеродная флора.
При длительно протекающем заболевании нередко возникают осложнения.
Появляется лихенификация кожи.
В очагах поражения формируются пустулы (гнойники).
Возникают и аллергические реакции.
Эритразма в промежности
К числу псевдомикозов относится эритразма.
Симптомы возникают точно такие же, как при дерматофитии.
Но возбудитель другой – это бактерия Corynebacterium minutissimum.
Она является условно-патогенным организмом.
У каждого человека эта бактерия живет на коже.
В условиях высокой влажности она может вызывать появление красных пятен.
Факторы риска те же, что характерны для микозов.
Но болезнь протекает значительно легче.
Она практически никогда не осложняется.
В патологический процесс вовлекаются только верхние слои кожи, тогда как микозы поражают и дерму.
Они могут распространяться и в подкожно-жировую клетчатку.
При эритразме в области промежности очаги поражения никогда не выходят за пределы складок.
Зуда почти никогда не бывает.
Хотя у некоторых пациентов он присутствует.
Болезнь лечится не так, как грибковые патологии.
Поэтому требуется дифференциальная диагностика с дерматофитией.
Она проводится двумя способами:
- осмотр под лампой Вуда – эритразма имеет яркое красное свечение;
- посев или соскоб кожи – не выявляются грибки.
Для лечения заболевания местно используют бензоилпероксид или эритромицин.
Этот антибиотик может назначаться внутрь, если одного только местного лечения оказывается недостаточно.
Пьедра в промежности
Пьедрой называют грибковое воспаление кутикулы волоса.
Она бывает белая и черная, в зависимости от возбудителя.
В России встречается только белая пьедра, и то, редко.
Черная выявляется лишь в тропических странах.
К тому же она никогда не поражает промежность.
В отличие от неё белая пьедра может вызывать воспалительные процессы сразу в нескольких очагах:
- на голове;
- в промежности;
- на бороде и усах у мужчин.
Болезнь передается от другого человека.
После заражения на волосах появляются узелки высокой плотности.
Они могут иметь разный цвет:
- белый;
- коричневый;
- красный;
- черный.
Узелки очень маленькие, они охватывают волос.
Болезнь имеет хроническое течение
Патология может быть диагностирована микроскопически, а также при посеве грибков на питательную среду.
В микроскоп врач обнаруживает мицелий.
Он распадается на мелкие споры.
Культуры грибов растут на среде Сабуро.
Колонии получаются серые или коричневые, с маленькими извилинами.
Самолечение нежелательно.
Сама пьедра не опасна.
Но угрозу представляет ложная пьедра.
Она вызвана бактериальной флорой.
Поэтому при появлении признаков заболевания стоит обратиться к врачу.
Особенности грибка промежности при ВИЧ
Активность грибков сильно зависит от состояния иммунитета.
Поэтому грибковые заболевания обнаруживаются у ВИЧ-инфицированных в 60-80% случаев.
Причем, не только на стадии СПИД.
Часто грибковое поражение промежности наблюдается и в латентной фазе заболевания.
Большая часть случаев приходится на долю кандидоза – до 80%.
Причем, в терминальной фазе диссеминированная кандидозная инфекция развивается в 90% случаев.
Не всегда она диагностируется прижизненно, но определяется на аутопсии.
Если кандидоз появляется в латентной фазе ВИЧ, это повод лишний раз пойти к врачу и сдать анализы.
Потому что нередко появление грибка в промежности говорит о том, что иммунитет начал проседать.
Особенности кандидоза на фоне ВИЧ:
- часто поражаются гениталии и промежность;
- образуются обширные очаги воспаления;
- наблюдаются выраженные субъективные ощущения, боль;
- очаги склонны к образованию эрозий и язв.
Возможно формирование грибковых фолликулитов.
Кандидоз не только развивается на фоне сниженного иммунитета, но и сам по себе вызывает иммуносупрессию.
Поэтому он усугубляет состояние больных ВИЧ.
Другие грибковые патологии при этом заболевании:
- Отрубевидный лишай – возникает тенденция к инфильтрации кожи, её лихенизации.
- Паховая дерматофития – признаки могут быть атипичными (напоминают фолликулиты, экссудативную эритему).
Лечение проводится теми же препаратами.
Но если без ВИЧ-инфекции хватает и местных средств, то на фоне иммунодефицита обязательно назначается и системная терапия.
Профилактика грибка промежности
В большинстве случаев грибка кожи промежности можно избежать.
Для этого необходимо устранить предрасполагающие факторы.
Тогда, даже если произойдет заражение, грибок попросту не приживется на коже, потому что ему для этого нужны особые условия.
Для профилактики необходимо:
- регулярно проветривать зону промежности и не допускать мацерации кожи;
- одеваться по погоде;
- на ночь не надевать пижаму, если вам в ней жарко;
- не применять бесконтрольно препараты, включая антибиотики и глюкокортикоиды;
- избавиться от лишнего веса;
- каждый день мыться в душе, тщательно промывая, а затем высушивая область промежности.
При рецидивах стоит время от времени принимать противогрибковые препараты.
Можно наносить на область промежности 2% салициловую кислоту 1 раз в сутки.
Она угнетает рост грибков.
Грибок промежности: куда обратиться?
При появлении признаков грибка в промежности, обращайтесь в нашу клинику.
Мы проведем диагностику и выясним, какой возбудитель вызывал патологические симптомы.
Проведем дифференциальную диагностику с другими, негрибковыми заболеваниями кожи.
Подберем эффективную терапию, направленную на эрадикацию определенного вида грибка.
После лечения мы возьмем анализы, чтобы подтвердить излеченность.
Благодаря своевременному обращению к врачу вы избавитесь от неприятных симптомов.
Интимная жизнь придет в норму, так как вы больше не будете стесняться шелушащихся пятен или бояться заразить партнера.
Вовремя вылечившись, вы предотвратите прогрессирование грибкового процесса и развитие осложнений.
При подозрении на грибок промежности обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Источник
07.04.2017
 Генитальный (урогенитальный) кандидоз – грибковое заболевание, поражающие влагалище, шейку матки и иногда вульву.
Генитальный (урогенитальный) кандидоз – грибковое заболевание, поражающие влагалище, шейку матки и иногда вульву.
Главная причина заболевания – рост грибка Candida albicans, являющегося условно-патогенным, что означает их постоянное присутствие на слизистых полостях организма. В основном передается при половом акте.
Генитальный кандидоз имеет другое название – молочница половых органов, если другие виды молочницы встречаются часто, то генитальный кандидоз не особо распространен. Но это не означает, что вы не должны о нем знать, он способен поразить каждого. Не беспокойтесь, это не венерическое заболевание, хотя и имеет схожие симптомы.
Причины
Большинство людей имеет грибок рода candida чуть ли не с самого детства, и его наличие в организме не причиняет вреда и никак не проявляется, поскольку количество грибка постоянно регулируется. Но некоторые обстоятельства дают грибку преимущество, из-за чего происходит их патогенное размножение.
Кандидоз гениталий развивается под влиянием различных факторов, воздействующих на сопротивляемость организма. Эти факторы могут быть внутренние и внешние.
Внешние факторы, приводящие к размножению грибка, в себя включают:
- Высокую влажность. Если человек часто потеет (гипергидроз), то у него высоки шансы развития кандидоза. А еще у работников водных сфер деятельности, поскольку тепло и влага – условия для размножения грибка.
- Влияние химических средств на кожу.
- Долго нахождение в помещениях, с высокой концентрацией грибка в атмосфере. Например, на консервных фабриках, овощехранилищах и т.д.
- Длительный прием антибиотиков, которые воздействуют на микрофлору организма, предоставляя грибку условия для развития.
- Некачественная гигиена. Паховый кандидоз развивается у детей при не частой смене подгузников или у пациентов, неспособных двигаться.
Внутренние же факторы таковы:
- Изменение микрофлоры.
- Нарушения метаболизма.
- Авитаминоз.
- Ослабление защитных свойств кожи при воспалениях (инфекциях).
Основной фактор развития кандидоза – ослабление иммунитета, что происходит в таких случаях:
- принятия оральных контрацептивов;
- ВИЧ-инфицирование;
- стресс и эмоциональное напряжение;
- сезонные гиповитаминозов;
- нарушение процессов обмена веществ;
- смена климата;
- наличие воспалительных процессов в организме;
- химиотерапия, проводимая для лечения злокачественных образований.
Следите за состоянием здоровья, пользуйтесь методами профилактики и периодически посещайте врача. Во избежание повторного заболевания, кроме симптомов, устраняйте причину возникновения, возможно, что появление кандидоза связано с одной из перечисленных причин.
Симптомы
Для женщины генитальный кандидоз характерен жжением и зудом снаружи половых органов, особенно усиливающимся ночью. Половой акт и мочеиспускание сопровождаются болью, а в паховой области наблюдаются специфические творожистые выделения белого или желтоватого цвета, иногда густые, но бывают и жидкие.
На складках влагалища заметен серый налет из клеток псевдомицелия. При острой форме встречаются отдельные группы налета, а при хронической они сливаются вместе. Влагалище отекает, развивается гиперемия. А после снятия налета слизистая кровоточит.
У мужчин специфической особенностью будет жжение и зуд в районе крайней плоти, а на головке полового члена появляется налет. На крайней плоти происходит покраснение, иногда возникающее и на головке члена. При половом акте и мочеиспускании в паху присутствует усиливающаяся боль.
20 % малышей, не проживших еще и года, сталкиваются с молочницей. Преимущественное количество случаев возникновения молочницы у детей связано с проявлениями в ротовой полости, а в паху заболевание возникает при сильно ослабленном иммунитете организма ребенка, и является составляющей при пеленочном дерматите.
Характерными являются гиперемия и сильные раздражения, которые быстро распространяются по коже в области паха и меж ягодиц. Если у младенца присутствуют подобные симптомы, стоит обратится к педиатру. Не рискуйте здоровьем ребенка, пытаясь вылечить заболевание самостоятельно.
Урогенитальный кандидоз паховых складок имеет три формы: носитель грибка, острый кандидоз и хронический кандидоз.
На ранних стадиях заболевание способно иметь стертые формы проявления, причиняя минимум дискомфорта человеку, а симптоматика не проявляется, или незначительна. При этом наблюдается слабый зуд, а на выделения практически никто не обращает внимания. Обращения к врачу на этой стадии крайне редки, а молочница определяется случайно.
Чаще всего встречается острая форма заболевания, для которой характерны отеки, воспаления и высыпания на слизистых поверхностях и на коже, гиперемия. Острая форма протекает не более двух месяцев.
Хроническая форма имеет длительное течение, и на слизистых поверхностях присутствует атрофия тканей и инфильтрация.
С молочницей знакома чуть ли не каждая женщина, однако при подобных симптомах не стоит подозревать только развитие кандидоза. Не списывайте симптомы на обострение молочницы, ведь по ошибке можно не заметить другие болезни, более серьезные, чем молочница. Точную причину проявлений вам назовет врач после диагностики.
Диагностика
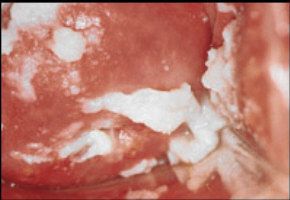 Производится диагностика путем наружного осмотра пациента, что помогает уточнить вид болезни, определить симптомы и исключить возможные заболевания.
Производится диагностика путем наружного осмотра пациента, что помогает уточнить вид болезни, определить симптомы и исключить возможные заболевания.
Генитальный кандидоз диагностируется методом сбора мазка из влагалища или полового члена. Далее полученный материал проверяют под микроскопом, где обнаруживают мицелий грибка. Затем производится посев мазка, чтобы определить чувствительность грибка к антибиотику.
Выявляют наличие возможных сопутствующих заболеваний, что производится при помощи серологических исследований. Чаще всего молочница развивается с другими заболеваниями половых путей. Чтобы определить это сдается анализ на сахар для исключения сахарного диабета. Проходит обследование на ВИЧ. Для взрослых кандидоз паховых складок определяется обследованием на ЗППП. Также к диагностике привлекаются уролог или гинеколог, если молочница протекает у женщин вместе с вагинальным кандидозом, а у мужчин с баланопоститом.
Чтобы отличить молочницу от псориаза паховых складок, эритематозной волчанки, себорейного дерматита или герпеса иногда проводят дифференциальную диагностику.
Перед диагностикой желательно воздержаться от половых контактов, не применять гели, таблетки и кремы, которые врач не назначал.
Сутра не подмывайтесь, и за пару часов до посещения врача не ходите в туалет. Перед походом в больницу противопоказаны спринцевания.
Лечение
Генитальный кандидоз имеет комплексное лечение. Сперва необходимо уничтожить возбудитель и убрать дополнительные заболевания. Лечение лучше проходить обоим партнерам, даже если болен только один. Самостоятельно устранить грибок в паху не получится. Самолечение, препараты из рекламы и советы друзей лишь ведут к осложнению заболевания. Течение болезни у каждого индивидуально, и поэтому врач не просто так выписывает определенные препараты.
Во время беременности выбор препаратов для женщин ограничен. Учтите это, не занимайтесь самолечением, а лучше идите к специалисту.
Местное лечение
При локализованном (местном) лечении в качестве средства борьбы с грибком используются вагинальные свечи, мази и таблетки. Основными преимуществами этого вида лечение являются:
- Отсутствие большого количества противопоказаний;
- Поскольку препараты влияют на грибок непосредственно в месте его нахождения, то общее влияние веществ на организм минимально, что ограждает пациента от вреда;
- Лечение удобно как мужчинам, так и женщинам;
- Препараты не всасываются, и остаются непосредственно на пораженном участке кожи, оказывая эффект максимально долго;
- Среди побочных эффектов чаще всего встречается только аллергия.
А вот среди недостатков можно выделить следующие:
- Если заболевания находится в хронической форме, то действия таких препаратов будет просто недостаточно.
- Лечение такими медикаментами происходит методично, от одной до двух недель.
Действующие вещества препаратов местного лечения имеют сильный лечебный эффект. В основном это:
- натамицин;
- кетоконазол;
- клотримазол;
- экоконазол;
- нитатин.
Системное лечение
Чтобы усилить действие местных препаратов выписывают системные средства борьбы с кандидозом. Это таблетки для приема внутрь и капсулы. Действующие вещества в этих препаратах в основном такие:
- итраконазол;
- натамицин;
- флуконазол.
На самом же деле действующих препаратов больше, однако эти — наиболее действенные.
Несмотря на иллюзионное удобство приема таблеток, это не самый оптимальный вариант. Иногда достаточно одного применения, но действующие вещества быстро разносятся кровью по организму. Из-за этого велик риск возникновения побочных эффектов и количества противопоказаний.
Лечение народными методами
Молочница известна давно, и в народной медицине есть много рецептов, помогающих ее вылечить. Однако лечение такими методами не должно быть основным, а лишь выступать в качестве дополнения. Народные рецепты :
Сделать из соды и воды густую массу, напоминающую пасту, и обработать ей складки на половых органах. Подождать пока засохнет, снять, соблюдая аккуратность и нанести на пораженный участок детскую присыпку или крахмал.
Примочки из сбора трав (кора дуба, череда, тысячелистник, семена льна). Следует залить травы кипятком, сделать отвар, дать ему настоятся и процедить. Примочки делать только с теплым настоем в течение 15-ти минут.
При молочнице помогает стакан морковного сока перед приемом пищи. Но в день – не более двух стаканов.
Сильное действие оказывает чеснок. Раздавите три дольки, и залейте литром теплой воды. Полученный раствор применять для спринцеваний.
Победить молочницу помогут такие травы:
- Ромашка;
- Календула;
- Можжевельник;
- Брусника;
- Боярышник.
Из них можно делать растворы для спринцеваний, проводить обмывание гениталий, применять для компрессов. Правильно сочетать лечение народными методами с основным курсом терапии поможет доктор.
Профилактика
 Предупредить развитие кандидоза куда проще, чем лечить его. Помогут предотвратить развитие патологии такие манипуляции:
Предупредить развитие кандидоза куда проще, чем лечить его. Помогут предотвратить развитие патологии такие манипуляции:
- Соблюдайте чистоту промежности и не нарушайте личную гигиену;
- Следите за употреблением сахара – его не стоит есть много;
- Обогатите рацион кисломолочными натуральными продуктами;
- Для гигиены не используйте чересчур густые и концентрированные гели. Спреи и гели в форме дезодорантов лучше не применять;
- От синтетического обтягивающего белья лучше отказаться, а предпочтительно – свободное белье из натуральных материалов;
- При частых посещениях бассейна не носите долго влажный купальный костюм.
Несмотря на то, что молочница считается не столь опасным заболеванием, иногда ее несвоевременное выявление и лечение приводит к осложнениям. Поэтому не забывайте посещать врача для общего осмотра, чтобы вовремя предостеречь себя от болезни.
Источник
