Диагностика хронический простатита у мужчин
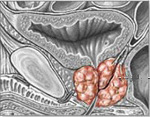

Хронический простатит – это затяжное воспаление предстательной железы, приводящее к нарушению морфологии и функционирования простаты. Проявляется простатической триадой: болью в области таза и гениталий, нарушениями мочеиспускания, половыми расстройствами. Диагностика включает пальпацию железы, исследование секрета простаты, УЗИ, урофлоуметрию, уретроскопию, пункционную биопсию предстательной железы. Показано комплексное медикаментозное, физиотерапевтическое лечение, массаж предстательной железы, инстилляции задней уретры. Хирургическое вмешательство целесообразно при осложненных формах хронического простатита.
Общие сведения
Хронический простатит – самое частое мужское заболевание: около 50% мужчин страдает той или иной формой воспаления простаты. Хронический простатит чаще поражает мужчин в возрасте от 20 до 40 лет, находящихся в периоде наибольшей сексуальной, репродуктивной и трудовой активности. В связи с этим выявление и лечение хронического простатита приобретает в современной андрологии не только медицинский, но и социально значимый аспект.
Причины
Причины инфекционного простатита
Этиология и патогенез бактериального хронического простатита связаны с попаданием инфекции в предстательную железу следующими путями: восходящим (через уретру), нисходящим (при забросе инфицированной мочи из мочевого пузыря), гематогенным или лимфогенным. Чаще уропатогенами выступают кишечная палочка, клебсиелла, протей, стафилококк, энтерококк, коринебактерии, грибковые, паразитарные и вирусные возбудители. Наряду с неспецифической флорой в развитии хронического простатита могут принимать участие возбудители специфических уретритов (хламидии, микоплазмы, гонококки, трихомонады, гарднереллы).
Однако для развития хронического простатита важно не столько наличие и активность микроорганизмов, сколько состояние органов малого таза и кровообращения в них, наличие сопутствующих заболеваний, уровень защитных механизмов. Поэтому возникновению хронического простатита может способствовать целый ряд факторов:
- урологические заболевания: пиелонефрит, цистит, уретрит, стриктура уретры, неизлеченный до конца острый простатит, орхит, эпидидимит и др.;
- наличие отдаленных очагов инфекции: гайморита, тонзиллита, кариеса, хронического бронхита, пневмонии, пиодермий и пр. ;
- локальное и общее переохлаждение, перегревание, пребывание во влажной среде;
- утомление;
- неполноценное питание;
- редкое мочеиспускание и пр.
Причины неинфекционного простатита
Небактериальный хронический простатит обычно связан с конгестивными (застойными) явлениями в предстательной железе, обусловленными стазом венозного кровообращения в тазовых органах и нарушением дренирования ацинусов простаты. Локальная конгестия приводит к переполнению сосудов простаты кровью, отеку, ее неполному опорожнению от секрета, нарушению барьерной, секреторной, моторной, сократительной функции железы. Застойные изменения обычно обусловлены поведенческими факторами:
- длительной половой депривацией;
- практикой прерванных или пролонгированных половых актов;
- чрезмерной половой активностью;
- гиподинамией;
- хроническими интоксикациями;
- профессиональными вредностями (вибрацией).
К развитию небактериального воспаления предрасполагает патология тазовых органов и нервных структур, осуществляющих их иннервацию (например, травмы спинного мозга), аденома простаты, геморрой, запоры, андрогенодефицит и др. причины.
Классификация
Согласно современной классификации простатита, разработанной в 1995 году, выделяют 4 категории заболевания:
- I. Острый простатит.
- II. Хронический простатит бактериального генеза.
- III. Воспаление небактериального генеза / синдром тазовой боли – симптомокомплекс, не связанный с очевидными признаками инфекции и продолжающийся от 3 и более месяцев.
- III А. Хронический процесс с наличием воспалительного компонента (обнаружение в секрете простаты лейкоцитов и возбудителей инфекции);
- III Б. Хроническая патология с отсутствием воспалительного компонента (лейкоцитов и возбудителей в секрете простаты).
- IV. Бессимптомный хронический простатит (отсутствие жалоб при выявлении лейкоцитов в простатическом секрете).
При наличии инфекционного компонента говорят о бактериальном (инфекционном) хроническом простатите; в случае отсутствия микробных возбудителей – о небактериальном (неинфекционном). Считается, что в 90-95% всех случаев имеет место небактериальное воспаление и лишь в 10-5% – бактериальное.
Симптомы хронического простатита
Заболевание проявляется местной и общей симптоматикой. К локальным проявлениям относится простатическая триада, характеризующаяся болями, дизурией и нарушением половой функции. Боли носят постоянный ноющий характер, локализуются в области промежности, гениталий, над лобком, в паху. Болевой синдром усиливается в начале и конце мочеиспускания, при этом боли иррадиируют в головку полового члена, мошонку, крестец, прямую кишку.
Болевые ощущения могут увеличиваться после полового акта или в связи с длительным воздержанием; ослабевать или усиливаться после оргазма, становиться интенсивнее непосредственно в момент семяизвержения. Интенсивность болевого синдрома варьируется от ощущений дискомфорта до выраженных, нарушающих сон и работоспособность, проявлений. Боли с ограниченной локализацией в крестце нередко расцениваются как остеохондроз или радикулит, в связи с чем пациент может длительно лечиться самостоятельно, не прибегая к помощи врача.
Мочеиспускание учащено и болезненно. При этом может отмечаться затруднение начала микции, ослабление или прерывистость струи мочи, ощущение неполного опустошения мочевого пузыря, частые ночные позывы, жжение в уретре. В моче можно обнаружить наличие плавающих нитей. После дефекации или физической нагрузки из уретры появляются выделения (простаторея), обусловленные снижением тонуса простаты. Может отмечаться появление зуда, чувства холода или повышенной потливости в промежности, местные изменения окраски кожи, связанные с застоем кровообращения.
Хронический простатит сопровождается выраженными нарушениями сексуальной функции. Явления диспотенции могут выражаться в ухудшении, болезненности эрекции, длительных и частых ночных эрекциях, затруднении или ранней эякуляции, потере полового влечения (снижение либидо), стертых оргазмах, гемоспермии, бесплодии. Сексуальные расстройства всегда тяжело переживаются мужчиной, приводят к психо-эмоциональным расстройствам, вплоть до невроза и депрессии, еще более ухудшающим половую функцию.
Обострения сопровождаются незначительным повышением температуры тела и ухудшением самочувствия. Общее состояние характеризуется повышенной раздражительностью, вялостью, тревожностью, быстрой утомляемостью, потерей аппетита, нарушением сна, снижением трудоспособности, творческой и физической активности. Практически у четверти пациентов симптомы болезни длительное время отсутствуют, что приводит к позднему обращению врачу-андрологу.
Осложнения
Диагностика
Необходимую для диагностики хронического простатита информацию получают с помощью комплексного лабораторно-инструментального обследования.
- Первичное обследование. Включает выяснение анамнеза и жалоб, проведение наружного осмотра гениталий на предмет выделений, высыпаний, раздражений, пальцевого ректального исследования простаты с целью определения контуров, границ, консистенции, болезненности железы.
- УЗИ предстательной железы. Для определения структурных и функциональных изменений предстательной железы показано проведение УЗИ простаты (ТРУЗИ).
- Детекция инфекционных возбудителей. Проводится исследование общего анализа мочи, бактериологическое исследование мазка из уретры и мочи, 3-х стаканная проба мочи, ПЦР и РИФ исследование соскоба на возбудителей половых инфекций. Клинически значимым служит выявление в анализах возбудителей хламидиоза, микоплазмоза, герпеса, цитомегаловируса, трихомониаза, гонореи, кандидоза, а также неспецифической бактериальной флоры. Бактериологический посев мочи позволяет выявить степень и характер бактериурии.
- Забор и исследование секрета простаты. Забор сока простаты проводят после мочеиспускания и проведения массажа предстательной железы. Признаками заболевания служат увеличение числа лейкоцитов в поле зрения, уменьшение количества лецитиновых зерен, присутствие патогенной микрофлоры. В общем анализе мочи может обнаруживаться лейкоцитурия, пиурия, эритроцитурия.
- Уродинамическое обследование. Степень и причины нарушения мочеиспускания помогают определить уродинамические исследования (урофлоуметрия, цистометрия, профилометрия, электромиография). С помощью данных исследований хронический простатит удается дифференцировать от стрессового недержания мочи, нейрогенного мочевого пузыря и др.
- Эндоскопия мочевых путей. При гематурии, гемоспермии, обструктивном мочеиспускании показано эндоскопическое обследование – уретроскопия, цистоскопия.
- Прочие исследования. Для исключения аденомы и рака простаты требуется определение ПСА, в некоторых случаях – проведение биопсии предстательной железы с морфологическим исследованием тканей. При репродуктивных нарушениях показано исследование спермограммы и МАR-теста.
Лечение хронического простатита
Консервативная терапия
Заболевание поддается излечению непросто, однако следует помнить, что выздоровление все же возможно и во многом зависит от настроя пациента, своевременности его обращения к специалисту, четкости соблюдения всех предписаний уролога.
Основу лечения бактериального воспалительного процесса составляет противомикробная терапия в соответствии с антибиотикограммой длительностью не менее 2-х недель. Для уменьшения боли и воспаления назначаются НПВС (диклофенак, ибупрофен, напроксен, пироксикам); для расслабления мускулатуры простаты, восстановления уродинамики и оттока простатического секрета показан прием a-адреноблокаторов (тамсулозин, алфузозин).
С целью улучшения дренирования предстательной железы, местной микроциркуляции и мышечного тонуса проводится курс лечебного массажа простаты. Сеанс массажа предстательной железы должен заканчиваться выделением не менее 4-х капель секрета простаты. Массаж простаты противопоказан при остром бактериальном простатите, абсцессе простаты, геморрое, камнях предстательной железы, трещинах прямой кишки, гиперплазии и раке простаты.
Для снятия болевого синдрома могут быть рекомендованы парапростатические блокады, иглорефлексотерапия. Важное значение в лечении отводится физиотерапии с назначением лекарственного электрофореза, ультразвука, ультрафонофореза, магнитотерапии, лазеромагнитотерапии, индуктометрии, грязелечения, СМТ, горячих сидячих ванн температурой 40 – 45°С, клизм с сероводородными и минеральными водами, инстилляций в уретру.
Хирургическое лечение
При развитии осложнений показано хирургическое лечение: устранение стриктур уретры; ТУР простаты или простатэктомия при склерозе предстательной железы; трансуретральная резекция мочевого пузыря при склерозе его шейки, пункция и дренирование кист и абсцессов простаты; циркумцизио при фимозе, вызванном рецидивирующими инфекциями мочевых путей и т. д.
Прогноз и профилактика
Прогноз определяется своевременностью и адекватностью лечения, возрастом пациента, наличием сопутствующих патологий. Предупреждение болезни требует соблюдения половой гигиены, своевременной терапии урогенитальных и экстрагенитальных инфекций, нормализации регулярности сексуальной жизни, достаточной физической активности, профилактики запоров, своевременного опорожнения мочевого пузыря. Для исключения рецидивов необходимы динамические осмотры андролога (уролога); профилактические курсы физиопроцедур, поливитаминов, иммуномодуляторов; исключение переохлаждения, перегревания, стрессов, вредных привычек.
Источник
Дата обновления статьи: 24.12.2019
Чем полнее и грамотнее выполнена диагностика простатита, тем эффективнее будет последующая терапия. Формальный подход врача (к какому врачу идти с простатитом) может обернуться для пациента длительным и безрезультатным лечением. Его задача – выявление воспаления простаты и всех провоцирующих его факторов.
Как врачи диагностируют простатит
Диагностикой простатита занимается уролог или андролог. После беседы с пациентом врач назначает необходимые исследования: сначала стандартный набор (кровь, моча, секрет простаты, ректальный осмотр), затем при наличии показаний применяют более подробные и высокотехнологичные методы: КТ, МРТ, УЗИ.
Сбор анамнеза
Во время первичной консультации врач будет задавать вопросы следующего содержания:
- Продолжительность полового акта (если стал короче, то при каких обстоятельствах);
- Наличие дискомфорта в паху при длительном нахождении в статичном положении, а также после употребления алкоголя или переохлаждения;
О диагностике простатита рассказывает врач-дерматовенеролог Макарчук Вячеслав Васильевич
- Частота и скорость мочеиспускания (есть ли затруднения, прерывистость струи, часто ли приходится вставать в туалет ночью);
- Качество оргазма (по-прежнему яркий или смазанный, наличие болей при эякуляции).
Чем больше подробностей вспомнит пациент, тем полнее будет составленная врачом клиническая картина.
Дифференциальная диагностика
Симптоматика простатита схожа с проявлениями ряда других заболеваний:
- Цистит (рези при мочеиспускании, боли внизу живота).
- Аденома (затрудненное мочеиспускание, ощущение тяжести в паху).
- Рак простаты (кровь в моче, проблемы с мочеиспусканием).
- Патологии прямой кишки: геморрой, парапроктит (воспаление), анальные трещины, крептит (неспецифический язвенный колит).
Дополнительные методы диагностики и обоснование их применения приведены в таблице 1.
Таблица 1. Дифференциальная диагностика простатита
| Заболевание | Группа риска | Анализы |
|---|---|---|
| Гиперплазия | Мужчины старше 45 лет, в анамнезе которых нет данных об уретритах, катетеризации, травмировании мочевого пузыря и уретры (обстоятельства, которыми можно было бы объяснить боли, появление крови в моче) | УЗИ простаты и пальцевое исследование |
| Простатит | Преимущественно молодые мужчины, недавно перенесшие повышение температуры, переохлаждение, в анамнезе которых нет провоцирующих факторов (идентичны гиперплазии) | УЗИ, общий анализ крови (ОАК), пальцевое исследование простаты |
| Рак простаты | Мужчины старше 45 лет, без провоцирующих факторов в анамнезе | УЗИ простаты, анализ на ПСА, пальцевое исследование |
При необходимости к диагностике подключают других профильных врачей: проктолога, невролога, вертебролога. Последние два специалиста выявляют причины болей, связанные с нарушением структуры позвоночника, ущемлением нервных окончаний.
Ректальная пальпация
Пальцевое ректальное исследование является наиболее доступным и информативным методом проверки состояния простаты. В ходе процедуры врач обращает внимание на следующие параметры ее структуры:
- Объем;
- Плотность;
- Бугристость поверхности;
- Гомогенность (однородность тканей);
- Границы (четкость очерченности);
- Сохранность перешейка (продольный шов между долями).
При простатите железа увеличена из-за отека (возможна асимметрия), ее консистенция эластична, продольная борозда (шов) не прощупывается, при прикосновении пациент может чувствовать болезненность.
Пальцевое ректальное исследование
Для четкости картины к данному типу диагностики необходимо подготовиться:
- Накануне не эякулировать, не употреблять алкоголь, избегать тяжелых физических нагрузок, переохлаждения и перегрева.
- Сутки не ездить на велосипеде, не заниматься на гребных тренажерах (не травмировать и не массировать таким образом простату).
- Перед визитом к врачу сделать клизму (можно микроклизму) для очистки ампулы прямой кишки.
Нащупать простату можно на глубине 3-5 см от ануса. Врач проводит процедуру в стерильных перчатках, смазав палец гелем. Пациент лежит на боку с поджатыми коленями или стоит в коленно-локтевой позе.
Лабораторные методы
Лабораторные методы диагностики воспаления простаты подразумевают исследование биоматериалов на наличие возбудителей.
Кровь
По результатам общего и биохимического анализов крови (берут капиллярную из пальца) можно заподозрить простатит на ранней стадии. Анализ сдают натощак с утра. За час до процедуры следует воздержаться от курения.
Значимые показатели:
- Лейкоциты (клетки крови, число которых увеличивается при снижении иммунитета на фоне воспалительных реакций). В норме от 4-9×10^9 ед.;
- СОЭ (скорость оседания эритроцитов). Норма – в районе 5 единиц, повышение свидетельствует о воспалении или онкопроцессе;
- Лимфоциты. В норме их процент от всего объема кровяных клеток составляет от 18 до 40 единиц. Превышение означает наличие инфекции.
Мужчинам после 40 лет назначают анализ на ПСА − опухолевый маркер, превышение значения которого означает хронический простатит или рак простаты. Норма − менее 4нг/мл, после 50 лет – 5,53 нг/мл (что такое анализ ПСА при простатите).
Когда нужен анализ на ПСА и как он сдается? Рассказывает врач венеролог-уролог Ленкин Сергей Геннадьевич
Моча
Мочеиспускательный канал проходит через простату (простатическая часть уретры), поэтому при воспалении железы моча изменяет свой цвет и консистенцию. Для диагностики простатита сдают три вида анализа:
- Общий – определение физико-химических показателей. Признаки воспаления простаты: моча мутная белесого оттенка, щелочная, присутствует белок, лейкоциты, гнойные нити, иногда пена или кровь. При калькулезном простатите обнаруживают фосфаты.
- Цитологический – исследование на наличие патологически измененных клеток. Присутствие эритроцитов и эпителия может свидетельствовать об опухолевом процессе.
- Бактериологический – выявление следов активности патогенных микроорганизмов. Для этого делают бак посев осадка на питательную среду. Если есть бактерии и грибки, то они через некоторое время начинают активно размножаться. Простатит часто провоцирует кишечная палочка.
Перед сдачей мочи следует воздержаться от употребления соленых и острых блюд, не употреблять алкоголя и красящих продуктов (свекла, кофе). Анализ сдают с утра натощак. При простатите используется метод трехстаканной пробы: пациент мочится поочередно в каждый стакан в результате получается первая, средняя и конечная порции. Такой способ позволяет выявить локализацию воспаления: уретра, простата, мочевой пузырь. Более информативен четырехстаканный метод. Последнюю порцию мочи забирают после массажа простаты, чтобы получить ее секрет.
Схема сбора четырехстаканной пробы мочи
Секрет простаты и сперма
Сок, вырабатываемый предстательной железой, является ценным диагностическим материалом. К его забору готовятся так же, как к ректальному пальцевому исследованию. Чтобы объем секрета был достаточным, от трех до пяти дней следует воздерживаться от половых контактов.
Методы исследования секрета предстательной железы:
- Микроскопия;
- Бакпосев (читайте для чего применяется бакпосев спермы);
- ПЦР (полимеразная цепная реакция).
ПЦР – самый точный метод. Для обработки биоматериала применяют особые ферменты, которые многократно увеличивают количество фрагментов ДНК и РНК патогенов. Для исследования необходим специальный прибор – амфликатор. Точнее всего ПЦР в реальном времени. Результат готов уже через час.
На воспаление простаты указывает наличие в ее соке амилоидных телец, стафилококков, стрептококков, синегнойной палочки, клеток эпителия (более трех единиц в поле зрения). Количество липоидных зерен уменьшается, а лейкоцитов увеличивается.
Спермограмма при простатите является дополнительным анализом. На фоне воспаления простаты сперма становится желтоватой или бурой, увеличивается ее вязкость (долго разжижается), присутствует патогенная микрофлора. При хроническом простатите обнаруживают эпителиальные клетки железы, амилоидные тельца и слизь.
Мазок из уретры
Мазок из уретры (соскоб) является менее информативным методом диагностики простатита, чем анализ секрета. Используется в тех случаях, когда невозможно получить последний из-за геморроя, обострения воспаления, наличия кальцинатов в теле простаты.
Процедура взятия материала быстрая, но дискомфортная: врач погружает в уретру щеточку, которой захватывает часть устилающих ее клеток вместе с микроорганизмами. Затем биоматериал исследуется методом ПЦР, который позволяет определить присутствие патогенов в любом их количестве. Причиной простатита могут быть половые инфекции: хламидии, трихомонады, микоплазмы.
Забор мазка из уретры у мужчин
Перед забором анализа за сутки следует отказаться от половых контактов, с утра провести только внешние гигиенические процедуры члена (в уретру ничего не заливать), за два часа не мочиться.
Инструментальные методы
Инструментальные методы диагностики позволяют подтвердить и дополнить результаты лабораторных анализов.
УЗИ и ТРУЗИ
Ультразвуковое обследование простаты дает возможность визуализировать ее структуру, контуры, характер изменений тканей. При простатите самым информативным считается трансректальное УЗИ (ТРУЗИ): врач вводит датчик в прямую кишку. К процедуре готовятся так же, как и к пальпации железы. Абдоминальное УЗИ (через живот) более комфортно для мужчины, но простата просматривается не полностью из-за мочевого пузыря.
О проведении процедуры УЗИ предстательной железы
При воспалении предстательной железы ее структура неоднородна, контуры размыты, могут присутствовать очаги фиброза (разросшаяся соединительная ткань), рубцы. Простата увеличена, бороздка между ее долями сглажена.
МРТ, ПЭТ и КТ
Если УЗИ дает основания подозревать наличие опухолевого процесса, то для уточнения картины врач назначает КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию). Последний тип исследования более точен, но и стоит дороже. Процедуры безболезненные, по информативности могут заменить биопсию (отщипывание фрагмента ткани).
КТ и МРТ подробно показывают структуру простаты: камни, кисты, опухоли, воспалительные очаги, аномалии строения. Для более четкой картины предварительно вводят в вену контрастное вещество (для мужчин с почечной недостаточностью не применяется). Для проведения процедуры используется соответствующий тип томографа и ректальный датчик. Подробнее об МРТ простаты.
Этапы подготовки к магнитно-резонансной томографии (для увеличения нажмите на изображение)
ПЭТ – позитронно-эмиссионная КТ. Позволяет анализировать состояние простаты на клеточно-молекулярном уровне. Определяет не только наличие и размеры опухоли, но также скорость и качество протекающих в ней обменных процессов.
Что касается подготовки: прямая кишка должна быть опустошена. В течение пяти часов до процедуры нельзя принимать пищу.
Особенности диагностики отдельных видов простатита
Острый бактериальный (инфекционный) простатит диагностируется на основании жалоб пациента, анализа мочи, УЗИ, мазка из уретры. При активном воспалении железа болезненна, трансректальные вмешательства не допускаются, в крайнем случае – осторожное пальцевое обследование.
Лабораторные данные для диагностики острого простатита не особо информативны. Бакпосев мочи может быть целесообразен, но не обязателен. При активном воспалении нет времени на ожидание результатов. Для снятия симптомов проводится антибактериальная терапия препаратами широкого спектра действия.
Хронический простатит практически никак себя не проявляет, поэтому для его выявления требуется целый комплекс лабораторных, физикальных, инструментальных методов. Может потребоваться определение иммунного и неврологического статуса пациента.
Первостепенное значение имеет пальпация железы, анализы мочи и простатического секрета. О воспалении свидетельствует наличие более 10 лейкоцитов в поле зрения. Если бакпосев не дает роста инфекционной микрофлоры на фоне повышенного количества лейкоцитов, то необходим анализ на половые инфекции.
Врач-уролог Роман Мазо расскажет как проходит диагностика простатита и какие анализы нужно сдавать
При бактериальном характере воспаления в моче и соке простаты обнаруживается большое количество патогенов. Неоспоримый микробиологический признак хронического воспаления: число микробов (КОЭ) более 104 на мл. Некоторые из них исчисляются десятками, поэтому о простатите может свидетельствовать их наличие в количестве от 10 до 102 на мл.
При абактериальном (неинфекционном) воспалении их нет, но специалисты рекомендуют в таких случаях проводить более углубленный анализ: пункция простаты, посредством которой извлекаются патогены, обитающие в закрытых простатических ходах. Бакпосев при этом стерилен, но возбудитель в итоге все же обнаруживается. Чаще всего это одна из разновидностей кишечных палочек.
УЗИ не всегда показывает хроническое воспаление. В дополнение к вышеупомянутым методам врач может назначить урофлоуметрию – измерение скорости потока мочи при помощи специальных датчиков.
Характерные сопутствующие патологии
При длительно текущем хроническом простатите с признаками колликулита (воспаление семенного бугорка рядом с простатой) применяется уретроскопия – визуальное обследование канала при помощи эндоскопического прибора. Помогает выявить сужения уретры, нарушения ее структуры, состояние устьев выводных протоков простаты (слизь, гной, вытолщения) и семенного бугорка.
Интерпретация результатов (определение стадий простатита по состоянию семенного бугорка):
- Первая: семенной бугорок красный, отечный, кровоточит. Та же картина наблюдается на задней части уретры;
- Вторая: характерно периодическое увеличение и уменьшение покраснения и отечности;
- Третья: происходят рубцовые изменения тканей бугорка и уретры, из-за чего просвет мочеточника может сузиться (стриктура).
Уретроскопия раздражает рецепторы семенного бугорка, что приводит к нарушению микроциркуляции и моторики простаты, поэтому процедура без особой необходимости не проводится.
Процедура уретроскопии
Спутником хронического простатита также является цистит. Воспаление стенок мочевого пузыря выявляют при помощи УЗИ и цистоскопии. Во время исследований определяются патологические изменения слизистых оболочек, особенно в области шейки. Состояние мочевого пузыря на фоне хронического простатита (склероза простаты):
- Рубцовая деформация мочепузырного треугольника.
- Расширенные устья мочеточников.
- Сужение шейки.
Цистоскопию назначают уже на завершающей стадии обследования при наличии болей внизу живота и частого мочеиспускания.
Наиболее сложен для диагностики хронический абактериальный простатит с тазовыми болями неопределенного происхождения. У таких пациентов врачи в первую очередь проводят исследования для исключения цистита и психоневрологических патологий.
Как выявить простатит домашних условиях
Заподозрить острый простатит мужчина может по следующим признакам:
- Сильная боль внизу живота и в паху (в районе между яичками и анусом);
- Повышение температуры тела;
- Боль при мочеиспускании (как при цистите);
- Ранняя и болезненная эякуляция.
Такие же признаки появляются при обострениях хронического простатита, провоцируемого переохлаждением или приемом алкоголя. О развитии данной формы патологии может свидетельствовать периодическое появление крови в моче, тупые боли в промежности (особенно в статичном положении), затрудненное мочеиспускание, ухудшение эрекции. Подобные признаки являются поводом для обращения к урологу.
Заключение
Чем дольше протекает воспалительный процесс в простате, тем сложнее будет лечение, поэтому затягивать с диагностикой не следует. В государственных учреждениях большинство процедур и последующее лечение проводится бесплатно. В частных клиниках стоимость базовой диагностики (консультация + анализы крови, мочи и сока простаты) начинается от 5 тыс. руб.
Источник
