Свечи от молочницы вульвита

Акушер, Гинеколог, Врач УЗД
Добрый день.
Вульвит и может быть вызван молочницей.
От свечей она не могла появиться.
Если вы уверены что это молочница , то рекомендую вам принять 150 мг флуконазола и проставить свечи Пимафуцин 1 св на ночь во влагалище 6 дней.
Алена, 3 ноября 2020
Клиент
Алексей, до этого я не ощущала молочницу.А то что свечи сильно вытекали и всю ночь была влажная среда для размножения грибка ,тогда могла?
Акушер, Гинеколог, Врач УЗД
Нет, эти свечи наоборот не дают им появляться.
Вероятнее всего кандиды у вас были и сейчас они проявились.
Или это вообще не молочница.
Алена, 3 ноября 2020
Клиент
Алексей, если свечи не дают почвляться молочнице,как она тогда с утра после свечи,которую я ставила на ночь,появилась?Даже если кандиды были,получается свечи бы их минимум сдерживали..Получается не молочница
Акушер, Гинеколог, Врач УЗД
Мне сложно сказать по вашему описанию что это.
В идеале сдать фемофлор 16 и будет всё понятно.
Если сейчас нет такой возможности, то пройдите лечение которое я вам написал выше.
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Можно однократно выпить дифлюкан 150 мг и однократно поставить Залаин во влагалище
Алена, 3 ноября 2020
Клиент
Валерия, залаин не будет так жечь как тержинан?
Акушер, Гинеколог, Детский гинеколог
Нет. Тержинан ждёт за счёт твердой основы
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. А в мазке был выявлен грибок?
От депантола часто возникает жжение, это его побочный эффект.
Попробуйте снять зуд снаружи и внутри жжение Тантум розой. Это спринцевания раствором 2 раза в день 7 дней. Если по анализам был кандидоз, тогла крем Пимафуцин на вульву 2 раза в день 7 дней.
Алена, 3 ноября 2020
Клиент
Араксия, в микроскопическом исследовании всё в норме,как сказал врач
Акушер, Гинеколог, Детский гинеколог
Тогда у Вас точно не молочница. Это побочный эффект Депантола. Депантол не сочетается с мылом и другими средствами, при его применении нужно подмываться обычной водой. Рекомендую попробовать Тантум Роза в виде спринцеваний, должен снять жалобы и воспаление.
Алена, 3 ноября 2020
Клиент
Араксия, подмывалась отваром шалфея,от этого могла быть реакция?
Акушер, Гинеколог, Детский гинеколог
Нет. Это от Депантола. Депантол хороший препарат, но очень часто дает жжение.
Алена, 3 ноября 2020
Клиент
Араксия, сколько дней спринцеваться?спринцевание не ухудшит положение за счет вымывания полезных бактерий?
Акушер, Гинеколог, Детский гинеколог
Алена, дней 7. В любом случае после любых препаратов желательно проставить лактобактерии (Лактонорм или Лактожиналь). Надеюсь, поможет он Вам.
Алена, 3 ноября 2020
Клиент
Араксия, спасибо!А генферон продолжать использовать?
Акушер, Гинеколог, Детский гинеколог
Да, он же ректально вводится
Акушер, Гинеколог
Здравствуйте, Вы сдавали анализы перед назначением лечения? Фемофлор 16? Или простой мазок?
Жжение после свечей депантол возможно, значит эти свечи Вам не подходят.
Алена, 3 ноября 2020
Клиент
Любовь, микроскопическое исследование мазка только.Чем можно заменить их?
Акушер, Гинеколог
попробуйте тержинан или полижинакс, они не вызывают дискомфорта, препараты комбинированные, т.к. точно определить сейчас возбудителя нельзя.
Алена, 3 ноября 2020
Клиент
Любовь, тержинан дико жжет,полижинаксом пролечивалась недели 2 назад
Акушер, Гинеколог
А у Вас до использования свече жалобы были? У Вас очень частое лечение получается
Алена, 3 ноября 2020
Клиент
Любовь, были,жжение после душа и после мочеиспускания(во время не было боли и рези),ни уролог ни гинеколог не могли найти проблемы..вот 2 дня назад гинеколог увидела вульвит(возможно он и раньше был..жжение же отчего-то было)и выписала лечение.
Акушер, Гинеколог
До этого вы использовали свечи многокомпонентные (полижинакс), они в том числе и против грибка. Сейчас , если жалобы все же сохранились , лучше сдать фемофлор 16. Учитывая то, что слизистая раздражена, просто снаружи используйте мазь нистатиновую, с Клотримазолом, пимафуцин на выбор, параллельно внутрь интраконазол 100мг 2 раза в день 3 дня. Эти препараты направлены только молочницу.
Алена, 3 ноября 2020
Клиент
Акушер, Гинеколог
Здравствуйте, Алена. Если Вы точно уверены, что это молочница, рекомендую принять флуконазол 150 мг однократно.
Алена, 3 ноября 2020
Клиент
Вера, флуконазол точно не поможет-проверено не один раз,на клотримазол тоже теперь молочница не реагирует
Акушер, Гинеколог
Алена, добрый вечер! Вы сдавали какие-либо анализы?
Алена, 3 ноября 2020
Клиент
Илона, микроскопическое исследование мазка,врач сказала все в норме.А коода кольпоскопию делала,увидела признаки воспальтельного процесса
Акушер, Гинеколог
Это, конечно, не все обследование. Вам сейчас надо взять свечи «Полижинакс» и поставить по 1 свече на ночь – 6 дней. По окончанию лечения через 10 дней сдать анализы: фемофлор скрин и бакпосев выделений из цервикального канала с чувствительностью к антибиотикам
Алена, 3 ноября 2020
Клиент
Илона, до этого лечения уже ставила полижинакс, помог с выделениями но усилил другое жжение,которое было после душа и похода в туалет,сейчас по ощущениям жжение другое и сильнее
Акушер, Гинеколог
Тогда возьмите свечи «Ливарол» или клотримазоловые свечи
Гинеколог, Акушер, Детский гинеколог
Здравствуйте. Депантол вызвал аллергию. Больше его не используйте. А Тержинан ее усугубил.
Я так понимаю, что Вы не знаете, молочница у Вас или нет. Тогдс таблетками и свечами трааиться не стоит. Выпоейтп Зиртек или любое другое средство от аллергии, которое есть дома.
Сдайте мазок на флору.
Алена, 3 ноября 2020
Клиент
Дарья, через сколько можно сдать мазок на флору после свечей,чтобы они не повлияли на анализ?
Гинеколог, Акушер, Детский гинеколог
Через 10 дней после последней свечи.
Алена, 3 ноября 2020
Клиент
Дарья, а как же мне с острым вульвитом 10 дней ходить?
Гинеколог, Акушер, Детский гинеколог
Ой, извините. Я мысленно на другой вопрос отвечала.
Мой косяк.
Мазок сдать можно сразу, на следующий день.
Алена, 3 ноября 2020
Клиент
Акушер, Гинеколог, Детский гинеколог
Здравствуйте!
Сначала нужно определиться с диагнозом, какой возбудитель вызвал острый вульвит? Это не обязательно может быть молочница. Сначала нужно сдать анализ Фемфлор (на инфекции и микрофлору) и бакпосев отделяемого из влагалища с чувствительностью к антибиотикам, чтобы определить каким препаратом Вас лечить.
Обязательно нужно придерживаться диеты (ограничить сладкое).
Гигиена аптечными средствами.
Ношение свободного хлопкового белья.
Исключить ежедневные прокладки.
Лечение после результата анализа.
Если выспится кандида (молочница) лечение:
1.Флуконазол 150 мг, однократно, через неделю повторить
2. Свечи Клотримазол по 1 на ночь 6 дней перед сном вагинально
Скорейшего выздоровления!
Вагинальные свечи все вытекают, главное действующее вещество всасывается, вытекает вспомогательные элементы, для сохранения лекарственной формы препарата
Алена, 3 ноября 2020
Клиент
Адэль, через скоолько дней после свечей анализ можно сдать?Клотримазол не помогает уже,грибки привыкли к препарату
Акушер, Гинеколог, Детский гинеколог
В таком случае лучше отменить все свечи и сдать бакпосев с чувствительностью. Если Вы уже применяли препараты, возможно кандиды уже ко многим резистентны и без анализа применять препараты, все равно что попасть пальцем в небо
Акушер, Гинеколог, Детский гинеколог
Можете на следующий день сдавать анализы, раз клиника не проходит, значит действующее лекарство не помогает, анализ в любом случае должен высеять возбудителя
Гинеколог
Добрый день! Выпейте флуканазол 150 мг, а снаружи крем пимафуцин или клотримазол 5-10 дней! Через 2-3 дня как станет легче вводите ливарол по 1 свече на ночь 5 дней. Удачи!
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лечение кандидозного вульвовагинита
Препараты для местного применения обеспечивают эффективное лечение вульвовагинального кандидоза. Применяемые местно азоловые препараты более эффективны, чем нистатин. Лечение азолами приводит к исчезновению симптомов и микробиологическому излечению в 80-90% случаев после завершения терапии.
Рекомендованные схемы лечения кандидозного вульвовагинита
Следующие интравагинальные формы препаратов рекомендуются для лечения вульвовагинального кандидоза:
Бутоконазол 2% крем, 5 г интравагинально в течение 3 дней**
или Клотримазол 1% крем, 5 г интравагинально в течение 7-14 дней**
или Клотримазол 100 мг вагинальная таблетка в течение 7 дней*
или Клотримазол 100 мг вагинальная таблетка, по 2 таблетки в течение 3 дней*
или Клотримазол 500 мг 1 вагинальная таблетка однократно*
или Миконазол 2% крем, 5 г интравагинально в течение 7 дней**
или Миконазол 200 мг вагинальные свечи, по 1 свече в течение 3 дней**
или Миконазол 100 мг вагинальные свечи, по 1 свече в течение 7 дней**
* Эти кремы и свечи имеют масляную основу и могут повреждать латексные презервативы и диафрагмы. Для подробной информации см. аннотацию к презервативам.
** Препараты отпускаются без рецепта (ОТС).
или Нистатин 100 000 ЕД, вагинальная таблетка, 1 таблетка в течение 14 дней
или Тиоконазол 6,5% мазь, 5 г интравагинально однократно**
или Терконазол 0,4% крем, 5 г интравагинально в течение 7 дней*
или Терконазол 0,8% крем, 5 г интравагинально в течение 3 дней*
или Терконазол 80 мг свечи, по 1 свече течение 3 дней*.
Пероральный препарат:
Флюконазол 150 мг – пероральная таблетка, одна таблетка однократно.
Интравагинальные формы бутоконазола, клотримазола, миконазола и тиоконазола отпускаются без рецепта, и женщина с вульвовагинальным кандидозом может выбрать одну из этих форм. Продолжительность лечения этими препаратами может составлять 1, 3 или 7 дней. Самолечение препаратами, которые отпускаются без рецепта, рекомендуется только в тех случаях, если у женщины раньше был диагностирован вульвовагинальный кандидоз или наблюдаются такие симптомы при рецидивах. Любой женщине, у которой симптомы персистируют после лечения средствами, отпускаемыми без рецептов, или рецидивы симптомов наблюдаются в течение 2 месяцев, следует обращаться за медицинской помощью.
Новая классификация вульвовагинального кандидоза может облегчить выбор противогрибковых препаратов, а также продолжительность лечения. Неосложненные вульвовагинальные кандидозы (от слабовыражен-ных до умеренных, спорадических, нерецидивирующих заболеваний), вызванные чувствительными штаммами С. albicans) хорошо лечатся препаратами азола, даже при коротком (
Напротив, осложненные вульвовагинальные кандидозы (тяжелые местные или рецидивирующие вульвовагинальные кандидозы у пациентки, имеющей соматические заболевания, например, неконтролируемый диабет или инфекцию, вызванную менее чувствительными грибами, например, С. glabrata), требуют более продолжительного (10-14 дней) лечения с применением либо местных, либо пероральных препаратов азола. Дополнительные исследования, подтверждающие правильность этого подхода продолжаются.
[8], [9], [10], [11], [12], [13], [14]
Альтернативные схемы лечения кандидозного вульвовагинита
В ряде испытаний показано, что некоторые пероральные азоловые препараты, такие как кетоконазол и итраконазол, могут быть так же эффективны, как и препараты для местного применения. Простота использования пероральных препаратов является их преимуществом по сравнению с препаратами местного действия. Однако необходимо иметь в виду возможное проявление токсичности при использовании системных препаратов, особенно кетоконазола.
Последующее наблюдение
Пациенты должны быть проинструктированы о необходимости повторного визита только в том случае, если симптомы не исчезают или рецидивируют.
[15], [16], [17], [18], [19]
Ведение половых партнеров при кандидозном вульвовагините
Вульвовагинальный кандидоз не передается половым путем; лечение половых партнеров не требуется, но может быть рекомендовано для пациенток с рецидивирующей инфекцией. У небольшого числа половых партнеров-мужчин может наблюдаться баланит, характеризующийся эритематозными участками на головке полового члена в сочетании с зудом или воспалением; таких партнеров следует пролечивать с использованием местных противогрибковых препаратов до разрешения симптомов.
Особые замечания
Аллергия и непереносимость рекомендованных препаратов
Местные средства обычно не вызывают системных побочных эффектов, хотя возможно возникновение жжения или воспаление. Пероральные средства иногда вызывают тошноту, боли в животе и головные боли. Терапия с использованием пероральных азолов иногда приводит к повышению уровней печеночных ферментов. Частота возникновения гепатотоксичности, связанной с терапией кетоконазолом, колеблется на уровне от 1:10 000 до 1:15 000. Могут наблюдаться реакции, связанные с одновременным назначением таких препаратов, как астемизол, антагонисты кальциевых каналов, цизаприд, кумариноподобные агенты, циклоспорин А, пероральные препараты, снижающие содержание сахара в крови, фенитоин, такролим, терфенадин, теофиллин, тиметрексат и рифампин.
[20], [21], [22], [23], [24], [25], [26]
Беременность
ВВК часто наблюдается у беременных женщин. Для лечения можно использовать только препараты азола для местного применения. У беременных наиболее эффективными препаратами являются: клотримазол, миконазол, бутоконазол и терконазол. Во время беременности большинство экспертов рекомендует 7-дневный курс терапии.
ВИЧ-инфекция
Проводимые в настоящее время проспективные контролируемые исследования подтверждают возрастание количества вульвовагинальных кандидозов у ВИЧ-инфицированных женщин. Нет подтвержденных данных о различной реакции ВИЧ-серопозитивных женщин с вульвовагинальными кандидозамина соответствующую противогрибковую терапию. Поэтому, женщин с ВИЧ-инфекцией и острым кандидозом следует лечить так же, как и женщин без ВИЧ-инфекции.
Рецидивирующий вульвовагинальный кандидоз
Рецидивирующим вульвовагинальным кандидозом (РВВК), (четыре и более эпизодов вульвовагинальных кандидозов в год), страдает менее 5% женщин. Патогенез рецидивирующего вульвовагинального кандидоза изучен плохо. К факторам риска относятся: диабет, иммуносупрессия, лечение антибиотиками широкого спектра действия, лечение кортикостероидами и ВИЧ-инфекция, хотя у большинства женщин с рецидивирующим кандидозом связь с этими факторами не очевидна. В клинических испытаниях по ведению пациенток с рецидивирующим вульвовагинальным кандидозом применяли непрерывную терапию между эпизодами.
Лечение рецидивирующего вульвовагинального кандидоза
Оптимальная схема лечения рецидивирующего вульвовагинального кандидоза не установлена. Однако рекомендуется применять первоначально интенсивную схему в течение 10-14 дней, а затем продолжить поддерживающее лечение, по крайней мере, в течение 6 месяцев. Кетоконазол, 100 мг перорапьно 1 раз в день на протяжении
Несмотря на то, что пациентки с рецидивирующим вульвовагинальным кандидозом должны быть обследованы на наличие предрасполагающих факторов риска, рутинное выполнение тестов на ВИЧ-инфекцию у женщин с рецидивирующим вульвовагинальным кандидозом, не имеющих факторов риска в отношении ВИЧ-инфекции, не рекомендуется.
Последующее наблюдение
Пациентки, получающие лечение по поводу рецидивирующего вульвовагинального кандидоза должны проходить регулярное обследование для определения эффективности лечения и выявления побочных эффектов.
[27], [28], [29], [30], [31], [32], [33], [34]
Ведение половых партнеров
Лечение половых партнеров местными средствами может быть рекомендовано в том случае, если у них есть симптомы баланита или дерматита на коже полового члена. Однако, рутинное лечение половых партнеров обычно не рекомендуется.
ВИЧ-инфекция
Имеется мало данных, касающихся оптимального ведения рецидивирующего вульвовагинального кандидоза у ВИЧ-инфицированных женщин. Пока эта информация недоступна, ведение таких женщин должно осуществляться так же, как и женщин без ВИЧ-инфекции.
Источник
В силу понятных причин клиенты аптек нечасто обращаются за советом первостольника по вопросам лечения т.н. деликатных недугов. К небольшому числу исключений в этом плане относится вульвовагинальный кандидоз: по данным опроса Ipsos Comcon, с жалобами посетительниц на «молочницу» в повседневной практике часто сталкивается почти половина российских провизоров (44,9%)1.
Кандида жжет
Возбудители вульвовагинальнога кандидоза (ВВК) – грибы рода Candida. В большинстве случаев это Candida albicans, однако в последние годы все чаще регистрируются инфекции, связанные и с другими видами (non-albicans) этого условно-патогенного микроорганизма: Candida glabrata, Candida tropicalis, Candida krusei и др. Следует подчеркнуть, что возникновение заболевания обусловлено не самим фактом присутствия кандид в организме (они постоянно обитают на слизистых оболочках кишечника, ротовой полости, влагалища), а их избыточным ростом и размножением. «Захватив» урогенитальный тракт, грибы колонизируют слизистую оболочку влагалища, внедряются в ее эпителий и подлежащие слои.
Характерный симптом «молочницы» – густые творожистые выделения с нейтральным запахом. При острой форме им, как правило, сопутствуют зуд, жжение и боль в области половых губ, усиление зуда во время сна или после водных процедур и полового акта, болевые ощущения во время секса и при мочеиспускании.
ВВК – заболевание весьма «назойливое»: до 50% женщин имеют ≥ 2 эпизодов острой «молочницы» в жизни, у 5% и вовсе развивается рецидивирующая форма (≥ 4 острых эпизодов в течение года)2.
Что вправе посоветовать первостольник (ОТС-зона)
Два основных класса лекарств для терапии ВВК – местные и пероральные противогрибковые средства, активные против грибов рода Candida. Согласно действующим Федеральным рекомендациям по ведению больных урогенитальным кандидозом, в случае острой «молочницы» предпочтение отдается местным (вагинальным) формам, при невозможности их использования в ход идут антимикотики системного действия3.
В ассортименте аптек есть множество безрецептурных препаратов из этих групп, которые разрешены к применению в рамках ответственного самолечения. Разумеется, этот факт ни в коей мере не отменяет основную рекомендацию клиентке с жалобами на симптомы «молочницы»: посетить гинеколога. Это необходимо как для максимально точной диагностики инфекции (спектр возбудителей, сопутствующие инфекции и т.п.), так и для подбора оптимальной терапии, ведь многие препараты с клинически доказанной высокой эффективностью относятся к рецептурному сегменту (см. раздел «Возможные назначения врача»).
Основная рекомендация. Местные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы» непосредственно в очаге инфекции.
Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
1. Курс терапии
Безрецептурные вагинальные антимикотики различного состава обладают схожим спектром противогрибкового действия. Различные лекарственные формы препаратов не имеют значимых отличий по эффективности, их выбор в основном определяется субъективными предпочтениями пациентки: кому-то больше по нутру свечи, кому-то – вагинальные таблетки, кому-то – гель или крем. Все вагинальные OTC-препараты от «молочницы» применяются с частотой 1 раз в день (на ночь).
Пожалуй, наиболее существенное отличие между местными OTC-препаратами – рекомендованная длительность терапии при острой «молочнице». Самыми удобными в этом плане можно назвать вагинальные свечи Залаин (сертаконазол) и вагинальные таблетки Кандид (клотримазол) в дозе 500 мг: курс лечения ими состоит из однократного введения препарата.
Другие безрецептурные средства применяют дольше:
- 3-5 дней – Ливарол;
- 3-6 дней – Пимафуцин или его генерики;
- 6-7 дней – Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
Одна из основных групп риска «молочницы» – беременные: у них заболевание развивается в 2-3 раза чаще, чем у небеременных женщин4. Из OTC-препаратов допустимо использование у этой категории пациенток свечей с натамицином (Пимафуцин, Примафунгин, Экофуцин). Большинство других местных средств противопоказано в I триместре, а на 3-9 месяцах беременности может применяться только по назначению и под наблюдением врача-гинеколога.
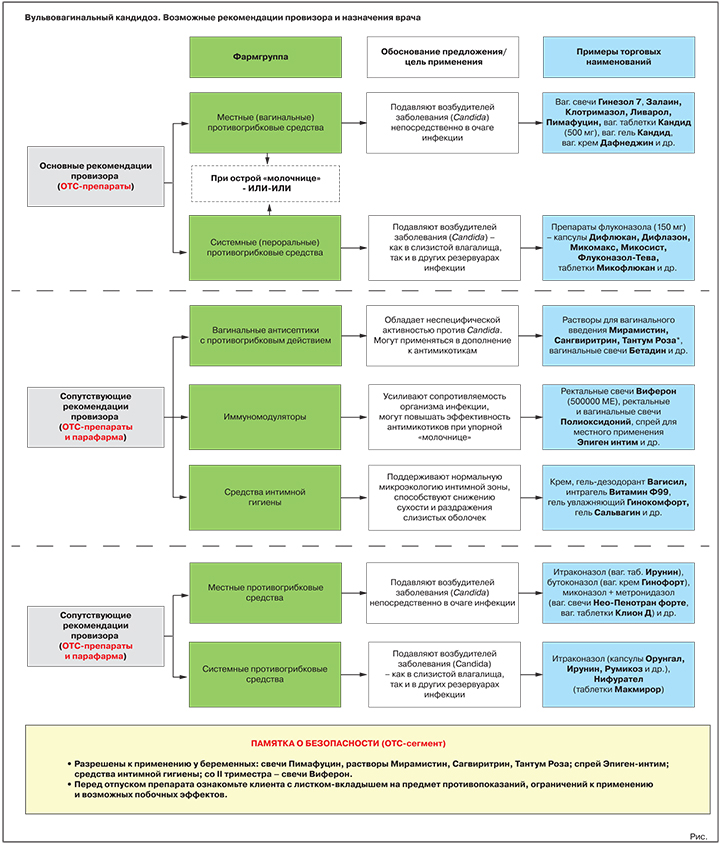
Альтернативная или дополнительная рекомендация. Пероральные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы».
Варианты предложения: препараты флуконазола (референтный препарат – капсулы Дифлюкан, генерики – капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин – только в качестве дополнения.
2. Дозировка
- При неосложненной «молочнице» флуконазол применяют однократно в дозе 150 мг. Форма выпуска 150 мг № 1 есть у всех препаратов флуконазола на российском рынке.
- При хронической (рецидивирующей) форме заболевания применяют ту же дозировку 1 раз в неделю, при этом длительность терапии устанавливается врачом.
- Режим приема натамицина при «молочнице» – по 1 таблетке 4 раза в сутки, 10-20 дней (после исчезновения симптомов рекомендуется принимать препарат еще несколько дней).
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Возможные сопутствующие рекомендации
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
- В период беременности возможно применение растворов Мирамистин, Сангвиритрин, Тантум Роза. Не рекомендуется применять со II триместра беременности свечи Бетадин.
- Тантум Роза (бензидамин), зарегистрированный как НПВП, обладает не только антисептическими свойствами, но и выраженным местным противовоспалительным и обезболивающим действием.
- Курсы применения при «молочнице»:
- Бетадин – по 1 свече 1-2 раза в день, 7 суток;
- Мирамистин – 2-4 спринцевания (по 10 мл) в день, до 2 недель;
- Сангвиритрин – 1-2 спринцевания в сутки (1 ч. л. раствора на 200 мл теплой воды), 5 дней;
- Тантум Роза – 2 спринцевания в сутки (по 1 флакону) 3-5 раз в день.
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
- Виферон разрешен к применению с 14-й недели беременности. Эпиген интим может использоваться беременными на любом сроке. Полиоксидоний этой группе пациенток противопоказан.
- При «молочнице» иммуномодуляторы применяются в комплексе с противогрибковыми средствами.
- Курсы применения при «молочнице»:
- Виферон (500 000 ЕД) – ректально, по 1 свече 2 раза в день, 5-10 суток;
- Полиоксидоний – ректально и вагинально: по 1 суппозиторию (6 мг или 12 мг) 1 раз в сутки ежедневно в течение трех дней, затем через день, курсом 10-20 суппозиториев;
- Эпиген интим – вагинально, по 1-2 впрыскивания 3-4 раза в день, 7-10 суток.
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
- Средства этой группы могут применяться в период беременности.
- Во время острой «молочницы» следует избегать средств, вызывающих выраженное снижение pH влагалища (в пределах ≤ 3,5), поскольку сильно закисленная среда благоприятствует росту кандид. По той же причине в острый период заболевания не рекомендованы вагинальные пробиотики и пребиотики.
Возможные назначения врача (Rx-зона)
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
- Общие преимущества вагинальных форм препаратов перед системными средствами – быстрое начало действия непосредственно в эпицентре инфекции, отсутствие системных побочных эффектов при соблюдении правильного режима дозирования.
- Ряд местных Rx-препаратов (Нео-Пенотран, Гайномакс, Метрогил Плюс и др.) наряду с противогрибковым компонентом содержит антибактериальное и противопротозойное средство из группы 5-нитроимидазолов (метронидазол, тиоконазол или др.). Благодаря такому комбинированному составу они нередко назначаются гинекологами при смешанных инфекциях – сочетании «молочницы» с бактериальным вагинозом и/или трихомониазом.
Пероральные противогрибковые средства
Цель применения: прямое подавление/уничтожение возбудителей «молочницы».
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
- Если препараты итраконазола и нифуратела при острой «молочнице» могут назначаться как альтернатива местным средствам, то таблетки с нистатином – исключительно как дополнение. Как и натамицин, они практически не всасываются из ЖКТ и используются лишь для противогрибковой санации кишечника. По сути они являются средствами локального, а не системного действия.
- Общие преимущества средств системного действия – распределение не только в ткани влагалища, но и в другие резервуары кандиды (кишечник, ротовая полость), удобство приема (внутрь).
- При рецидивирующей молочнице пероральные средства системного действия могут назначаться в комбинации с местными препаратами.
Иммуномодулирующие средства
Цель применения: нормализация параметров врожденного иммунитета, повышение терапевтической результативности противогрибковых препаратов при упорной, рецидивирующей «молочнице».
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).
————————————————-
1 Pharma-Q, HealthIndex, мнение провизоров – весна 2016 г. Ipsos Comcon.
2 Patel D.A. et al. Risk factors for recurrent vulvovaginal candidiasis in women receiving maintenance antifungal therapy: Result of a prospective cohort study. American Journal of Obstetrics and Gynecology, 2004, vol. 190. – P. 644-653.
3 Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. Российское общество дерматовенерологов и косметологов. М., 2015 г., 15 с.
4 Занько С.Н. Вагинальный кандидоз. Охрана материнства и детства, 2006, №5. С. 64-71.
5 https://www.accessdata.fda.gov/scripts/cder/drugsatfda/index.cfm?fuseaction=.Overview&DrugName=FLUCONAZOLE. В США соответствующие генерики зарегистрированы под торговыми названиями Fluconazole.
Источник
