Скорость мочи при простатите
Для большинства заболеваний мужской мочеполовой системы характерно изменение параметров мочеиспускания. Оценить качество уродинамики (скорости и однородности потока мочи) помогает урофлоуметрия – безболезненный диагностический метод, который вошел в урологическую практику еще в 1897 г. Он не имеет противопоказаний (кроме обезвоживания и непроходимости мочеиспускательного канала) и осложнений. Процедура проста, но ее результаты очень информативны для уролога.
Что такое урофлоуметрия
Качество мочеиспускания зависит от тонуса стенок мочевого пузыря, выталкивающей мочу мышцы (детрузора), замыкающего сфинктера и проходимости уретры. Урофлоуметрия позволяет оценить эти параметры.
Процедура проводится при помощи специального прибора – урофлоуметра. В современном исполнении он представляет собой целую систему, состоящую из мочеприемника с датчиками, которые улавливают соответствующие сигналы во время течения мочи и передают их на компьютер. Программа обрабатывает информацию и выводит ее на монитор в виде графика (урофлоуграммы). Его распечатывают на принтере, отдают пациенту или подшивают в историю болезни для отслеживания динамики мочеиспускания.
УрофлоуметрСхема работы современного урофлоуметра
Раньше урофлоуметрия проводилась проще: пациент мочился в воронку, а врач засекал время мочеиспускания, измерял объем мочи и вычислял скорость по формуле. Таким образом процедуру можно провести и самостоятельно. Для этого потребуется мерная емкость и секундомер (он есть в большинстве мобильных телефонов).
Показатели, которые можно измерить:
- Общее время мочеиспускания в секундах (t);
- Объем выделившейся мочи в миллилитрах (V);
- Скорость потока (Q) в мл/сек, которая вычисляется по формуле: V/t
По приведенной выше формуле вычисляется средняя скорость и сравнивается с нормой. Этот устаревший способ до сих пор применяется в ряде клиник.
Современный урофлоуметр хорош тем, что измеряет не только среднюю скорость потока мочи, но ее динамику (изменение напора в течение всего процесса мочеиспускания). Это позволяет оценить работоспособность детрузора (сократительной мышцы) мочевого пузыря и сфинктера. Степень их закрытия и раскрытия определяет прерывистость и напор потока мочи. По значению показателей можно судить о том, насколько сужен просвет уретры.
Показания
Урофлоуметрия делается по следующим показаниям:
- Хронический простатит.
- Аденома.
- Энурез (недержание мочи).
- Нейрогенный мочевой пузырь – нарушение нервной регуляции его мускулатуры. В норме детрузор сокращается – сфинктер расслабляется. Патологии: одновременное сокращение (задержка мочи) или одновременное расслабление (недержание).
Врач уролог-андролог Соловьев Николай Константинович подробнее о показаниях для проведения урофлоуметрии
- Мочеточниковый рефлюкс – заброс мочи из пузыря в мочеточники к почкам.
- Цистит.
- Рак простаты.
- Стриктура (сужение) уретры, которое чаще всего происходит из-за травм или воспалений.
- Инфекционные заболевания.
Урофлоуметрия – это ориентировочный, но не окончательный метод диагностики (как кардиограмма для кардиолога). С его помощью врач определяет направление дальнейших исследований. Это может быт УЗИ малого таза, МРТ или КТ, лабораторные анализы. Урофлоуметрия должна проводится перед диагностическими или лечебными инструментальными манипуляциями на мочеполовых путях, поскольку эти процедуры повлияют на результат.
Подготовка к процедуре
За 2-3 дня до урофлоуметрии следует отказаться от алкоголя и острых блюд, которые могут косвенно спровоцировать спазмы уретры и воспаление стенок мочевого пузыря. Это исказит показатели. Также нужно прекратить прием нейролептиков, альфа-адреноблокаторов – препаратов, влияющих на сократительную способность гладкой мускулатуры мочевыводящих путей. Если пациент принимает антидепрессанты, то вопрос их временной отмены также нужно обсудить с врачом.
За 2 часа до урофлоуметрии рекомендуется выпить 1,5-2 л негазированной воды или слабого чая. Это необходимо для объективной клинической картины. В процессе урофлоуметрии желательно выделение порядка 500 мл мочи.
Как проводится урофлоуметрия
Техника проведения урофлоуметрии проста: пациент является на процедуру со средненаполненным мочевым пузырем, далее врач приглашает его за ширму, где стоит урофлоуметр. Мужчина нажимает на кнопку для оповещения врача и начинает мочиться в воронку, при этом важно не напрягать мышцы пресса, не кашлять, не задерживать мочу. Врач за ширмой отслеживает появляющийся график на мониторе. Вся процедура занимает 15-20 минут затем пациент получает на руки распечатку. Ее нужно передать лечащему урологу, который выдаст окончательное заключение.
После обычной урофлоуметрии может быть проведена фармакологическая, перед которой пациенту дают выпить препарат-катализатор для повышения внутрипузырного давления, усиления тонуса детрузора (обычно это фуросемид). Если эта мышца слабая, то прием средства никак не скажется на процессе мочеиспускания, датчики это зафиксируют. На такую урофлоуметрию может потребоваться около часа.
Если необходимо определить количество остаточной мочи, то после урофлоуметрии делают УЗИ мочевого пузыря. Чем больше мочи остается, тем очевиднее нарушения в мочевыделительной системе. В норме должно быть не более 10% (30 мл при общем объеме 300 мл).
Ряд клиник предоставляют услугу проведения урофлоуметрии на дому. Врач приезжает либо с минимальным набором оборудования: мерная емкость, датчик, воронка, ноутбук. Показания датчика сохраняются на флеш-накопителе, а затем уже их расшифровывают и распечатывают в клинике. Существуют и портативные урофлоуметры с минипринтерами.
Расшифровка графиков, интерпретация результатов
Результат урофлоуметрии определяется следующими показателями:
- V − общий объем мочи (от 50 до 600 мл).
- TWait – время ожидания до начала мочеиспускания. По нему определяют состояние детрузора и мускулатуры уретры, степень их готовности к процессу.
- TQmax – время, через которое струя мочи достигнет максимального напора. В норме скорость нарастает на протяжении первой трети процесса.
- Tmict – время, за которое происходит равномерное снижение скорости потока мочи. Оно должно занимать оставшиеся 2/3 процесса.
- Qmax – это максимальная скорость мочеиспускания. Значение зависит от возраста мужчины.
- Qave − средняя скорость потока мочи при прерывистом мочеиспускании. Рассчитывается по формуле: V/ (TQmax+ Tmict).
Опытный врач при одном взгляде на построенный компьютером график может определить характер патологии.
Наглядное представление показателей на графике
Нормальные показатели и признаки патологии
Таблица 1. Интерпретация результатов урофлоуметрии
| Показатель | Нормальные показатели | Сращение просвета уретры (спайки), интравезикальная обструкция (закупорка уретры), слабость детрузора | Гиперактивность мочевого пузыря (недержание мочи) | Нейрогенный мочевой пузырь |
|---|---|---|---|---|
| TWait | От 10 до 40 сек | > нормы | < нормы | |
| TQmax | От 4 до 9 сек | > нормы | < нормы | |
| Qmax | От 15 до 20 мл/сек | < нормы | > нормы | |
| Qave | От 10 до 15 м/сек | < нормы | > нормы | |
Как видно из таблицы, показатели времени превышают норму при механическом препятствии в уретре. Струя мочи при этом вялая, у некоторых даже отвесная, без напора. Если проблема в мускульной дисфункции, патологиях детрузора, то струя прерывистая, скачкообразная.
Графики (урофлоуграммы) при различных заболеваниях (по вертикальной оси – скорость мочеиспускания, по горизонтальной − время)
Интерпретация графических результатов урофлоуметрии:
- А: норма. Мочеиспускание длится от 20 до 25 сек. Максимальная скорость составляет до 30 мл/сек. Кривая похожа на купол с более сглаженным правым краем.
- В: субвезикальная обструкция (закупорка уретры из-за аденомы, рака простаты, мочекаменной болезни). Мочеиспускание длится больше минуты, его скорость менее 10 мл/сек.
- С: сужение мочевыводящих путей. Время мочеиспускания увеличивается, скорость струи нарастает очень слабо. Как и на графике В, значение Qmax низкое, примерно в 2 раза ниже норматива, а кривая почти плоская и практически неизменна на всем протяжении.
- D: нарушение нервной регуляции сокращения мускулатуры мочевого пузыря. На графике прослеживаются взлеты и падения скорости мочеиспускания. Очевидна клиническая картина нейрогенного мочевого пузыря, необходима консультация невролога.
- Е: подозрение на закупорку уретры. Мочеиспускание зависит от изменений брюшного давления – во время напряжения мускулатуры скорость потока растет (но все равно в 2-3 раза ниже нормы), при расслаблении падает вплоть до полной остановки.
В описании к графику перечисляются все измеренные показатели.
Показатели для мужчин старшего возраста
У мужчин старше 70 лет из-за естественного возрастного ослабления тонуса мускулатуры и увеличения простаты скорость потока мочи замедлена, а ее остаточное количество увеличено. Показатель максимальной скорости мочеиспускания может быть от 10 до 14 мл/сек. У мужчин от 85 лет средний объем остаточной мочи составляет 50 мл, у некоторых достигает 100-200 мл.
Скорость мочеиспускания (мл/сек) в зависимости от возраста:
- До 40 лет: > 22;
- От 40 до 60 лет: > 18;
- После 60 лет: <
Пример результатов урофлоуметрии у мужчины 69 лет (показатели в пределах возрастной нормы)Результат урофлоурографии у мужчины 64 лет (обнаружен полип уретры, предложено хирургическое лечение)
Где сделать
Точность урофлоуметрии зависит от качества оборудования. Для проведения процедуры можно обратиться в диагностические центры, сетевые лаборатории. Например:
- «Инвитро»: 1500 руб.
- «Клиника мужского и женского здоровья» (Москва): 600 руб.
- Многопрофильная клиника «ЕМС» (СПб): 1100 руб.
- «Медикал он груп» (СПб): 1580 руб.
По отзывам мужчин, лучше выбирать частные клиники. Там процедура проводится деликатно, результаты точные и наглядные.
Заключение
Урофлоуметрия эволюционировала от примитивного измерения скорости мочи до высокоинформативного диагностического метода, который не причиняет никакого дискомфорта пациенту и помогает избежать ненужных исследований. Не нужно пытаться самостоятельно расшифровать график. Вариантов может быть очень много, разобраться может только грамотный уролог.
Источники:
- https://uroflow.com.ua/repository/%D1%83%D1%80%D0%BE%D1%84%D0%BB%D0%BE%D1%83%D0%B3%D1%80%D0%B0%D0%BC%D0%BC%D1%8B
- https://nefrol.ru/diagnostika/urofloumetriya.html
- https://medportal.org/analyzes/urofloumetriya.html
- https://www.lvrach.ru/2005/10/4533219/
Источник
Простатит – воспаление предстательной железы, вызванное бактериями или застойными явлениями. Ранняя диагностика заболевания позволит избежать онкологического перерождения органа. Анализы мочи при простатите определяют наличие недуга у мужчин с вероятность до 60%. Исследование урины способно обнаружить не только воспаление ПЖ, но и аденому, рак простаты, пиелонефрит, цистит, прочие заболевания мочеполовой системы.

Подготовка к сдаче анализа
На результаты теста влияет несколько условий, обязательных к соблюдению. Правильно подготовиться к сбору урины несложно:
- Приобрести стерильный контейнер.
- Тщательно помыть и промокнуть половые органы.
- За день воздерживаются от алкоголя, кофе, острой, соленой, кислой пищи, раздражающей мочеточник, еды с природными красителями (это изменит цвет урины).
- Половые акты, мастурбация, чрезмерные физнагрузки не рекомендуются.
- За сутки до теста прием медикаментов отменяют.
- Сдают анализ утром.
- Первые капли мочи попадают в унитаз, после чего мужчина полноценно мочится.
Для анализа достаточно 50–100 мл. Относят тест не позже 2 часов после сбора материала. Иначе в моче образуется осадок, развиваются бактерии, результат квалифицируется неверно.
Виды анализов мочи при выявлении простатита
План диагностики включает три вида анализов урины: общий, цитологический и бактериологический методы. Определяются особенности и суточное количество урины. Результаты анализов в совокупности с выявленными симптомами (резями при мочеиспускании, болями в пояснице, копчике), осмотром пациента покажут полноценную картину заболевания.
Цвет мочи при простатите
Наличие заболевания определяют по цвету и внешнему виду мочи. В норме урина умеренно-желтая без посторонних запахов. Если необычный вид, цвет и амбре сохраняются длительное время, следует обратиться к урологу.

Задайте вопрос врачу-урологу!

Колоколов В.Н.
- Цветной показатель.
Оранжевый оттенок говорит о присутствии увеличенного числа эритроцитов или воздействии еды, медикаментов с красящим пигментом (свекла, черника, поливитамины), а розовый – о включениях крови. Последнее свидетельствует о серьезных нарушениях вплоть до рака простаты. Алая моча сигнализирует о застойных явлениях, травмировании железы, воспалении простаты совместно с острым пиелонефритом.
- Посторонние включения.
Слизистые светлые сгустки, тонущие нити – характерные проявления гнойного воспаления ПЖ. Хлопья грязно-белого оттенка (белок) свидетельствуют о проблемах с почками на фоне развития недуга.
При хроническом простатите отмечается пенистая или липкая моча с обильным осадком. Помимо воспаления ПЖ, подозревают раковые изменения органа.
Общие анализы
Базовый тест раскрывает микробиологическую картину воспаления. Предполагается сбор среднего количества мочи. При диагностике простатита оцениваются цвет, прозрачность мочи, а также биохимия: нормы лейкоцитов, солей (оксалатов, уратов, фосфатов), белка, наличие/ отсутствие эритроцитов, бактерий.

Биохимический анализ при простатите демонстрирует увеличенное количество белка, моча будет мутной. На присутствие солей визуально укажет осадок. Это признак образования конкрементов в ПЖ. Лейкоцитоз – верный признак острого простатита. Эритроциты в моче опасны, часто они указывают на рак простаты. Врач трактует результаты в совокупности с показателями остальных тестов.
Бактериологический анализ
Исследование мочи определяет патоген, вызвавший воспаление простатита. После расшифровки результата делают посев на чувствительность выявленного провокатора к антибиотикам.
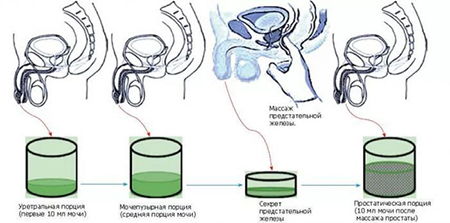
Определение бактериологических инфекций происходит с помощью посева доз урины в кружках Петри (трехстаканная проба). Необходим утренний сбор мочи после 5-часового воздержания. Ему предшествует обработка половых органов.
Мужчина мочится в стерильные баночки: в первую – начальная порция урины, во вторую – средняя. Потом процесс прерывают: третью емкость наполняют остатками мочи после массажа простаты. Контейнеры нумеруются. Результаты читаются спустя 7–14 дней, необходимых для роста бактерий в питательной среде. В норме моча абсолютно стерильна.
С помощью анализа облегчаются диагностика и лечение простатита, выясняется локализация воспалительного процесса. Изолированно тест не проводят: только совместно с другими анализами в начале и завершении процесса терапии, чтобы определить ее эффективность.
Цитологический анализ
Анализ выявляет состояние клеток на предмет их паталогического перерождения. Наиболее точные показатели дает порция мочи, собранная после утренней (иначе отмершие включения исказят результат). Если исследование урины на микроуровне обнаруживает эпителий – это свидетельствует об онкологических изменениях простаты. При аденоме или простатите подобные изменения не наблюдаются.

При подозрении на сопутствующие недуги назначают уретральный соскоб с помощью зонда. Пробу, извлеченную из мочеиспускательного канала, трактуют по обнаруженным лейкоцитам и эритроцитам (>3), наличию слизи и слущенного эпителия (>10).
Дополнительные лабораторные исследования
Необходимость вспомогательных тестов обусловлена уточнением диагноза. Практикуется, если терапия не принесла ожидаемых плодов. Наиболее распространенные – исследование простатического сока и анализ крови на определение специфического антигена ПЖ.
Анализ секрета простаты
Условия сдачи физиологической жидкости следующие: при стимуляции простаты выделяется секрет. Рекомендуется исследование при хроническом течении простатита. Трактовка результатов происходит после микроскопии пробы. Хороший вариант – спустя полчаса жидкость приобретает вид папоротника, негативный (при наличии простатита) – фрагментарное растекание секрета.
Если жидкость извлечь невозможно, делают массаж простаты. Первая порция мочи, полученная после этого, будет содержать сок ПЖ.
В порции не должно быть более 5–10 лейкоцитов. Бактерии в норме отсутствуют. Малое количество лецитиновых зерен говорит о наличии простатита. Если выявлен инфекционный агент, рекомендуют собрать дополнительную дозу жидкости для бакпосева с обязательной пробой на чувствительность бактерии к медикаментам. ПЦР – это полимеразная цепная реакция, используемая при бактериальном посеве простатического секрета. Ее точность – почти 100 %. Ни один анализ помимо ПЦР-диагностики не способен обнаружить ДНК возбудителей, находящихся в секрете ПЖ, единичные бактерии и даже вирусы.
Анализ крови на ПСА
Тест применяют для оценки результатов лечения, а также во время присоединения осложнений. Функция ПСА-белка – разжижение спермы. Разброс общего антигена в крови от 4 до 10 нг/ мл говорит о наличии простатита, аденомы или рака органа. ПСА делится на свободный, общий и связанный. Значительное повышение первого типа антигена свидетельствует о хронической форме простатита, а его понижение (<20 %) – об онкологических изменениях органа.

Анализ эякулята
Спермограмма проводится совместно с бактериальным посевом секрета. Процедура требует подготовки – минимум двухдневного воздержания от секса, посещения солярия, сауны. Избегают алкогольных возлияний, потребления кофе, корректируют рацион, убрав из него соленое и острое. Результаты расшифровываются по следующим параметрам:
- Объем спермы.
Оценивается весь собранный эякулят. Если его больше 5 мл, то воспаление простаты присутствует. Количество меньше 3 мл говорит о недостаточно активной работе органа.
- Оттенок.
Молочно-белый или с желтизной – норма. Розовые, красные, коричневые цвета свидетельствуют о присутствии крови. Возможен простатит или травмирование мужской железы.

- Время разжижения.
В норме – 60 минут. Большее количество времени говорит о наличии простатита.
- Показатели кислотности.
Допустимые параметры pH варьируются от 7,2 до 7,8. Отклонения в любую сторону указывают на воспаление простаты.
Важна вязкость спермы. Если она выше, чем полсантиметра, это говорит о заболевании предстательной железы.
Расшифровка результатов анализов мочи
Цифровые показатели при трактовке тестов урины на обнаружение простатита раскрывают полноценную картину недуга. Сравнивая их с нормой, можно выяснить, насколько запущен воспалительный процесс.
Биохимический тест (параметры) | Норма | Простатит |
Цвет | Бесцветная, желтая | Молочно-белая |
Прозрачность | Прозрачная | Мутная, со слизью |
Показатели pH | Кислая среда (5–7 рН) | Щелочная среда |
Белок | Не обнаружен | 0,033 г/л и более |
Соли (фосфаты, оксалаты) | Нет | Сопровождают калькулезный простатит |
Лейкоциты | 1–2 | Более 4–5 (обычно не поддаются подсчету) |
Эритроциты | Нет | Обнаруживаются при калькулезной форме |
Микробиологический тест (параметры) | Норма | Простатит |
Бактерии | Не обнаружены | Есть |
Паразитарные организмы | Нет | Определены |
Грибы | Нет | Обнаружены |
Колонии микробов | Нет | В третьей ёмкости (3-стаканная проба) их число увеличено в 3 раза |
Боли, дискомфорт при мочеиспускании и семяизвержении, частые походы в клозет, отвратный запах и необычный цвет мочи должны насторожить мужчину. Срочно обращайтесь к врачу, если к этому добавляются высокая температура, светлые прожилки в урине – возможно гнойное воспаление предстательной железы. Анализ мочи проинформирует о состоянии организма, поможет урологу поставить правильный диагноз и своевременно начать лечение. Будьте здоровы!
Вы нашли то, что искали?
Если у вас остались вопросы, задайте их в комментариях (это абсолютно анонимно и бесплатно). По возможности, я или другие посетители сайта помогут вам.
Источник
