При простатите делают эко
Здравствуйте. не можем забеременнеть на протяжении 5 лет. Жена неоднократно проходила обследование у гинеколога – проблем с зачатием со стороны ее организма нет. В связи с чем, на обследование пошел я. первая спермограмма 01.02.18 – вязкость менее 2 см, запах – воспал.. pH 7,2, слизь присутствует, общая концентрация сперматозоидов – 19,6млн/мл,общее число сперматозоидов в эякуляте – 101,7 млн, Подвжность А – 0,3%, В – 0,2%, А+В 0,5% нормаьная морфология – 28,2%. агглютинация 1-D, лейкоциты – 41,3, макрофаги 3-4, липоидные тельца – немного, амилоидные 0-1, клетки эпителия – большое количество, живые – 47%. Морфология – норм.ф – менее 14%, деф.головки – 73, хвоста – 7, смешанная 53, незрелын 10-12. По УЗИ – признаки хр.простатита, Киста головки придатка правого яичка, варикоцеле слева 1 ст. Гормоны – ЛГ – 4,23, ФСГ – 2,14, Тестестерон – 13,260, ГСПГ – 26,5, тестестерон свободный -308,05, FAI 50,8, пролактин – 257,10. было назнчено лечение – велмен , витапрост, галавит.таваник. На повторной спермограмме – воспаления нет, н остальные показатели прежние. Курс лечения был прекращен в связи с длительной командировкой.
Спермограмма от 27.10.18г. вязкость – до 4 см, слизи нет, мутная, общая концентрация сперматзоидов – 20, число сперматозоидов в эякуляте – 114, А-2%, В-12%, А+В 14%, концентрация сперматозоидов с прогрессивной подвижностью – 2,8млн/мл, неподвижных -10,2, общее число сперматозоидов с прогрессивной подвижностью 15,96 млн/мл, неподвижных и непрогрессивных – 98,04 млн/мл, средняя скорость А+В 18 мкм/сек, подвижность непрогрессивная – 35%, неподвижные сперматозоиды – 51%.лейкоциты – 2, жизнеспособные (% живых) – 64%. нормальные сперматозоиды – 10%, незрелые 0-1, патологические формы – маленькая круглая головка, аморфная головка, двойная головка, два хвоста, короткие закрученные хвосты, цитоплазматическая капля.ПО УЗИ предстательной железы – объем 32,78см3, контур неровный, четкий, форма каштана, симметричная, Паренхима среднезернистая, неоднородная за счет фиброза и кальцинатов по периферии семенного бугорка. Капсула не утолщена до 2 мм.
УЗИ мошонки – пр.яичко – 3,82х2,17х3,37 объем – 14,98см3. придаток 17х10мм, содержит кисту 12х7мм.семенной канатик – 6мм,вены не расширены. левое – 3,99х2,43х3,27 см, объем – 16,5см3. Придаток 11х9, семенной канатик – 12мм, вены расширены до верхнего полюса яичка до 3 мм, при натуживании – ретроградный кровоток.
При первом узи размеры пр.яичка – 3,6х2,1 объем – 13,4см3, киста 0,6х1,2 см, левое – 4,3х2,1 см. объем – 14,2см3.
выставлен рабочий диагноз – первичный гипогонадизм, гипоплазия правого яичка, киста придатка правого яичка, Олигоастенозооспермия.тератоспермия. мужское бесплодие. хр. простатит.
назначено лечение повторно велмен, витапрост. инъекции ХГЧ. на фоне лечения сохраняются боли в паху справа. ле. врач сказал, что все плохо, шастов самостоятельно забеременнеть у нас нет вообще. направил на ЭКО.
Однако другой уролог (обратились за вторым мнением) сказал что лечение было не в полном объеме. категорически противопоказаны ХГЧ и андрогель. изучив динамику спермограммы сказал что не все так плохо и ЭКО можеи подождать. анализы на инфекции сдавали – все отрицательно.
помогите, как нам дальше продолжать лечение, действительно ли по анализам правомочны данные диагнозы. возможно ли обойтись без ЭКО, или в ожидании нового лечения мы просто напросто упустим время?продолжать ли гормональную терапию? какие шансы, после лечения простатита в полном объеме, назначенного вторым урологом ( массаж, андро-гин, инстилляция уретры, витапрост, АБ, БАДы) спермограмма придет в норму и проблем с зачатием не будет?
Хронические болезни: простатит, киста правого яичка, варикоз мошонки 1 степени. хр.гастрит
Источник
Содержание
- Диагностические обследования при подозрении на мужской фактор бесплодия
- Простатит и выполнение протокола экстракорпорального оплодотворения
- ЭКО и простатит: шансы на успех
Проблемы бесплодия становиться не только проблемой здоровья, но и социальной катастрофой. В связи с влиянием многочисленных факторов на организм женщины и мужчины, а именно, на их репродуктивную систему, рост данной патологии среди всех гинекологических заболеваний стремительно набирает темпы.
В социуме принято считать виновной в бесплодном браке только женщину, перекладывая на нее весь груз проблемы. Учеными в настоящее время доказана роль мужского фактора бесплодия, равная практически 50% от общей доли причин бесплодного брака. Поэтому крайне важно перед принятием решения о планировании ребенка обследоваться не только женщине, но и мужчине в обязательном порядке.
Мужское бесплодие зависит от количества, а самое главное, качества спермы, которая вырабатывается постоянно с момента половой зрелости до смерти.
Среди причин, вызывающих мужское бесплодие выделяют:
- анатомо-функциональные изменения самих сперматозоидов, изменение их подвижности вследствие влияния разнообразных патологических процессов;
- снижение их количественного состава;
- нарушения образования сперматозоидов, а также их выхода при семяизвержении;
Среди причин, которые вызывают такие различные изменения сперматозоидов, выделяют такие нозологические формы:
- простатит, особенно в стадии хронизации процесса. Именно он вызывает иммунологический вид бесплодия. Все чаще и чаще встречается в структуре патогенетических причин невозможности зачать ребенка. В организме мужчины в силу аутоиммунных процессов могут образовываться антиспермальные антитела, которые производят повреждения сперматозоидов, влияя на их подвижность и структурные особенности.
Острый простатит – это инфекционно-воспалительный процесс, который затрагивает предстательную железу мужчины.
При влиянии простатита в процесс вовлекается эпителий яичника. Это ведет к снижению количества сперматозоидов, что плохо влияет на процесс оплодотворения.
При развитии инфекционного процесса начинают активно размножаться бактерии, меняя кислотность влагалища, в которой сперматозоиды теряют свою активность и подвижность.
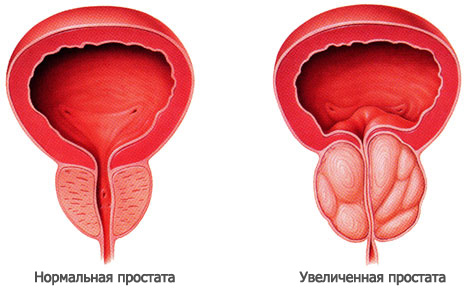
При увеличении предстательной железы происходит нарушение кровотока в органах репродуктивной системы человека, что ведет к их хронической гипоксии.
- Варикоцеле — патология, связанная с венозным компонентом, а именно венозное расширения сосудов яичка, а также семенного канатика.
- Травматическое поражение мужских половых органов;
- воспалительные процессы в яичке в виде острого орхита, эпидидимита, простатита, перенесенного ранее в детстве паротита (как в народе говорят –свинки).
- наличие в анамнезе оперативных вмешательств на органах репродуктивной системы, а также мочевыделительной (на почках, мочевом пузыре).
- эректильная дисфункция, преждевременная эякуляция, редкая нерегулярная половая жизнь.
- инфекции, которые передаются половым путем, особенно такие, как гонорея, хламидиоз, трихомониаз.

Инфекционные заболевания, которые сопровождаются гипертермической реакцией, чреваты изменениями сперматозоидов, вследствии влияния повышенных температур. Такие последствия могут быть еще в течении 6 месяцев после перенесенного заболевания.
- гормональная причина бесплодия – снижение уровня тестостерона в организме мужчины.
- влияние экзогенных факторов в возникновении бесплодия: злоупотребление алкоголем, наркотическими веществами, гормональная терапия, различные излучения, частые посещения бань и саун.
Диагностические обследования
В первую очередь, необходимо обратиться к врачу,компетентному в этих вопросах. Он называется уролог или андролог. Доктор проведет сбор анамнеза, общий осмотр и направляет мужчину на дальнейшие обследования.
Первоочередными методами для диагностики патологических состояний мужской репродуктивной системы являются лабораторные обследования, в которые входят общий анализ мочи, анализ секрета предстательной железы, и , конечно же, анализ эякулята, который в большей степени покажет изменения в семенной жидкости. За 3 дня до сдачи анализа необходимо сохранять половой покой.
Нормальные показатели полученного эякулята:

- Количество его составляет не менее 2 миллилитров;
- Уровень рН 7,2 7,8, при изменении которого проявляются нарушения анатомо-функционального состояния мужских половых клеток;
- Важную роль играет количество сперматозоидов, которое должно быть не менее 20 млн в 1 мл спермы;
- Число подвижных сперматозоидов, а также мужских половых клеток с нормальной структурой должно составлять примерно половину от общего количества.
Лейкоцитов должно быть не более 1 млн.
Если при первой сдаче все показатели в норме, то последующие сдачи не рекомендованы.
Однако, такие показатели не всегда характеризуют сперму, сданную на анализ. Встречаются такие патологические изменения семенной жидкости:
Асперматизм характеризуется отсутствием эякулята в момент эякуляции.
Аспермия – это состояние, при котором эякулят получают, однако в нем нет сперматозоидов и клеток сперматогенеза.
Азооспермия – в эякуляте присутствуют только лишь клетки сперматогенеза. А самих мужских половых клеток не наблюдается.
Олигозооспермия – в полученной сперме присутствуют мужские половые клетки, однако их количество меньше чем 20 миллионов в миллилитре.
Астенозооспермия – при анализ эякулята характерно обнаружение более чем 50% малоподвижных сперматозоидов.
Тератозооспермия – нормально анатомо-функциональные сперматозоиды составляют меньше половины от их общего количества.
Некрозооспермия – диагностирование в сперме мертвых сперматозоидов.
Олигоастенотератозооспермия – в эякуляте мало мужских половых клеток, большинство из них подвержены анатомо-функциональным изменениям, а также характеризуются малой подвижностью.
Обязательным является проведение ультразвукового исследования органов мочеполовой и репродуктивной системы. Для хорошей визуализации предстательной железы используется как трансабдоминальное ультразвуковое исследование (исследование через переднюю брюшную стенку) либо трансректальное УЗИ, которое проводиться путем введения датчика к прямую кишку. Для трансабдоминального УЗИ обязательным условием является наполненный мочевой пузырь, а для трансректального – очищенный кишечник.
Также не стоит забывать в диагностике об анализе на антиспермальные антитела, которые вследствие аутоиммунных процессов образовываются и повреждают сперматозоиды.
Простатит и выполнение протокола
Простатит не является противопоказанием к выполнению экстракорпорального оплодотворения. Обязательным является полное обследование мужчины, исключение инфекционного процесса, наличие результатов спермограммы, а также анализа на определение антиспермальных антител. Если результаты обследований отрицательные, то проведение процедуры экстракорпорального оплодотворения осуществляете в обычном режиме. Если же диагностированы патологические изменения сперматозоидов в виде снижения их подвижности, количества либо подтверждено наличие антиспермальных антител, то рекомендовано использование такой технологии как ИКСИ. Это вспомогательная методика экстракорпорального оплодотворения, которая заключается в отборе наиболее качественных сперматозоидов и при помощи микроинструментов перенос его в яйцеклетку с целью ее оплодотворения. Выбирается наиболее активный сперматозоид, при помощи микроскопического инструментария ликвидируется его хвост с целью профилактики повреждения сперматозоидом элементов яйцеклетки, аспирируется микроиглой и вводится в женскую половую клетку. При обычном протоколе экстракорпорального оплодотворения яйцеклетки и сперматозоиды просто смешиваются, а последние самостоятельно проникают через три слоя оболочки яйцеклетки. То есть методика ИКСИ искусственно преодолевает барьеры и переносит сперматозоид непосредственно в клетку, оплодотворяя ее.
Проведены исследования, в которых подтвержден факт рождения здоровых детей после применения методики ИКСИ. Количество успешных протоколов с использованием такого метода не отличается от такового с использованием стандартного протокола экстракорпорального оплодотворения.
ЭКО и простатит: шансы на успех
Своевременное обращение к квалифицированному специалисту в отрасли андрологии и урологии – это залог успешного проведения протокола ЭКО, так как при грамотной терапии заболевания можно улучшить качество продуцируемых половых клеток мужчины. Если же такая нозология стала преградой для осуществления мечты материнства и отцовства, то Вы имеете шанс принять участие в программе бесплатного протокола экстракорпорального оплодотворения за счет средств ОМС, оставив заявку на сайте.
Если у себя наблюдаете такие патологические изменения, то незамедлительно обратитесь к врачу:
- Дизурические явления в виде частого мочеиспускания либо, наоборот, острой задержки мочи;
- Нарушения в сексуальной жизни мужчины;
- Гипертермические реакции организма;
- Нехарактерные выделения из мочеиспускательного канала.
Самолечение может стоить жизни еще нерожденного ребенка, поэтому будьте бдительны и не оставляйте без внимания угрожающие симптомы, указывающие на серьезные проблемы со здоровьем. Ведь всем известно, что чем раньше начата терапия, тем лучшие исходы имеет та или иная нозологическая форма патологического процесса.
Источник
Услышав слово “простатит”, многие женщины, планирующие в скором будущем беременность, впадают в панику. Подобный диагноз, выставленный их супругам, ассоциируется с бесплодием, лишающим их шанса на зачатие. Хотя, на самом деле, это не приговор, и своевременное обращение к врачу, грамотно назначенное лечение и соблюдение профилактических мер приводят к полному выздоровлению или, по крайней мере, максимально снижают риск осложнений от его хронической формы.
 Простатит является одним из самых распространенных урологических заболеваний у мужчин, поэтому не стоит думать, что такой экземпляр достался, почему-то, именно Вам. Всё чаще этот диагноз стал встречаться у молодого поколения старше 30 лет, а к 50 годам более половины представителей сильного пола сталкиваются с воспалением предстательной железы. И в этом нет ничего удивительного – избегать факторов, приводящих к развитию данного заболевания, становится всё сложнее и сложнее.
Простатит является одним из самых распространенных урологических заболеваний у мужчин, поэтому не стоит думать, что такой экземпляр достался, почему-то, именно Вам. Всё чаще этот диагноз стал встречаться у молодого поколения старше 30 лет, а к 50 годам более половины представителей сильного пола сталкиваются с воспалением предстательной железы. И в этом нет ничего удивительного – избегать факторов, приводящих к развитию данного заболевания, становится всё сложнее и сложнее.
Основной причиной развития болезни является проникновение в железу инфекции, чему, главным образом, способствует непосредственное соседство простаты с такими органами, как мочевой пузырь, мочеиспускательный канал и прямая кишка. Однако даже такое соседство никак не отражалось бы на здоровье мужчины, если бы не ряд факторов, способствующих размножению микробов и развитию воспалительного процесса. К ним следует относить:
- застойные процессы в кишечнике;
- переохлаждение организма;
- малоподвижный образ жизни, сидячая работа;
- наличие хронических воспалительных заболеваний;
- ношение обтягивающего нижнего белья и одежды;
- сосудистые нарушения;
- беспорядочные половые связи;
- половое воздержание или чересчур активная половая жизнь;
- перенесенные в прошлом урологические или половые инфекции;
а также факторы, способствующие снижению защитных сил организма: стрессы, нерегулярное и неполноценное питание, недосыпание, переутомление.
Следует отметить, что простатит и способность к зачатию – вещи не взаимоисключающие. Однако одними из часто встречающихся последствий воспаления предстательной железы являются боли во время и после полового акта, эректильная дисфункция, учащенное и непроизвольное мочеиспускание, тянущие боли внизу живота и в промежности, а также нарушение качества спермы.
Важно отметить, что острый простатит и зачатие практически несовместимы, поскольку острая форма заболевания вдвое, а то и втрое снижает количество сперматозоидов в сперме. При этом даже созревшие сперматозоиды зачастую имеют массу патологий или даже вовсе нежизнеспособны (некроспермия).
Каким же образом простатит влияет на качество спермы?
Если посмотреть спермограмму мужчины, по здоровью которого был нанесен удар болезни, мы можем увидеть патологические изменения многих показателей. Одним из сигналов воспаления предстательной железы служит значительное увеличение в эякуляте лейкоцитов. Кроме того, по результатам данного анализа можно оценить количество и качество присутствующих там сперматозоидов. Содержание в эякуляте нормальных спермиев не должно быть ниже 50%. В том случае, если их количество менее 20%, нередко ставится диагноз тератоспермия (большое количество спермиев с нарушением строения). Любые аномалии сперматогенеза (снижение подвижности сперматозоидов, изменение их строения) могут свидетельствовать о том, что мужчина болен острым или хроническим простатитом. Ухудшение качества спермы негативно влияет на способность к зачатию и увеличивает риск невынашивания плода.
Лечение простатита – путь к успешному зачатию
Планирование беременности – очень важный момент в жизни семейной пары. Поэтому не стоит забывать, что не только здоровье женщины, но и мужчины влияет на зачатие. Если у мужчины на обследовании выявлен простатит или его симптомы, необходима помощь квалифицированного уролога. В настоящее время любая форма воспаления предстательной железы успешно лечится с помощью медикаментов, физиотерапии и, конечно же, массажа простаты. Кроме того, в наиболее тяжелых случаях, применяется даже оперативное лечение.
Профилактику простатита можно условно разделить на первичную и вторичную. Первичная касается всех мужчин. Её основная задача – предупредить развитие заболевания, соблюдая здоровый образ жизни.
Если же болезни не удалось избежать, то после выздоровления стоит задуматься и о вторичной профилактике, чтобы не допустить возвращения болезни и перехода её в хроническую форму. В течение первого года после болезни следует посещать уролога каждые 3 месяца. В последующем – 2 раза в год. Мужчинам старше 40 лет, помимо осмотра, показано ультразвуковое исследование. Не стоит забывать и о таком методе профилактики и лечения простатита, как отдых в санатории.
“Сама цель зачастую может быть средством для достижения дальнейшей цели.” (Ф. Брентано). Если Вы давно мечтаете стать родителями, то простатит никогда не станет помехой на пути к достижению этой цели, поскольку Вы уже знаете, что с ним можно бороться.
Источник
Простатит — одно из самых распространенных урологических заболеваний, вызывающее воспаление предстательной железы. Чаще всего простатитом страдают мужчины репродуктивного возраста — 20-50 лет. Однако простатит далеко не всегда ведет к мужскому бесплодию. Какможно диагностировать простатит в Клинике МАМА? Влияет ли это намужское бесплодие?
Советкуем прочитать: «Что такое спермограмма»
«Мужские симптомы. Общие проявления»
«Гормональные исследования при мужском бесплодии»
Сразу скажу — простатит далеко не всегда ведет к мужскому бесплодию, более того, множество мужчин, страдающих воспалением предстательной железы, имеют столько детей, сколько хотят, и вовсе не подозревают о том, что оно им угрожало. Тем не менее, простатит может отражаться на репродуктивной функции мужчины, особенно, если у него есть к тому предрасположенность. Например, иммунитет и так снижен, что выражается в постоянных воспалительных заболеваниях любых органов. Либо уже были воспалительные заболевания или травмы яичек. Или имеется поражение сосудов гениталий.
Начнем с простатита ОСТРОГО — с его выраженным воспалением, повышенной температурой, образованием гноя, изменением иммунитета. Созревание сперматозоидов — очень тонкий процесс, любые внешние или внутренние факторы могут ослаблять его, вплоть до полного прекращения. Доказано, что на фоне острого простатита концентрация сперматозоидов может снижаться в 2 раза, и в 2 раза повышается процент патологических форм. Поражение сперматозоидов в этот период достигает высоких степеней астеноспермии. Наличие гноя в сперме изменяет ее рН, что также снижает подвижность здоровых сперматозоидов. Выработка иммунных антител еще больше уменьшает показатели спермы.
ЕСЛИ простатит был диагностирован рано, вылечен быстро и качественно, то описанные изменения чаще всего уходят бесследно. Но не всегда.
Во-первых, иммунное напряжение может не только остаться, но и возрасти. Это угнетает выработку сперматозоидов, приводит к образованию антиспермальных антител (АСАТ), агглютинатов и агрегатов в эякуляте.
Во-вторых, простата контролирует более 50 % кровообращения в области гениталий. Ее поражение приводит к кислородному голоданию сперматогенного эпителия канальцев, то есть к снижению образования сперматозоидов. Со временем обьем пораженных канальцев нарастает, что выражается в прогрессивном снижении концентрации сперматозоидов.
В-третьих, лечение простатита, которое очень часто проводится бесконтрольно или эпизодически, с назначением препаратов не врачом, а самим пациентом, отрицательно воздействует на эпителий канальцев на клеточном уровне. При этом в спермограмме появляются признаки тератозооспермии.
Наконец, во многих случаях врач, даже не видя пациента, может заподозрить наличие у него хронического простатита по специфической картине спермограммы: концентрация спермы снижена, подвижность уменьшена, процент патологических сперматозоидов повышен. Общее состояние характеризуется как олигоастенотератозооспермия.
В любом случае — чувствует ли мужчина себя здоровым и полным сил или считает, что его состояние могло бы быть получше, простатит следует предупреждать, а начавшийся — лечить активно и полноценно, не бросая курс на половине и не заменяя рекомендации врача самолечением.
В Клинике «МАМА» Вы можете пройти полное обследование для выяснения причин бесплодия или уточнения диагноза. Спермограмму сдают в процессе наблюдения у нашего андролога или в программе подготовки супругов к ЭКО. Спермограмму сдают после 3-5 дневнего полового воздержания и отказа от алкоголя в течение одной недели. Анализ готов на следующий день. Затем наш андролог прокомментирует полученные результаты и при необходимости назначит лечение или дополнительное обследование. Врач андролог принимает по вторникам и средам с 15:00. Записаться на анализ спермограммы и на прием к андрологу Вы можете примерно за неделю до предполагаемого посещения.
Юрий Петрович ПРОКОПЕНКО
Сделайте первый шаг — запишитесь на прием!
или позвоните
+7 495 921-34-26
8 800 550-05-33 бесплатный телефон по России
info@ma-ma.ru
Источник
