Обратный захват серотонина потенция
Антидепрессанты могут полностью убить желание. Это правда.
Это распространенный побочный эффект селективных ингибиторов обратного захвата серотонина (СИОЗС), самого популярного типа антидепрессантов. К ним относятся такие препараты, как Паксил, Прозак, Золофт. Их используют для лечения тревожных и депрессивных расстройств, и, возможно, вам предстоит их принимать очень длительный период времени.
Есть и другой тип антидепрессантов – ингибиторы обратного захвата серотонина-норэпинефрина, например, Велбутрин. Они в меньшей степени влияют на сексуальную жизнь, но при этом далеко не всем подходят.
Влияние на секс индивидуально
Одни люди более чувствительны к препаратам, чем другие. Возможно, у вас вообще не будет побочных эффектов, или, например, они будут от одного препарата и не проявятся от другого. Люди, у которых либидо снижено из-за депрессии, с антидепрессантами определенно почувствуют себя лучше.
В некоторых случаях организм за несколько месяцев приспосабливается к препарату, и побочный эффект пропадает.
Как антидепрессанты влияют на либидо?
Точно так же, как они влияют на депрессию. Действие СИОЗС заключается в том, что они повышают уровень нейромедиатора серотонина в мозге. Но высокий уровень серотонина также может подавлять либидо и затруднять оргазм. При росте уровня серотонина может снизиться уровень дофамина, а этот нейромедиатор способствует возбуждению.
Побочные эффекты антидепрессантов это низкое либидо, отсутствие оргазма, эректильная дисфункция.
У женщин чаще всего снижается интерес к сексу, также может быть затруднен оргазм. У мужчин обычно сохраняется эрекция, но не получается достичь оргазма, или это требует действительно много времени и усилий. Эректильная дисфункция возникает реже, обычно она больше связана с психологическими факторами, например, предыдущими неудачами.
Проблема может быть не в антидепрессантах
Депрессия, беспокойство и другие психические проблемы сами по себе подавляют либидо. Чтобы понять, в чем именно причина вашей проблемы, надо сравнить свое состояние до депрессии, в депрессии и затем на антидепрессантах.
Нельзя резко отказываться от антидепрессантов. Не прекращайте пить препараты, не узнав мнения врача. Отказываться от них нужно постепенно, чтобы избежать синдрома отмены.
Возможно, вашу проблему решит уменьшение дозы. Психотерапия может улучшить ваше состояние и позволить снизить дозировку.
Возможно, вам стоит поменять антидепрессант. Или, наоборот, добавить еще один препарат – для повышения уровня дофамина и снижения серотонина. В любом случае, именно ваш баланс найти можно только методом проб и ошибок.
Как же все-таки заниматься сексом?
Важно помнить, что антидепрессанты не влияют на способность физически возбуждаться, они только подавляют желание и мотивацию заниматься сексом.
Потому особенно важно настроиться и подготовить себя. Если тело будет отзываться, мозг тоже со временем втянется в процесс.
Помните, что стресс, недостаток сна и физических упражнений тоже плохо влияют на либидо.
Оргазм потребует больше усилий
Оргазм не невозможен, но он потребует больше усилий. Пригодятся секс-игрушки, более интенсивная стимуляция.
Если ваш партнер принимает антидепрессанты
Постарайтесь проявить терпение и понимание. Постарайтесь не показывать свою фрустрацию, реагируйте на неудачи спокойно – со временем вы оба адаптируетесь к новому ритму.
Источник: https://www.buzzfeed.com/
Summary
Article Name
Антидепрессанты и секс. Как антидепрессанты влияют на либидо.
Description
Как антидепрессанты влияют на секс? Что происходит с либидо? Как получить оргазм? Что делать, если ваш партнер принимает антидепрессанты.
Author
Мелконян Ася
Источник
М.Н. Коршунов1,3 , Е.С. Коршунова² , Ю.А. Штыря3 , И.В. Виноградов1,2
1 ФПКМР ГБОУ ВПО «Российский университет дружбы народов», кафедра клинической андрологии
² ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России
3 Российско-Немецкий центр репродукции и клинической эмбриологии ООО «Поколение Некст»
Бесплодие – важная медикосоциальная проблема мирового масштаба. Развитие медицины, инновационных технологий, молекулярной и генетической диагностики позволили выделить основные причины бесплодного брака и разграничить степень ответственности между мужчиной и женщиной. И тем не менее, в 30-40% случаев бесплодие носит идиопатический характер. Поиск возможных ключевых звеньев патогенеза патоспермии продолжается до настоящего времени.
XXI век знаменует собой эру технологического прогресса. «Синдром менеджера» является источником не только физического истощения, но и приводит к лабильности психоэмоционального статуса человека. В связи с этим, сегодня пристальное внимание специалистов различных дисциплин обращено на профилактику и коррекцию расстройств эмоциональной сферы.
Современные исследования показывают, что бесплодие приводит к стрессу, и, в свою очередь, стресс признан возможной причиной патоспермии [1, 2, 3]. Диагноз «бесплодие» сам по себе уже является провоцирующим фактором для депрессивного состояния. Формируется патологический замкнутый круг. Непрeрывные лечебно-диагностические процедуры, многочисленные попытки зачать, ожидания, разочарования нередко вводят или наслаиваются на уже имеющиеся психоэмоциональные расстройства. Нервно-психический фактор как причина, усугубляющая бесплодие, является общепризнанным среди специалистов различных клинических направлений [4, 5, 6].
В Итальянском исследовании в группе из 1000 бесплодных пар, обратившихся для лечения методами вспомогательных репродуктивных технологий, у 7,4% мужчин были выявлены депрессивные и тревожные симптомы [7].
M.Bhongade и соавт.в 2014 г. опубликовали работу, в которой продемонстрировали взаимосвязь между уровнем половых гормонов, параметрами спермограммы и степенью выраженности симптомов тревоги и депрессии по шкале HADS (Hospital Anxiety and Depression Score). Из 70 наблюдаемых мужчин, состоящих в бесплодном браке, 19 (27%) имели депрессивнотревожные расстройства. При этом, у пациентов с наибольшими значениями по шкале HADS были зафиксированы более низкий уровень общего тестостерона и высокие – фолликулостимулирующго гормона (ФСГ) и лютеинизирующего гормона (ЛГ) в сыворотке крови. Количественные и качественные параметры спермограммы также отрицательно коррелировали с баллами шкалы депрессии и тревоги. Авторы пришли к выводу, что психологический стресс снижает сывороточный уровень общего тестостерона и негативно влияет на качество спермы, что вторично вызывает повышение концентрации ЛГ и ФСГ [2].
Одной из линий медикаментозной коррекции депрессивных расстройств являются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), так как преимущественно дефицит данного нейромедиатора является источником психовегетативных симптомов [8, 9].
Серотонин – нейромедиатор, участвующий в широком диапазоне поведенческих и физиологических процессов, таких как прием пищи, сон, настроение, сексуальное поведение [10]. На сегодняшний день доказано существование локальной серотонинергической системы в клетках Сертоли, Лейдига и придатке яичка, а также влияние серотонина на стероидогенез путем связывания с рецепторами клеток [11, 12, 13].
Однако ряд работ демонстрирует, что прием СИОЗС может привести к ухудшению качества спермы и повреждению ДНК сперматозоидов [14, 15].
Целью нашего исследования стала оценка влияния СИОЗС на параметры спермограммы и целостность структуры ДНК сперматозоидов, а также фертильного потенциала мужчин после коррекции психоэмоцинальных расстройств.
МАТЕРИАЛЫ И МЕТОДЫ
В пилотное исследование вошли 19 фертильных мужчин (имеющих детей) в возрасте от 28 до 42 лет (средний возраст – 35,2±4,5 года) с депрессией средней степени тяжести. Критериями включения стало отсутствие урологической патологии. Все пациенты консультированы психиатром – назначен СИОЗС флуоксетин в дозе 20 мг в сутки на протяжении 6 недель. Динамический контроль осуществлялся в течение всего периода исследования.
До начала, после окончания лечения и через 3 месяца после отмены препарата всем пациентам были выполнены: исследование эякулята в соответствии с рекомендациями ВОЗ 2010 г. (5-е издание) и оценка процента фрагментации ДНК сперматозоидов методом Halosperm (Halotech®) [16].
В период наблюдения пациентам было рекомендовано придерживаться регулярной половой жизни с использованием барьерных методов контрацепции.
При анализе эякулята основными параметрами были выбраны: объем спермы, концентрация, подвижность сперматозоидов (категория a+b), процент морфологически нормальных гамет (критерии Крюгера-Менквельда).
Полученные результаты подвергались статистической обработке с использование компьютерной программы «STATISTICA for Windows». Достоверными считались различия при p< 0,05.
РЕЗУЛЬТАТЫ
Через 6 недель лечения все пациенты отметили субъективное улучшение психоэмоционального состояния, что объективно было подтверждено психиатром. В таблице 1 отражена динамика показателей спермы в процессе наблюдения пациентов. Объективно в среднем отмечено: уменьшение объема эякулята с 3,1±0,7 до 2,9±0,7 мл (p=0,638), снижение концентрации сперматозоидов с 39,4±18,5х106 до 34,3±16,8х106 (p=0,384). Подвижность сперматозоидов категории (а+b) уменьшилась с 41,7±7,6% до 35,5±7,8% (p< 0,05), процент морфологически нормальных форм – с 16,7±2,8 до 10,7±2,2 (p< 0,001). Процент фрагментации ДНК сперматозоидов увеличился с 16,2±4,9 до 22,2±4,3 (p< 0,001). Через 3 месяца после окончания лечения объем эякулята увеличился до 3,2±1,8 мл (p=0,823), концентрация сперматозоидов выросла до 36,1±17,5х106 (p=0,576), средний показатель подвижных сперматозоидов – до 39,5±8,6% (p=0,409), процент нормальных форм половых клеток увеличился до 15,1±2,4% (p=0,409), процент фрагментации ДНК снизился до 13,8±3,1 (p< 0,05). Спустя 3 недели лечения два пациента (10,5%) пожаловались на задержку эякуляции, что потребовало снижения дозы препарата до 10 мг.
Таблица 1. Динамика показателей эякулята до и после лечения
| Показатели | Исходно | Через 6 недель терапии | Через 3 месяца после лечения |
|---|---|---|---|
| Объем эякулята, мл | 3,1±0,7 | 2,9±0,7 | 3,2±1,8 |
| Концентрация сперматозоидов, х106/мл | 39,4±18,5 | 34,3±16,8 | 36,1±17,5 |
| Подвижность сперматозоидов, (а+b) % | 41,7±7,6 | 35,5±7,8* | 39,5±8,6 |
| Морфологически нормальные формы, % | 16,7±2,8 | 10,7±2,2** | 15,1±2,4 |
| Процент фрагментации ДНК | 16,2±4,9 | 22,2±4,3** | 13,8±3,1* |
ОБСУЖДЕНИЕ
Акт семяизвержения контролируется центральной и периферической нервными системами, при этом серотонин является важным медиатором данного процесса. Как было отмечено выше, доказано существование локальной серотонинергической системы в клетках Сертоли, Лейдига и придатке яичка [11, 12]. Нередко на фоне приема СИОЗС часть пациентов испытывают трудности с достижением оргазма, задержанную или затрудненную эякуляцию. Это может обусловливать нарушение пассажа эякулята и создавать условия для застойных процессов не только на уровне добавочных половых желез, но и придатков яичек и семявыносящих путей. Так, в нашем исследовании было зафиксировано незначительное уменьшение объема эякулята и концентрации сперматозоидов. Данные изменения могут быть обусловлены как нарушением эвакуаторной функции, так и снижением секреторной активности добавочных половых желез и яичек на фоне приема препарата.
H.Batainef и соавт. показали в эксперименте на самцах крыс, что после введения (на протяжении 60 дней) флуоксетина достоверно снижались уровни сывороточного тестостерона и фолликулостимулирующего гормона у экспериментальных животных. Патогистологическое исследование тестикул показало уменьшение концентрации первичных, вторичных сперматоцитов и сперматид. Также снизилось число беременностей у самок – партнеров [17].
Исходя из данных экспериментальной работы снижение концентрации сперматозоидов может быть обусловлено, как гаметотоксическим эффектом антидепрессанта, так и гормон-опосредованным ингибированием сперматогенеза на фоне уменьшения концентрации лютеинизирующего и фолликулостимулирующего гормонов и снижением уровня интратестикулярного тестостерона.
Кроме того, в работах K. Kiran и C. Curti в условиях in vitro был продемонстрирован выраженный токсический эффект флуоксетина на сперматозоиды. Авторы сделали вывод, что данный механизм опосредован воздействием на синтез АТФ митохондрий сперматозоидов путем ингибирования окислительного фосфорилирования. Как следствие, снижение жизнеспособности и энергетического баланса клетки, приводит к функциональным изменениям, проявляющимся в недостаточности жгутикового аппарата половой клетки [18, 19]. Опираясь на экспериментальные данные, ухудшение качественных показателей (подвижности и морфологии) эякулята через 6 недель после приема флуоксетина, мы связываем с прямым сперматотоксическим действием препарата.
Результаты нашего клинического исследования подтверждаются данными мировой литературы. Так, М. Safarneiad указал на снижение параметров спермограммы и увеличение числа однои двуцепочных разрывов молекулы ДНК сперматозоидов у мужчин, получавших терапию СИОЗС в связи с депрессией. Автор отметил, что в контрольной группе фертильных волонтеров принимавших СИОЗС были зафиксированы падение концентрации, подвижности и морфологии сперматозоидов. При этом степень тяжести изменений спермограммы коррелировала с продолжительностью приема антидепрессанта [20].
В нашей работе динамика уровня фрагментации ДНК отрицательно коррелировала с изменениями показателей подвижности и морфологии сперматозоидов. Число сперматозоидов с поврежденной структурой ДНК увеличилось после терапии СИОЗС. Возможно, это является следствием прямого повреждающего действия на липополисахаридную мембрану половой клетки и нарушением связей протаминогистонного компонента цепей ДНК.
Наше наблюдение показало, что негативные изменения со стороны сперматогенеза после приема флуоксетина имели обратимый характер. Через 3 месяца после отмены препарата показатели эякулята улучшились и практически вернулись к исходным значениям. Подобные результаты были получены в исследовании C. Tanrikut, где отмечено улучшение качества спермы через 1 и 2 месяца после отмены СИОЗС [21].
Более того, мы зарегистрировали, что средний показатель ДНК фрагментации сперматозоидов достоверно снизился на 14,8% по сравнению с исходными значениями. Данный факт мы связали с уменьшением стрессового компонента и улучшением психоэмоционального фона наблюдаемых пациентов.
ЗАКЛЮЧЕНИЕ
Таким образом, применение СИОЗС оказывает негативный эффект на сперматогенез и фертильность мужчины. Наиболее выраженные изменения зарегистрированы в отношении качественных показателей эякулята и целостности структуры ДНК половых клеток. Через 3 месяца после отмены препарата отмечается возврат показателей к исходным значениям. Более того, после отмены терапии зарегистрирован более низкий процент фрагментации ДНК сперматозоидов, что имело положительную корреляцию с регрессией симптомов депрессии.
Исследование демонстрирует, что коррекция психоэмоциональных расстройств положительно влияет на фертильный потенциал мужчины. Однако, необходимо информировать пациентов о временных побочных эффектах использования СИОЗС, особенно в случаях планирования беременности. Требуются дальнейшие исследования для оценки положительного или отрицательного влияния использования СИОЗС в лечении бесплодных мужчин с депрессией.
ЛИТЕРАТУРА
1. Rockliff HE, Lightman SL, Rhidian E, Buchanan H, Gordon U, Vedhara K. A systematic review of psychosocial factors associated with emotional adjustment in in vitro fertilization patients. // Hum Reprod Update. 2014. Vol. 20, N 4. P. 594-613.
2. Bhongade MB, Prasad S, Jiloha RC, Ray PC, Mohapatra S, Koner BC. Effect of psychological stress on fertility hormones and seminal quality in male partners of infertile couples. // Andrologia. 2014. Vol. 47, N 3. P. 336-342.
3. Peterson BD, Sejbaek CS, Pirritano M, Schmidt L. Are severe depressive symptoms associated with infertility-related distress in individuals and their partners? // Hum Reprod. 2014. Vol. 29, N 1. P. 76-82.
4. Jurewicz J, Radwan M, Merecz-Kot D, Sobala W, Ligocka D, Radwan P, Bochenek M, Hanke W. Occupational, life stress and family functioning: does it affect semen quality? // Ann Hum Biol. 2014. Vol 41, N 3. P. 220-228.
5. Gradvohl SM, Osis MJ, Makuch MY. Stress of men and women seeking treatment for infertility // Rev Bras Ginecol Obstet. 2013. Vol. 35, N 6. P. 255-261.
6. Dong YZ, Yang XX, Sun YP. Correlative analysis of social support with anxiety and depression in men undergoing in vitro fertilization embryo transfer for the first time. // J Int Med Res. 2013. Vol 41, N 4. P. 1258-1265.
7. Chiaffarino F, Baldini MP, Scarduelli C, Bommarito F, Ambrosio S, D’Orsi C, Torretta R, Bonizzoni M, Ragni G. Prevalence and incidence of depressive and anxious symptoms in couples undergoing assisted reproductive treatment in an Italian infertility department. // Eur J Obstet Gynecol Reprod Biol. 2011. Vol. 158, N 2. P. 235-241.
8. National Institute for Health and Clinical Exellence. Depression: the Treatment and Managment of Depression in Adults. 2009.
9. Depression in adults: recognition and management NI CE guildlines.// URL: www.nice.org.uk/CG90. Published october 28, 2009.
10. Whitaker-Azmitia P.M. The discovery of serotonin and its role in neuroscience. // Neuropsychopharmacology. 1999.Vol. 21, N 2. P. 2S-8S.
11. Jiménez-Trejo F, Tapia-Rodríguez M, Queiroz DB, Padilla P, Avellar MC, Manzano PR, Manjarrez-Gutiérrez G, Gutiérrez-Ospina G. Serotonin concentration, synthesis, cell origin, and targets in the rat caput epididymis during sexual maturation and variations associated with adult mating status: morphological and biochemical studies. //J Androl. 2007. Vol. 28, N 1. P. 136-149.
12. Jiménez-Trejo F, Tapia-Rodríguez M, Cerbón M, Kuhn DM. ManjarrezGutiérrez G, Mendoza-Rodríguez CA, Picazo O. Evidence of 5-HT components in human sperm: implications for protein tyrosine phosphorylation and the physiology of motility. // Reproduction. 2012. Vol. 144, N 6. P. 677-685.
13. Syed V, Gomez E, Hecht N. Messenger ribonucleic acids encoding a serotonin receptor and a novel gene are induced in Sertoli cells by a secreted factor(s) from male rat meiotic germ cells. // Endocrinology. 1999. Vol. 140, N 12. P. 5754-5760.
14. Maier U., Koinig F. Andrological findings in young patients under long-term antidepressive therapy with clomipramine. // Neuropsychopharmacology. 1994. Vol. 116. N 3. P. 357-359.
15. Tanrikut C, Feldman AS, Altemus M, Paduch DA, Schlegel PN. A dverse effect of paroxetine on sperm. // Fertil Steril. 2010. Vol. 94. N 3. P. 1021-6.
16. World Health Organization. WHO Laboratory Manual for the Examination and processing of human semen. 5th ed. 2010. P. 22-62, 157-161.
17. Bataineh HN, Daradka T. Effects of long-term use of fluoxetine on fertility parameters in adult male rats. // Neuro Endocrinol Lett. 2007 Jun. Vol. 28, N 3. P. 321-325.
18. Kiran Kumar S, Vishnu, Pratibha T, Divya S, Jagdamba P, Gopal G. The spermicidal and antitrichomonas activities of SSRI antidepressants. // Bioorganic & Medicinal Chemistry Letters. 2006. N 16. P. 2509–2512.
19. Curti C, Mingatto F E, Polizello A, Galastri L, Uyemura S, Santos A. Fluoxetine interacts with the lipid bilayer of the inner membrane in isolated rat brain mitochondria, inhibiting electron transport and F1F0-ATPase activity. // Mol. Cell. Biochem. 1999. Vol. 199, N 1. P. 103-109.
20. Safarneiad M.R. Sperm DNA damage and semen quality impairment after treatment with selective serotonin reuptake inhibitors detected using semen analysis andsperm chromatin structure assay. // J Urol. 2008. Vol. 180, N 5. P. 2124-2128.
21. Tanrikut C., Schlegel P. Antidepressant-associated changes in semen parameters. // J Urol. 2007. Vol. 69,N 1. P. 185-187.
Статья опубликована в журнале”Экспериментальная и клиническая урология” №4 2015, стр.67-70
Источник
Рассматриваются возможности лечения преждевременного семяизвержения селективными ингибиторами обратного захвата серотонина. Долгое время эти препараты применялись off-label (по незарегистрированным показаниям). В 1998 г. был разработан дапоксетин – селективный ингибитор обратного захвата серотонина, предназначенный для лечения всех форм преждевременной эякуляции. Дапоксетин позволяет увеличить время интравагинальной задержки семяизвержения до 3–3,5 раз, не вызывая серьезных побочных эффектов. Первый официальный препарат дапоксетина Примаксетин® появился на российском фармацевтическом рынке осенью 2017 г., что открыло широкие перспективы в медикаментозном лечении пациентов, страдающих первичным и вторичным преждевременным семяизвержением.

Таблица 1. Ключевые рекомендации Европейской ассоциации урологов по лечению преждевременного семяизвержения (2017)
Таблица 2. Доза и эффективность селективных ингибиторов обратного захвата серотонина при преждевременном семяизвержении
Рис. 1. Динамика концентрации Примаксетина и Прилиджи в плазме
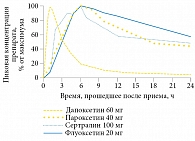
Рис. 2. Фармакокинетика дапоксетина в сравнении с другими селективными ингибиторами обратного захвата серотонина при однократном применении

Рис. 3. Время интравагинальной задержки семяизвержения на фоне приема дапоксетина 30 и 60 мг (результаты 12-недельного двойного слепого плацебоконтролируемого исследования)
Таблица 3. Профиль наиболее частых побочных эффектов, %
Таблица 4. Перечень побочных эффектов, вынудивших прервать лечение, %
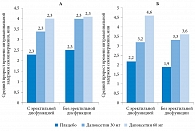
Рис. 4. Эффективность дапоксетина при разных формах преждевременного семяизвержения (А – вторичного, Б – первичного) в зависимости от наличия эректильной дисфункции
Эпидемиология
Преждевременная эякуляция – часто встречающееся сексуальное нарушение. Эпидемиологические данные позволяют предположить существенную распространенность ускоренной эякуляции в мужской популяции, варьирующуюся в зависимости от национальной принадлежности [1]. По данным различных исследований, с преждевременной эякуляцией сталкиваются 20–40% взрослого мужского населения [2]. Высокая распространенность, а также отсутствие единых критериев диагностики и стандартов лечения обусловливают возросший интерес специалистов к данной проблеме.
Определение
Существуют несколько определений преждевременного семяизвержения. В Европейских клинических рекомендациях по урологии за 2017 г. выделяют следующие критерии преждевременной эякуляции:
- эякуляция, наступающая до пенетрации или приблизительно через минуту (при первичной преждевременной эякуляции);
- клинически значимое уменьшение продолжительности полового акта до трех минут и менее (при приобретенной преждевременной эякуляции);
- невозможность контроля семяизвержения;
- психологический дискомфорт ввиду имеющегося эякуляторного нарушения и межличностные конфликты в паре [3].
Основываясь на данных проспективного исследования, проведенного на территории РФ, впервые сформулировано определение ускоренной эякуляции, а также ее разновидностей. Преждевременным считается семяизвержение, возникающее постоянно или периодически без должного контроля над ним до введения полового члена во влагалище (ejaculatio ante portas) или менее чем через две минуты после интроекции (ejaculatio praecox), что сопровождается обеспокоенностью мужчины состоянием эякуляторной функции, сексуальной неудовлетворенностью партнерши и межличностными конфликтами в паре. Первичная преждевременная эякуляция констатируется при возникновении нарушения с момента сексуального дебюта. Вторичная преждевременная эякуляция диагностируется в случае анамнестического указания на период половой жизни с нормальной продолжительностью коитуса [4].
Патогенез
Преждевременное семяизвержение – патология, носящая полиэтиологический характер. Так, согласно нейробиологической теории, одной из причин возникновения первичной ускоренной эякуляции служит дисрегуляция церебрального серотонина. Среди возможных причин первичной преждевременной эякуляции отмечают также анатомические особенности, например короткую уздечку полового члена. Повышенная чувствительность головки полового члена также может привести к возникновению первичной формы патологии. Вторичную (приобретенную) форму преждевременной эякуляции специалисты ассоциируют с заболеванием, развившимся на фоне других патологий. Так, у 56% пациентов с преждевременной эякуляцией патологию обусловливает хронический простатит в анамнезе. Эректильная дисфункция в 25–30% случаев может сопровождаться преждевременным семяизвержением.
Диагностика
Согласно современным клиническим рекомендациям Европейской ассоциации урологов, диагностику следует начинать с выявления анатомических особенностей, которые могут быть причиной заболевания. Применение опросников в рутинной клинической практике позволяет облегчить постановку точного диагноза. Отечественным урологам доступен валидированный опросник «КриПС», который дает возможность оценить отсутствие или наличие ускоренной эякуляции. Данный опросник отличается высокой чувствительностью и специфичностью, а точность полученных данных превышает 93% [4].
Лечение
Лечение пациентов, страдающих преждевременной эякуляцией, следует начинать с коррекции возможных сочетанных патологий, которые могли послужить причиной развития преждевременного семяизвержения. По мнению европейских коллег, в качестве первой линии лечения больных с преждевременной эякуляцией следует проводить медикаментозную терапию (табл. 1).
В 1973 г. впервые описано влияние на преждевременную эякуляцию кломипрамина, наиболее широко используемого серотонинергического трициклического антидепрессанта, который обладал мощнейшей способностью блокировать обратный нейрональный захват серотониновых рецепторов. Автором и первопроходцем стал H. Eaton, успешно применявший антидепрессанты в лечении пациентов с преждевременной эякуляцией.
В 1990-х гг. появились антидепрессанты из группы селективных ингибиторов обратного захвата серотонина, которые off-label (по незарегистрированным показаниям) стали использовать при преждевременном семяизвержении (табл. 2). Хотя есть рекомендации по назначению данных препаратов как курсом, так и в постоянном режиме, специалистам необходимо учитывать, что закон № 323-ФЗ «Об основах охраны здоровья граждан в РФ» от 21 ноября 2011 г. ограничивает применение лекарственных препаратов по не описанным в инструкциях показаниям. Нанесение вреда здоровью при подобном назначении может повлечь за собой не только административную, но и уголовную ответственность медицинского работника. Это обусловлено подтвержденной повышенной вероятностью суицидальных тенденций при отмене селективных ингибиторов обратного захвата серотонина и свидетельствует о большом риске назначения препаратов этой группы больным в молодом возрасте, не страдающим депрессией.
В 1998 г. фармаколог компании «Эли Лилли» Д. Вонг разработал селективный ингибитор обратного захвата серотонина дапоксетин для коррекции преждевременной эякуляции. В 2004 г. права на продажу оригинального препарата (Прилиджи) приобрела компания Johnson&Johnson. Официально дапоксетин применяется в 50 странах мира для лечения преждевременного семяизвержения. В 2013 г. Прилиджи зарегистрирован в России, но так и не поступил в продажу до окончания патентной защиты. В 2016 г. в России прошел регистрацию официальный дженерик дапоксетина – Примаксетин® (АО ФП «Оболенское»). Фармакологические свойства препарата были подтверждены исследованием биоэквивалентности (рис. 1). С осени 2017 г. он поступил в продажу в аптечные сети России.
Быстрая реабсорбция (время достижения пиковой концентрации в крови – 1,5 часа) и экскреция (95%-й клиренс через 24 часа) – два основных отличительных фармакологических свойства препарата, которые позволяют безопасно назначать дапоксетин пациентам, страдающим всеми формами преждевременной эякуляции (рис. 2). Эти свойства обусловлены нафтильным компонентом, который содержится в препарате [5]. Стоит отметить, что препарат входит в список Б и может быть официально выписан врачом-урологом пациентам в возрасте от 18 до 64 лет.
В 2006 г. впервые было осуществлено научное наблюдение, направленное на более детальное изучение действия дапоксетина [5]. Исследование было достаточно масштабным, в нем принял участие 2351 пациент. Рандомизация осуществлялась по трем группам: плацебо (n = 787), дапоксетин 30 (n = 801) и 60 мг (n = 763). Срок наблюдения составил 12 недель. Режим приема – по требованию за один – три часа до предполагаемого коитуса.
J.L. Pryor и соавт. в рамках 12-недельного двойного слепого плацебоконтролируемого исследования эффективности и безопасности дапоксетина в дозировке 30 и 60 мг отмечали преимущество лекарственного препарата по сравнению с плацебо, эффективность лечения зависела от дозы (рис. 3) [6]. Это касалось не только объективной, но и субъективной эффективности. При преждевременной эякуляции важно, как ситуацию воспринимает пациент, как он контролирует эякуляцию, получает ли удовлетворение от коитуса. В данном исследовании эти показатели в группе дапоксетина были выше, чем в группе плацебо (p
H. Porst и соавт. провели обобщенный анализ трех рандомизированных плацебоконтролируемых исследований эффективности дапоксетина (n = 2228) [7]. Авторы сравнивали эффективность лечения при первичной и вторичной преждевременной эякуляции в зависимости от наличия эректильной дисфункции. Статистически значимое увеличение времени интравагинальной задержки семяизвержения по сравнению с плацебо при применении дапоксетина в дозе 30 мг было показано у пациентов с обеими формами эякуляторного нарушения, но только в отсутствие у них нарушений эрекции. Вместе с тем еще более значимое возрастание продолжительности коитуса было отмечено при приеме 60 мг дапоксетина вне зависимости от формы ускоренной эякуляции и наличия эректильной дисфункции (рис. 4).
Заключение
Антидепрессанты из группы селективных ингибиторов обратного захвата серотонина эффективны, но недостаточно безопасны для лечения всех форм преждевременного семяизвержения, их применение противоречит законодательству России. Единственным селективным ингибитором обратного захвата серотонина, предназначенным для лечения всех форм преждевременной эякуляции и позволяющим увеличить время интравагинальной задержки семяизвержения до 3–3,5 раз, является дапоксетин. Препарат одобрен для лечения пациентов с преждевременным семяизвержением уже в 50 странах мира. На сегодняшний день Примаксетин® – единственный официальный препарат, содержащий дапоксетин, на российском фармацевтическом рынке. Появление первого официального лекарственного препарата, доступного для назначения в клинической практике, открывает широкие перспективы в медикаментозном лечении пациентов, страдающих обеими формами преждевременного семяизвержения.
Источник
