Молочница сосков и экзема
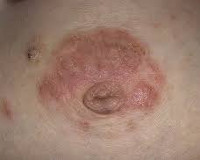
Экзема сосков — это аллергический дерматоз, проявляющийся эритематозно-везикулярной сыпью в области сосков и прилежащих к ним альвеол. Высыпания сопровождаются зудом, болезненными ощущениями, сухостью и шелушением кожи. При постановке диагноза используют данные осмотра, анализы для определения уровня иммуноглобулинов и гистамина, результаты микробиологического исследования соскоба соска. В процессе лечения применяют антигистаминные, противовоспалительные, седативные, иммунокорригирующие, антимикробные препараты в сочетании с физиотерапевтическими методиками и коррекцией диеты.
Общие сведения
Обычно экзема сосков развивается как посттравматическое осложнение лактации у женщин, предрасположенных к реакциям аллергического типа. По данным исследований, более чем в половине случаев заболевание возникает на фоне активного размножения условно-патогенной флоры (стафилококков, кандидов и др.), накопление продуктов жизнедеятельности которой создает благоприятную среду для воспалительных и аллергических реакций. Поэтому большинство специалистов в сфере клинической маммологии и аллергологии считают этот вариант дерматоза одним из видов микробной экземы. Заболевание склонно к рецидированию.

Экзема сосков
Причины
Экзематозное поражение сосково-ареолярного комплекса у женщин обычно возникает в период грудного вскармливания на фоне травматизации кожи. Это вызвано сочетанием во время лактации трех ключевых моментов, способствующих появлению экземы, — локальной воспалительной реакции, наследственной предрасположенности и нейрогуморальных изменений. К предрасполагающим факторам относят:
- Травмы кожи при кормлении. В начале лактации, когда молока в молочных железах еще недостаточно, ребенок прилагает значительные усилия для высасывания молозива. Сосково-ареолярная зона подвергается травматическим нагрузкам, провоцирующим воспалительную инфильтрацию с последующим растрескиванием кожи, которое и становятся начальным этапом экземы.
- Склонность к аллергическим реакциям. В анамнезе у таких пациенток чаще всего уже наблюдались другие проявления аллергии. При лабораторных исследованиях в крови больных обнаруживаются характерные изменения в виде повышенного содержания одной из фракций иммуноглобулинов — IgE. Обычно подобный тип реагирования генетически детерминирован.
- Стресс. В первые дни ухода за ребенком радикально изменяется уклад жизни женщины. Повышение тонуса симпатической нервной системы провоцирует выброс гистамина, который усиливает воспалительную реакцию в области соска. Недостаточная секреция глюкокортикоидов, характерная для пациенток с аллергической предрасположенностью, приводит к затяжному течению воспаления.
Дополнительными факторами, способствующими развитию экземы сосков, являются погрешности питания (употребление красных овощей и фруктов, цитрусовых, шоколада, копченостей), простудные и инфекционные заболевания, ослабляющие иммунитет, использование некачественной бытовой химии, ношение синтетического белья. Риск повреждения кожи ареолы и соска повышается при вскармливании ребенка с короткой уздечкой языка.
Патогенез
Ключевым звеном механизма экзематозной реакции являются иммуновоспалительные процессы, которые происходят в очаге поражения. Механические воздействия на кожу соска, провоцирующие выделение медиаторов воспаления, приводят к спонгиозу — отеку тканей шиповатого слоя эпидермиса. На фоне воспаления сосочкового слоя расширяются сосуды, развивается паракератоз – неспособность эпидермальных клеток к синтезу кератогиалина нарушает процессы ороговения, при этом на коже появляются характерные высыпания. В местах поражения скапливается значительное количество лимфоцитов, что сопровождается инфильтративными процессами и акантозом (гиперпигментацией) сосков.
Симптомы экземы сосков
Заболевание обычно проявляется в первые недели грудного вскармливания. Сначала женщина испытывает зуд в сосках и окружающих их ареолах, в последующем кожа в сосково-ареолярной зоне становится пунцовой, на ней появляются небольшие пузырьки и мелкоточечные эрозии, что сопровождается мокнутием. Зачастую очаги поражения имеют четкие границы. Подсохшие участки покрываются корочками и чешуйками, которые постепенно отшелушиваются. Период шелушения может быть достаточно длительным. В пораженных участках кожи возникает боль различной интенсивности, усиливающаяся при кормлении. Один из наиболее характерных симптомов — усиление зуда в ночное время.
При переходе заболевания в подострую и хроническую стадии преобладают признаки сухости и истончения кожи, наличие в ареолярной области точечных эрозий, множества мелких трещин и шелушения. Зуд обычно выражен незначительно или отсутствует. Мокнутия нет. На фоне погрешностей диеты и ослабления иммунитета вследствие простуд или стрессов возможны периоды обострений, во время которых развивается типичная клиническая картина острой фазы. О присоединившейся вторичной инфекции свидетельствует распространение воспалительного процесса за пределы ареол и появление желтоватых корочек.
Осложнения
Интенсивный зуд, характерный для острой фазы и периодов обострений, влияет на эмоциональное состояние женщины. Пациентка становится раздражительной, плаксивой, часто у нее наблюдается угнетенное настроение. Поскольку зуд усиливается ночью, ситуация усугубляется хроническим недосыпанием. Иногда экзема сосков осложняется вторичной кожной бактериальной инфекцией или маститом с появлением общетоксических симптомов в виде повышения температуры тела, озноба, слабости, быстрой утомляемости, снижения или отсутствия аппетита и местной симптоматики (гнойных высыпаний, уплотнения груди и др.). Отдаленными последствиями патологии являются небольшие бледные пятна в области ареол, возникающие в месте экзематозных высыпаний.
Диагностика
При классических клинических проявлениях постановка диагноза не представляет особой сложности. Затруднения в диагностике экземы сосков обычно связаны со стертым течением или атипичной симптоматикой, что случается крайне редко. Важной задачей диагностического этапа является исключение вторичного инфицирования. Наиболее информативны следующие методы исследований:
- Микроскопия и посев соскоба. При микробном характере экземы в отделяемом из очага поражения определяются микроорганизмы, способствовавшие развитию заболевания.
- Уровень иммуноглобулинов. У пациенток с экзематозной реакцией обычно повышен уровень IgE как маркера аллергических реакций, причем такие изменения наблюдаются даже вне обострения.
- Уровень гистамина в крови. Как и при других формах аллергических дерматозов, при экземе соска в крови увеличивается концентрация гистамина, который участвует в местной и общей реакции.
В сомнительных случаях при затяжном течении показано цитологическое исследование отделяемого соска или биоптата из пораженной области, УЗИ молочных желез и маммография, проведение аллергологического тестирования (аллергопроб). Дифференциальная диагностика осуществляется с трещинами соска, герпетическими высыпаниями, инфекционным воспалением кожи в области ареолы, раком Педжета. При необходимости пациентку консультируют аллерголог, дерматолог, инфекционист, онколог.
Лечение экземы сосков
Врачебная тактика направлена на купирование клинических проявлений заболевания и достижение стойкой ремиссии за счет устранения предпосылок, способствующих возникновению патологии. Для более быстрого достижения результатов комплексную медикаментозную терапию дополняют физиотерапевтическими процедурами и специальной гипоаллергенной диетой. Схема лечения включает следующие группы лекарственных средств:
- Антигистаминные препараты. Поскольку механизм развития экземы основан на патогенезе аллергической реакции, угнетение секреции гистамина позволяет уменьшить выраженность зуда, экссудации. За счет воздействия на одно из ключевых звеньев аллергии удается быстрее стабилизировать локальное воспаление.
- Противовоспалительные средства. Обычно для подавления секреции медиаторов воспаления и повышения порога болевой чувствительности достаточно назначения нестероидных противовоспалительных препаратов. В более упорных случаях заболевания оправдано применение глюкокортикостероидов.
- Седативные средства. Для коррекции эмоциональных расстройств и нарушений сна, которыми зачастую осложняется экзема, назначают растительные препараты с успокоительным эффектом. Крайне редко используют более мощные средства из групп транквилизаторов и антидепрессантов.
Базовую терапию при необходимости дополняют иммунокорректорами, позволяющими нормализовать иммунный ответ, антибактериальными и противомикотическими препаратами, воздействующими на патогенную и условно-патогенную флору, которая способствует поддержанию воспаления. В сложных клинических случаях кроме таблетированных форм и мазей назначают парентеральное введение препаратов. Для купирования острых симптомов экземы применяют электрофорез, ультрафонофорез, лазерную терапию, УВЧ, УФО, диадинамические токи.
При продолжении грудного вскармливания рекомендуется строго соблюдать режим. Промежутки между кормлениями должны составлять не менее 2,5-3 часов. В это время кожу груди желательно держать открытой — аэрация способствует ускорению заживления мокнущих участков. Женщинам с обширными высыпаниями, затрудняющими кормление, можно воспользоваться специальными насадками или, в крайних случаях, сцеживать молоко. При прикладывании важно обеспечивать аккуратный захват соска и альвеолы ротиком ребенка. Требуется правильный гигиенический уход за кожей молочных желез с использованием мягких очищающих средств.
Прогноз и профилактика
Прогноз особенно благоприятен при острых формах заболевания. Переход экземы соска в подострый и хронический варианты требует более длительной терапии с последующим соблюдением гипоаллергенной диеты, тщательным уходом за соском и альвеолой, ношением натурального нательного белья. Для профилактики акушеры-гинекологи и врачи-маммологи рекомендуют в последние недели перед родами смазывать ареолы натуральными маслами и кремами-эмолентами, повышающими эластичность кожи. Во время пребывания в роддоме важно освоить правила кормления грудью и особенности режима вскармливания. В период лактации необходимо воздерживаться от употребления продуктов, способствующих возникновению аллергических реакций.
Источник
Эта распространенная инфекция, вызываемая грибками рода Candida, может проявляться не только в вагинальной форме. Если кандидоз или молочница захватывает область сосков, это значительно затрудняет грудное вскармливание, причиняя страдания кормящей матери и заражая ротовую полость и желудочно-кишечный тракт малыша. Как определить, является ли боль при кормлении и изменения кожного покрова сосков признаками молочницы, помочь избавиться от нее себе и ребенку, рассказывает MedMe.
Симптомы молочницы на сосках у матери
Молочницу вызывают дрожжевые грибки, живущие на кожных и слизистых поверхностях. В большинстве случаев при кандидозе сосков диагностика заболевания производится на основании внешнего осмотра и ощущений кормящей матери. Лабораторная диагностика базируется на наличии Candida в материале, взятом при соскобе с кожных покровов соска, однако этот анализ может показывать ложноположительный результат.
Кормящая мать ;может отмечать следующие симптомы молочницы, затрудняющие грудное вскармливание:
- при внешнем осмотре ореолы груди и соски имеют ярко-розовый цвет, кожные покровы изменены. Может отмечаться шелушение эпидермиса, отечность, отслоение верхних слоев кожи, трещинки, мелкие пузырьки с прозрачным содержимым. Стоит знать, что молочница на сосках может не иметь внешних симптомов, ограничиваясь болезненными ощущениями. В этом случае чаще всего признаки кандидоза обнаруживают на слизистой поверхности рта малыша;
- разнообразные болевые ощущения во время грудного вскармливания, в отличие от боли при неправильном захвате, не заканчивающиеся сразу после отъема ребенка от груди. Боль может быть жгучей, покалывающей, иррадиирущей в область спины, рук. Дискомфорт может чувствоваться как на поверхности соска, так и распространяться вглубь железы. В некоторых случаях заболевание затрудняет не только грудное вскармливание, но и вызывает болезненность во время водных процедур, ношения одежды, прикосновений к груди;
- мать может также отмечать обострение вагинального кандидоза, развитие грибковой инфекции на ногтях, трещины и характерный налет в уголках губ, в редких случаях осложненного течения системного заболевания — длительную диарею с пенистым жидким стулом.
К причинам активного развития грибковой инфекции относят прием антибиотиков, чаще всего — после операции кесарева сечения, выраженную вагинальную молочницу во время беременности, спровоцированную изменением уровня эстрогена, прием до зачатия стероидных препаратов, гормональных противозачаточных медикаментов, а также такие заболевания, как сахарный диабет, анемии различной этиологии, общее снижение иммунитета.
При диагностике важно отделять симптомы кандидоза на сосках от последствий неправильного прикладывания ребенка к груди, проявлений лактостаза, мастита, экземы, герпеса, псориаза и т. п., влияющих как на внешний вид кожных покровов сосков, так и на болезненность при кормлении грудью.
Симптомы кандидоза у малыша
Малыш при выраженной молочнице в полости рта может проявлять беспокойство во время кормления, отказываться от груди из-за болезненности процесса, больше и чаще плакать, хуже спать. Однако подобной симптоматики может и не проявляться, так же, как и внешние признаки молочницы на слизистой поверхности рта и языке ребенка могут отсутствовать.
Молочница в полости рта при внешнем осмотре может выглядеть как белесые или «жемчужные» пятна, бугорки. В отличие от остатков молока под такими пятнами можно обнаружить изменение цвета слизистой внутренней поверхности щек, десен, языка — красные, несколько воспаленные пятна по форме налета.
Молочница может влиять на состояние стула ребенка, а также проявляться красноватой сыпью в области подгузника, не реагирующей или увеличивающейся в количестве при использовании стандартного набора средств для кожи: присыпок, масел, кремов, содержащих жиры и крахмалистые соединения.
Особенности грудного вскармливания и терапия кандидоза сосков
Даже такая поверхностная инфекция, как молочница на сосках, может иметь значительное влияние на выработку грудного молока. Мать, испытывающая болезненность во время грудного вскармливания, может отметить уменьшение количества молока — спазмы, вызванные болью, затрудняют его отток. Малыш также может хуже сосать, а значит, меньше стимулировать грудь, из-за воспалительных процессов в ротовой полости.
Кандидоз также может провоцировать закупорку молочных проходов, возникновение лактостазных явлений, развитие мастита. Так как грибки рода кандида предпочитают для развития теплую влажную среду и достаточно контагиозны, мать и ребенок могут заражать друг друга в процессе кормления, передавая грибковые споры. Поэтому при молочнице у одного из пары лечение проводят обоим: и маме, и малышу.
Молочница на сосках — не повод прекращать грудное вскармливание, однако некоторые изменения на время курса лечения необходимо внести в режим кормлений и ухода. Так, при болезненных ощущениях прикладывать ребенка к груди рекомендуется чаще, но на более короткое время. При исключительной боли можно сцеживать молоко и кормить грудничка им из бутылочки, шприца без иглы, чашки, ложки — в зависимости от возраста и предпочтений. Сцеженное во время болезни молоко не хранят и не замораживают, а спаивают ребенку в этот же период или выливают во избежание рецидива инфекции.
К гигиеническим правилам при молочнице относится обязательное мытье рук после каждого посещения туалета, кормления грудью, замены подгузника у ребенка. Малышу необходимо обеспечить максимальную чистоту игрушек, попадающих в рот, пустышек, сосок, чаще мыть ручки. При наличии сыпи в области подгузника рекомендуется как можно больше времени проводить без белья, устраивать воздушные ванны.
Лечение кандидоза на сосках проводят с использованием противогрибковых мазей, нанося их между прикладыванием к груди. Важно также придерживаться низкоуглеводной диеты, а при наличии других форм кандидоза — пролечить их соответствующими препаратами.
Для терапии кандидоза полости рта у малышей рекомендуют нистатин-содержащие капли. А вот такой препарат, как тераборат натрия, или «бура в глицерине», согласно исследованиям европейских специалистов, токсичен для детей и к применению в детском возрасте крайне не рекомендуется.
Источник
Экзема сосков – это форма аллергического дерматоза, которая поражает область сосков и альвеол. Проявляется заболевание везикулярной сыпью, зудом, болью и изменением цвета ареолы.
Чаще всего страдают этой патологией кормящие матери. Экзема развивается при сочетании нескольких факторов, включая склонность женщины к аллергическим реакциям. Лечение экземы сосков проводит врач маммолог, совместно с аллергологом и дерматологом.
Стоимость услуг маммолога в Университетской клинике
| Услуга | Цена, руб. |
| Прием (осмотр, консультация) врача маммолога с высшей квалификационной категорией первичный | 2000 |
| Прием врача маммолога с высшей квалификационной категорией повторный (интерпретация полученных результатов обследования) | 1700 |
| Комплексный прием врача маммолога, онколога (консультация, осмотр, УЗИ молочных желез) | 2500 |
| Ультразвуковое исследование молочных желез | 1300 |
| Аспирационная биопсия новообразований молочной железы (МЖ) или регионарных лимфоузлов (без стоимости гистологического или цитологического исследования) | 1500 |
| Воздействие терапевтическим лазером | 500 |
| Назначение комплексного лечения маститов, лактостаза | 1500 |
| Пункция образований молочной железы (МЖ) или регионарных лимфоузлов (без стоимости гистологического или цитологического исследования) | 2500 |
| Все цены ⇒ |
Причины развития экземы сосков
Развитие экземы происходит на фоне комплекса причин:
Травмирование при кормлении. На начальном этапе лактации вырабатывается лишь небольшое количество молозива. Ребенку недостаточно молока и он прилагает больше усилий при сосании. Это приводит к образованию микротрещин. Даже незначительные травмы соска вызывают воспаление. Иммунная система реагирует на повреждение тканей, направляя к зоне травмы лимфоциты. Это приводит к отеку и ороговению тканей. Вторичное присоединение инфекций ухудшает ситуацию.
Короткая уздечка языка у ребенка повышает риск травмирования соска. Это происходит из-за неправильного захвата ареолы ртом.
Инфекция. В половине случаев развития экземы, к травме соска присоединяется инфекция. Сосок постоянно контактирует с внешней средой, в связи с чем его ткани нестерильны. Чаще всего инфицирование происходит условно-патогенными микроорганизмами. В норме эти микробы всегда присутствуют в организме здорового человека:
- стафилококки;
- стрептококки;
- кишечная палочка,
- протей и т.д.
Реже присоединяются патогенные инфекции — палочка Коха, возбудители ЗППП, грибки рода Candida.
Склонность к аллергическим реакциям. Риск развития экземы повышен у женщин, страдающих любой формой аллергии. У таких пациенток наблюдается повышение уровня IgE в крови. Иногда это повышение никак не проявляется для женщины. В этом случае пациентка даже не знает о своей склонности к аллергии. Причиной повышения уровня IgE в крови может быть наследственная предрасположенность.
У пациенток, с такой предрасположенностью, часто отмечается низкий уровень секреции глюкокортикоидов. Одна из функций этих стероидных гормонов – подавление воспаления. При их недостатке воспалительный процесс затягивается, вызывая экзему.
Стресс. Беременность, роды и уход за новорожденным ребенком связаны с переживаниями и стрессом для молодой мамы. Стресс приводит к активации симпатической нервной системы. В крови женщины повышается уровень медиатора гистамина. Это вещество усиливает выраженность аллергической реакции. Ткани соска при этом подвергаются целому комплексу агрессивных факторов.
Дополнительные факторы риска
Риск экземы повышается при наличии дополнительных факторов риска. К таким факторам относят:
- Особенности питания. Употребление в пищу большого количества потенциальных аллергенов, повышает риск экземы. К таким продуктам относят красные овощи и фрукты, цитрусовые, шоколад и т.д. Отказаться нужно от копченых колбас, острых и жирных блюд.
- Ослабление иммунитета. Частые простудные и инфекционные болезни — благотворная почва для развития экземы. Организм не может полноценно противостоять инфекции.
- Внешние воздействия. Ношение узкого, синтетического белья травмирует сосок. Также негативное воздействие на нежные ткани оказывают химические вещества. Поэтому следует тщательно выбирать средства гигиены и бытовой химии.
Экзема соска может развиваться при совокупности нескольких причин. Редко эта патология поражает женщин вне периода лактации.
Симптомы экземы соска
Характер и выраженность симптомов зависит от формы течения болезни. Заподозрить экзему можно при появлении таких симптомов:
- зуд, жжение, покалывание в ареолах (усиливаются ночью);
- изменение цвета соска (кожа становится красной, пунцовой, розовой);
- пузырьковая сыпь;
- множественные мокнущие эрозии;
- четкие границы поражения;
- сухие корочки на сосках, шелушение кожи;
- боль при кормлении;
- истончение тканей соска.
Эти симптомы чаще всего появляются в первые дни лактации. Бывают случаи и позднего развития эрозии.
Формы заболевания
| Форма эрозии | Симптомы | Особенности течения |
| Острая форма | Зуд; изменение окраски кожи; пузырьковая сыпь; мацерация тканей; боль. | Женщина отмечает резкое покраснение, болезненность и зуд в области ареолы. На коже появляются множественные маленькие пузырьки и эрозии с четкими границами. Дно эрозий имеет ярко-красный цвет. Поражения начинают мокнуть, разъедая кожу. Пациентка чувствует интенсивную боль и пощипывание. |
| Подострая форма | Подсыхание тканей; умеренная боль; зуд в ночное время; растрескивание кожи. | На этой стадии симптомы острого воспаления стихают. Ткани подсыхают, образуются корочки и чешуйки. Боль и зуд снижают интенсивность. На коже ареолы могут появляться микротрещины. |
| Хроническая форма | Истончение кожи; сухость тканей соска; шелушение; трещины; незначительный дискомфорт. | При переходе болезни в хроническую форму, эрозии высыхают, а кожа соска истончается. Боль и зуд стихают. Иногда сохраняется повышенная чувствительность соска. На тканях часто образуются глубокие трещины. |
Причины обострения дерматоза
Хроническая эрозия сосков может быстро переходить в стадию обострения. Это происходит на фоне:
- неправильного питания;
- ослабления иммунитета;
- стрессов и потрясений;
- травм груди;
- инфекций организма.
При отсутствии лечения, высок риск распространения патологии за пределы соска. В этом случае окружающие ткани груди воспаляются, покрываются желтыми корочками.
Осложнения экземы
Молодая мама, сталкиваясь с экземой, испытывает повторный стресс. Боль и дискомфорт в груди вызывают нервное напряжение, плаксивость, общую слабость. В связи с усилением симптомов в ночное время, женщина не высыпается. Во время кормления ребенка боль усиливается. На фоне воспаления может развиваться лактостаз и мастит. В этом случае к симптомам эрозии присоединяется повышение температуры тела, вторичное поражение тканей молочной железы.
Диагностика болезни
При выраженных симптомах острой стадии эрозии поставить диагноз просто. Врачу достаточно провести осмотр груди и пальпацию области соска. Жалобы женщины указывают на конкретную патологию. Сложности возникают, когда болезнь протекает в невыраженной (хронической) форме. Тогда проводят дополнительную дифференциальную диагностику:
- Маммография – это исследование тканей груди позволяет выявить структурные изменения. Снимки груди делают в нескольких проекциях. Маммография может проводиться при помощи рентгеновских лучей, УЗИ, МРТ, оптического оборудования.
- Биопсия – на анализ берут небольшой участок тканей соска и прилежащих к нему тканей молочной железы. Полученный биоптат направляют на гистологический анализ.
- Микроскопия и посев соскоба – методы позволяют обнаружить и идентифицировать инфекции. Образцы соскоба исследуют под микроскопом или высаживают на питательную среду. Это позволяет определить патогенных возбудителей.
- Общий анализ крови – при эрозии сосков в крови выявляются факторы воспаления и аллергии. О воспалении говорит повышение уровня лейкоцитов и СОЭ. На аллергию указывает повышение эозинофилов.
- Определение уровня иммуноглобулинов – при любой форме экземы, у женщины отмечается повышение уровня IgE. Этот фактор указывает на склонность к аллергии.
- Анализ крови на гистамин – выброс гистамина в кровь происходит на фоне стресса и аллергии. Повышение уровня этого фактора указывает на развитие аллергического дерматоза.
- Микроскопия мазка – это исследование проводят для дифференциации экземы и рака Педжета. При онкологии в образце обнаруживаются злокачественные клетки.
При выявлении раковых клеток женщину направляют на консультацию онколога.
Лечение экземы сосков
Лечение патологии проводится при помощи лекарственных препаратов. Больным назначают лекарства таких групп:
- Антигистаминные средства. Эти препараты снимают симптомы аллергии. Снижение уровня гистамина позволяет бороться с местным воспалением. Женщина ощущает ослабление зуда, боли, уменьшение отека в тканях соска.
- Противовоспалительные средства. Начинают лечение с назначения простых НПВС. При низком уровне секреции глюкокортикоидов, их включают в схему лечения. Эти препараты ослабляют симптомы воспаления, снижают уровень боли. Могут назначаться в форме мазей.
- Антибактериальные средства. Если в соскобах и мазках выявлена патогенная флора, назначают препараты для ее устранения. Препарат подбирают с учетом чувствительности возбудителей. Для лечения грибка назначают антимикотические средства.
- Седативные препараты. Эти средства назначают для восстановления нормальной работы нервной системы. Эрозия сосков вызывает сильное напряжение, бессонницу, повышенную раздражительность. Эти симптомы снимают травяными седативными средствами. Не стихающие симптомы со стороны ЦНС лечат сильнодействующими препаратами.
- Средства, укрепляющие иммунитет. Для восстановления защитных сил организма назначают иммуностимуляторы и витамины.
Соблюдение диеты ускорит лечение. После снятия острых симптомов переходят к физиотерапии. Эффективны воздействия ультрафиолетовых лучей, лазера, УВЧ.
Важный аспект лечения эрозии сосков – сохранение лактации. Для этого врач контролирует соблюдение режима грудного вскармливания. Специалист учит женщину правильно прикладывать ребенка к груди, следить за захватом соска и ареолы. Соблюдение гигиены груди между кормлениями также ускоряет заживление тканей.
Симптомы острой экземы без осложнений удается снять быстро. Подострая и хроническая стадии болезни требуют длительного системного лечения. Маммологи «Университетской клиники» используют современные методы борьбы с патологией. Своевременное лечение избавит женщину от боли и дискомфорта, позволит наслаждаться грудным вскармливанием.
Источник
