Молочница шейка матки симптомы
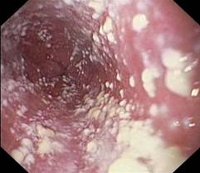
Органы женской половой сферы могут поражаться различными патологиями. Некоторые из них протекают практически бессимптомно и не нарушают привычный уклад жизни, но есть и такие, которые не заметить практически невозможно, а без соответствующей терапии все может закончиться серьезными осложнениями. К таковым можно отнести кандидоз шейки матки. Патология хоть и встречается не так часто, но требует серьезного лечения.
Что представляет собой кандидоз?
Это грибковое заболевание, которое провоцируется грибками рода Кандида. Чаще всего они поражают влагалище и до матки добираются сравнительно редко, учитывая, что надо преодолеть многие преграды.
Грибок является постоянным жителем микрофлоры влагалища, но при определенных условиях происходит интенсивное размножение микроорганизмов, что и приводит к развитию патологии. Нарушается естественный баланс, и женщина начинает ощущать неприятные симптомы.

Кандидоз шейки матки
Чаще всего начальный этап заболевания протекает бессимптомно, что затрудняет избавление от кандидоза.
к содержанию ↑
Причины развития
Спровоцировать патологическое размножение грибка могут многие факторы. К таковым можно отнести:
- Частые аборты.
- Выскабливание с диагностической целью, которое повреждает шейку матки.
- Заражение от полового партнера.
- Оперативные вмешательства в полости малого таза.
- Прием антибактериальных средств.
- Использование оральных контрацептивов.
- Наличие кандидоза в кишечнике или во влагалище.
- Сахарный диабет.
- Инфекционные заболевания, которые подавляют иммунную систему.
- Частые спринцевания.
- Ношение синтетического нижнего белья.
- Длительное пребывание в жарком и влажном помещении.
- Тесная одежда.
- Период вынашивания малыша.
При появлении первых неприятных проявлений необходимо обращаться к врачу, тогда справиться с грибками будет легче. В противном случае заболевание перейдет в хроническую форму.
к содержанию ↑
Симптоматика патологии
Не заметить кандидоз практически невозможно, особенно на поздних стадиях развития. Женщина должна поспешить к доктору, если обнаружила у себя следующие признаки:
- Творожисто-белые выделения.
- Дискомфорт и зуд в области промежности.
- Боли в низу живота.
- При осмотре гинеколог обнаруживает отечность и покраснение слизистых.
Надо отметить, что кандидозный эндоцервицит, так называют кандидоз шейки матки, обычно не развивается, как самостоятельная патология, а всегда на фоне поражения грибками влагалища.
к содержанию ↑
Как поставить диагноз?
Если появились симптомы кандидоза, то поставить точный диагноз и назначить эффективное лечение можно только после обследования. Женщины должны посетить гинеколога, который диагностирует патологию. Врач делает это на основе:
- Беседы с пациенткой.
- Осмотра при помощи гинекологических зеркал.
- Исследований выделений под микроскопом.
- Бакпосева, чтобы определить разновидность грибка и чувствительность к антибактериальным препаратам.
При возникновении сомнений необходимо посетить венеролога, который проведет дифференциальную диагностику кандидоза с урогенитальными инфекциями.
Перед назначением лечения важно выявить у женщины наличие хронических заболеваний.
Учитывая, что грибок довольно интенсивно размножается и присутствует в выделениях в большом количестве, то не потребуется использование таких точных методик, как ПИФ или ПЦР.
к содержанию ↑
Влияние на зачатие, беременность и роды
Кандидоз – это довольно коварное заболевание, которое может проявить себя только тогда, когда грибок размножился довольно сильно. На этом этапе справиться с патологией не так то и просто. Но многие женщины начинают использовать народные способы и не торопятся к врачу, чем только усугубляют ситуацию.
Инфекция проникает все выше и поражает яичники, что может привести к развитию воспалительных процессов в них, появлению спаек в фаллопиевых трубах. Все это нарушает работу репродуктивной системы и приводит к появлению трудностей с зачатием. Женщины порой и не догадываются, что виновником их проблем являются маленькие дрожжеподобные грибки.
После проникновения инфекции в полость матки начинается процесс воспаления, который нарушает движение яйцеклетки. Если оплодотворение произошло, то появившиеся спайки не позволяют плодному яйцу закрепиться.
Если женщине все-таки удалось забеременеть, то опасность распространяется не только на ее организм, но и на плод. Кандидоз может спровоцировать:
- Повышение тонуса матки, что повышает риск преждевременных родов.
- Развитие эрозии шейки матки.
- Грибок снижает эластичность мышц, что приводит к сильным разрывам во время родов.
- Есть риск, что патология перейдет в хроническую форму и тогда вылечить заболевание будет сложно.
До момента рождения малыш в полости матки защищен, но в некоторых случаях есть опасность внутриутробного инфицирования. Но чаще всего грибковая инфекция шейки матки опасна для малыша, так как:
- Повышается риск преждевременных родов.
- В процессе прохождения по родовым путям матери грибок попадает в организм ребенка и вызывает стоматит, кожный дерматит, воспалительные заболевания кожных покровов.
Попадание грибков вместе с током крови во внутренние органы новорожденного может привести к его смерти.
к содержанию ↑
Лечение
Чаще всего патология обнаруживается в момент обильного размножения грибков, что требует длительной терапии. Важно, чтобы женщина соблюдала все рекомендации доктора не только по приему препаратов, но и по изменению образа жизни и режима питания.
Как правило, лечение лучше проводить комплексное, оно включает:
- Использование свечей.
- Применение вагинальных таблеток.
- Терапию иммунностимуляторами для повышения иммунитета.
Важно также учитывать, что лечение должны проходить оба половых партнера, чтобы исключить повторное заражение.
к содержанию ↑
Лечение при помощи свечей
Эффективность такой терапии объясняется проникновением действующего вещества глубоко в слизистую оболочку, что приводит к уничтожению грибка. Но перед назначением препаратов обязательно необходимо выяснить, какова восприимчивость грибков к тому или иному средству.
Чаще всего назначаются следующие свечи для избавления от кандидоза:
- «Залаин». Противогрибковый препарат в виде суппозиториев. Для уменьшения симптоматики патологии достаточно использовать всего одну свечу. При наличии хронической формы кандидоза рекомендуется через неделю курс повторить.
- «Ливарол». Курс терапии подразумевает использование 5-10 свечей, все зависит от тяжести патологии. Помещать во влагалище один раз в сутки, лучше на ночь.
- «Макмирор комплекс». Длительность лечения составляет не менее недели. В стуки достаточно использовать одну свечу.
- «Клотримазол». Для лечения понадобится не менее 6 свечей, вводить во влагалище по 1 в день. Свечи запрещены во время беременности и грудном вскармливании.
- «Гино-певарил» — это новейший препарат и считается эффективным. Для избавления от грибка можно использовать 3 свечи с дозировкой действующего вещества 150 мг или 14, если дозировка 50 мг.
- «Тержинан». Препарат избавляет от многих симптомов кандидоза. В сутки использовать одну свечу, а длительность терапии зависит от тяжести заболевания.
Свечи при регулярном использовании существенно облегчают состояние женщины и устраняют симптоматику кандидоза.
к содержанию ↑
Вагинальные таблетки
Кроме свечей лечение кандидоза может проводиться вагинальными таблетками. Наиболее эффективными считаются:
- «Тержинан». Таблетки не только обладают противогрибковым эффектом, но и снимают воспаление, уничтожают патогенную микрофлору. Курс терапии составляет около 3 недель по 1 таблетке в сутки.
- «Полижинакс». Для устранения симптомов кандидоза назначается по 1 капсуле в день на протяжении двух недель.
- «Кандибене». Использовать можно по 2 таблетки три дня или по одной в сутки в течение недели.
- «Ломексин». Препарат отличается антисептическим и противомикробным действием. Для лечения используется всего одна капсула. Если симптоматика не исчезает, то можно использовать еще одну.
Важно пройти полный курс терапии, чтобы исключить рецидив заболевания.
к содержанию ↑
Иммуностиммуляторы
Учитывая, что грибок часто поражает, когда иммунная система ослаблена, то терапия должна сопровождаться приемом иммуномодуляторов. Врачи рекомендуют к приему:
- «Интерферон». Используется в виде свечей. В сутки назначается по 1 на протяжении недели.
- «Виферон». Обладает не только иммуномодулирующим действием, но и подавляет развитие патогенной микрофлоры, оказывает регенеративное и антиоксидантное воздействие. Курс терапии составляет 7 дней, в сутки использовать две свечи: одну утром и вечером.
- «Полиоксидоний». Назначается по 1 свече в стуки на протяжении 10 дней.
- «Кипферон». Свечи используются вагинально по 1-2 суппозитории в сутки. Длительность курса терапии составляет 10-12 дней.
Необходимо помнить, что назначать препараты и определять продолжительность курса терапии и дозировку должен только врач.
к содержанию ↑
Негативные последствия и осложнения
Лечение кандидоза должно проводиться обязательно, в противном случае велика вероятность развития следующих последствий:
- Инфекция будет распространяться выше, и поражать рядом лежащие органы.
- Развиваются воспалительные патологии матки и яичников.
- Снижается способность к зачатию.
- Нарушается работа репродуктивной системы.
- Менструации становятся не регулярными.
- Начинается спаечный процесс в области органов малого таза.
- Кандидоз приводит к развитию эрозии шейки матки, а она может переродиться в онкологию.
Если кандидоз не лечится или заболевание переходит в хроническую форму, то есть опасность развития следующих осложнений:
- Поражение мочевыводящих путей и почек.
- Воспалительные заболевания репродуктивных органов.
- Развитие бесплодия.
- У беременных женщин повышается риск поражения плода.
Если приступить своевременно к терапии, то существенно снижается риск развития осложнений и негативных последствий.
к содержанию ↑
Профилактика заболевания
На 100% застраховать себя от развития кандидоза невозможно, но можно предпринять профилактические меры, чтобы существенно снизить риск развития патологии:
- Не принимать антибиотики без назначения врача.
- Соблюдать личную гигиену.
- В критические дни часто менять прокладку.
- Не носить нижнее белье из синтетических тканей.
- Использовать средства для ухода в соответствии с особенностями своего организма.
- Во время терапии исключить половую близость.
- Уменьшить в рационе количество сладостей.
- Включать в меню свежие овощи и фрукты.
- Не использовать спринцевания без назначения доктора.
Соблюдение этих мер позволит снизить риск развития грибкового заболевания.
Современный уровень развития медицины позволяет справиться с грибком Кандида, если приступить к терапии при появлении первых симптомов заболевания. Важно своевременно посетить врача, придерживаться рекомендаций гинеколога и пройти полный курс терапии.
к содержанию ↑
Видео
Источник
Энциклопедия / Заболевания / Женские заболевания / Вагинальный кандидоз
Автор статьи – Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Молочницей, или кандидозом влагалища называют инфекционное заболевание, при котором поражается слизистая влагалища, зачастую поражение распространяется на шейку матки и вульву.
Синонимами слова «молочница» являются урогенитальный кандидоз, кандидозный кольпит (вагинит), вагинальный кандидоз.
Молочница вызывается грибками рода Candida, которые в небольшом количестве представлены в нормальной микрофлоре влагалища. Однако при определенных обстоятельствах подавляется рост лактобактерий (молочнокислых бактерий) и происходит активизация грибка, который активно размножается, вызывая характерные клинические проявления вагинального кандидоза, и создает условия для заселения влагалища болезнетворными организмами.
До настоящего времени врачи не пришли к единому мнению о классификации кандидоза влагалища. В клинической практике предлагается использовать 3 термина:
- кандидоносительство;
- острый вагинальный кандидоз;
- рецидивирующий кандидоз.
К причинам, которые приводят к активизации и росту грибков, относятся все те состояния и факторы, под действием которых подавляется жизнедеятельность нормальной микрофлоры:
- прием лекарственных средств, на фоне которых угнетается иммунитет (антибиотики, цитостатики, кортикостероиды);
- наличие хронических заболеваний, что также способствует ослаблению защитных сил организма (ВИЧ-инфекция, хронический гепатит, тонзиллит, кариес, цирроз печени, хроническая патология почек и прочее);
- недостаток витаминов;
- гормональные нарушения (сахарный диабет, расстройство работы яичников, патология щитовидной железы, пременопауза и менопауза, избыточный вес);
- беременность;
- гормональные контрацептивы;
- дисбактериоз кишечника;
- переохлаждение, перегревание, частая смена часового пояса, стрессовые ситуации – эти факторы являются дополнительными и могут усугублять или давать старт проявлениям вагинального кандидоза при «благоприятных» условиях.
Кроме того, предрасполагают к развитию заболевания и местно действующие факторы:
- беспорядочная половая жизнь;
- ношение влажного белья (после купания, тренировок);
- пренебрежение или, напротив, чрезмерное увлечение личной гигиеной;
- средства интимной гигиены (дезодорирующие прокладки, тампоны);
- использование местной контрацепции;
- ношение синтетического и/или тесного нижнего белья.
Молочница, как правило, развивается у женщин детородного возраста, однако не исключается возможность возникновения заболевания у женщин в постменопаузе, у девочек-подростков и даже детей.
Патогномичными признаками кандидоза влагалища являются зуд и бели. Выделения из половых путей носят различный характер. Они могут быть как жидкими, с вкраплениями творожистых крошек, так и густыми, мазеподобными и иметь зеленовато-белый цвет. Чем распространенней процесс, тем интенсивнее выделения. Бели при вагинальном кандидозе имеют неприятный, кислый запах или запах дрожжевого теста.
Другим главным проявлением молочницы влагалища является зуд, который особенно выражен при вовлечении в процесс вульвы. Зуд может быть постоянным или беспокоить только во вторую половину дня, в вечернее время и во время сна. В некоторых случаях зуд бывает настолько интенсивным, что ведет к развитию бессонницы и расстройству нервной системы. Характерно, что зуд усиливается после ходьбы, при пребывании на солнце и в период менструации.
При осмотре в зеркалах на слизистой влагалища и шейке матки визуализируются серовато-белые налеты, которые могут иметь вид точек или округлых, до 5 мм образований. В острую фазу заболевания налеты снимаются с трудом, а после их удаления видна покрасневшая или кровоточащая слизистая.
Хроническая (рецидивирующая) форма вагинального кандидоза протекает длительно, несколько месяцев и даже лет.
Дифференциальную диагностику заболевания следует проводить с бактериальным вагинозом и кольпитами другого происхождения.
Диагноз помогают установить характерные жалобы, признаки и влагалищный осмотр.
Из дополнительных методов исследования используют:
- микроскопия мазка (выявление мицелия грибка);
- бактериологический посев мазка (определение видовой принадлежности, количества грибков и их чувствительности к антигрибковым препаратам);
- ПЦР-диагностика для выявления сопутствующих заболеваний, передающихся половым путем.
- При необходимости назначается сахар крови, кровь на гормоны щитовидной железы, консультация эндокринолога, анализ кала на дисбактериоз, гельминты и прочее.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением кандидоза занимается врач-гинеколог.
В первую очередь больная должна соблюдать половой покой (до отрицательных результатов анализов) и диету.
В диете рекомендовано исключить острые и пряные продукты (провоцируют зуд), а также мучное и сладкое (способствует росту грибков).
Из антимикотических (противогрибковых) препаратов выбирают те, к которым определилась высокая чувствительность высеянных грибков. Противогрибковое лечение назначают местно (в свечах, мазях и вагинальных таблетках) и системно, чем достигается наибольшая эффективность.
Из местных средств популярны
- Гино-Певарил (действующее вещество – эконазола нитрат),
- пимафуцин,
- свечи и мазь с клотримазолом,
- перорально эффективен однократный прием препаратов, содержащих флуконазол.
После проведения этиотропной терапии следует этап восстановления нормальной микрофлоры влагалища (бифидумбактерин, лактобактерин, ацилакт). Так как нередко кандидоз влагалища протекает на фоне гиповитаминоза и ослабленного иммунитета, назначаются витаминные комплексы и препараты, стимулирующие иммунитет (настойка элеутерококка, эхинацеи, лимонника).
Лечение острой формы заболевания занимает 1-2 недели.
Молочница зачастую сопутствует беременности, что вполне объяснимо. Во-первых, с началом беременности подавляется иммунитет. Во-вторых, гормональные перестройки, которые происходят в организме в период вынашивания плода (повышенное содержание эстрогенов, которые способствуют усиленной выработке выделений, а с ними вымывается нормальная микрофлора влагалища; а также усиленный синтез прогестерона способствует повышенному образованию гликогена – субстрата для грибков) провоцируют рост условно-патогенной микрофлоры, в том числе и грибков.
Клиника заболевания та же, что и у небеременных женщин. Но вагинальный кандидоз во время беременности может привести к следующим осложнениям:
- разрывы мягких тканей в родах;
- преждевременные роды;
- дородовое излитие вод;
- внутриутробное инфицирование;
- заражение малыша во время рождения.
Лечение молочницы при беременности
Противогрибковым препаратом, разрешенным при беременности является пимафуцин, экофуцин (в обоих случаях действующее вещество – натамицин).
Остальные препараты для лечения молочницы официальных исследований о безопасности для плода не имеют. Врач назначает такие лекарства исходя из собственного практического опыта и индивидуальных особенностей беременной.
Урогенитальный кандидоз может привести к следующим осложнениям:
- хронизация процесса;
- заболевания шейки матки;
- уретрит и воспаление мочевого пузыря;
- воспаление матки и придатков (в родах, при производстве абортов).
Прогноз при вагинальном кандидозе благоприятный.
Источник: diagnos.ru
Источник
Молочница (вагинальный кандидоз) – грибковое поражение слизистой оболочки влагалища. Проявлениями молочницы служат зуд и жжение в области вульвы, обильные творожистые выделения, боль при мочеиспускании и половом акте. Возможно распространение грибковой инфекции в организме и переход в генерализованную форму, нарушения нормального течения беременности и родов, инфицирование плода. Молочница диагностируется по данным гинекологического осмотра, кольпоскопии, микроскопического и бактериологического исследования мазка. Лечение молочницы проводится местными и системными противогрибковыми препаратами.
Общие сведения
Молочница — воспалительное поражение слизистой оболочки влагалища, обусловленное грибами рода Candida. Характеризуется жжением и зудом во влагалище, белыми творожистыми выделениями. Молочницей также называется кандидоз новорожденных, чаще всего проявляющийся как кандидоз полости рта. Диагностика молочницы проводится путем обнаружения гриба при микроскопии и культуральном исследовании мазков из влагалища. Для исключения сопутствующих ИППП проводятся ИФА, РИФ и ПЦР исследования. Хроническая рецидивирующая молочница является показанием для полного обследования пациентки с целью выявления тех нарушений в организме, которые могли послужить причиной такого течения молочницы. Лечение осуществляется местным и общим применением антимикотических препаратов.
Дрожжеподобные грибы Candida, провоцирующие развитие молочницы, являются условно-патогенной флорой влагалища большинства женщин и при этом не вызывают никаких патологических симптомов. Поэтому, в отличие от классических ИППП, молочницу нельзя на 100% отнести к заболеваниям с половым путем передачи, хотя грибы Candida и могут передаваться от половых партнеров. Клиническая гинекология занимается диагностикой и лечением кандидоза в виду сходства его клинической картины с половыми инфекциями и частых случаев сочетания этих заболеваний.

Молочница
Причины молочницы
К развитию молочницы приводят различные факторы, нарушающие здоровую микрофлору влагалища. В результате наблюдается снижение числа полезных бактерий, в норме сдерживающих рост грибковой флоры, и интенсивное размножение грибков. Активный рост грибков приводит к проявлению их патогенных свойств с появлением воспалительных изменений слизистой влагалища по типу кольпита или вагинита.
Нарушение нормального соотношения микроорганизмов во влагалище с развитием молочницы может быть вызвано лечением цитостатиками и другими иммуносупрессорами, применением гормональной контрацепции, понижением иммунитета в связи с соматическими заболеваниями (ВИЧ, хронический бронхит, тонзиллит, хронический пиелонефрит, цирроз печени и пр.), гормональными отклонениями (сахарный диабет, дисфункция яичников, климакс, гипотиреоз, ожирение), анорексией, беременностью, стрессовыми ситуациями, резкой переменой климата.
Длительная или частая антибиотикотерапия, применение антибактериальных препаратов без дополнительного назначения пробиотиков в первую очередь вызывают дисбактериоз кишечника. Поскольку кишечник является резервуаром грибов Candida, то его заболевания (дисбактериоз, колит и др.) приводят к распространению Candida в другие органы и прежде всего во влагалище с развитием молочницы.
Неблагоприятное влияние на биоценоз влагалища с появлением молочницы могут оказать различные местные факторы: несоблюдение личной гигиены, нерегулярная смена прокладок и влагалищных тампонов, применение местных контрацептивов, использование дезодорированных прокладок и ароматизированной цветной туалетной бумаги, ношение синтетического нижнего белья. Частое использование в гигиенических целях средств с антибактериальным действием (антибактериальное мыло, интимный гель, вагинальный спрей) зачастую приводит к снижению местного естественного иммунитета и может провоцировать возникновение молочницы.
У некоторых женщин появление молочницы наблюдается после ношения мокрого белья, посещения бассейна или плаванья в открытых водоемах. Это связано с благотворным влиянием влажной среды на жизнедеятельность грибов Candida. Неправильное питание с избыточным употреблением сладостей также может способствовать развитию молочницы.
Новорожденные, рожденные от больных молочницей матерей, могут заболеть молочницей в результате инфицирования во время внутриутробного периода или прохождения через родовые пути. Развитию молочницы в таких случаях способствует ослабленное состояние организма ребенка в связи с полученной родовой травмой, преждевременными родами, гемолитической болезнью, внутриутробной гипоксией, перенесенной асфиксией новорожденного.
Симптомы молочницы
Молочница проявляется выраженным жжением и зудом в области наружных половых органов и влагалища. Эти симптомы сопровождаются появлением выделений, имеющих характерный для кандидоза белый цвет. Для молочницы типична неоднородная консистенция выделений с мелкими комочками, напоминающими крупицы творога. Выделения могут иметь кисловатый запах. Многие страдающие молочницей женщины отмечают увеличение количества выделений после полового сношения, водных процедур, в ночное время. Часто наблюдается покраснение малых половых губ, иногда — отечность малых и больших половых губ, которая может доходить до ануса. Отечность и воспалительные изменения слизистой влагалища при молочнице приводят к тому, что во время полового акта у женщины возникают боли. Может отмечаться болезненность мочеиспусканий.
Довольно часто встречается стертое течение молочницы, когда ее клинические проявления слабо выражены или присутствует только один из указанных симптомов. Симптомы молочницы могут самопроизвольно проходить с появлением менструальных выделений, поскольку в этот период влагалищная среда смещается в щелочную сторону, менее благоприятную для грибков. Однако молочница может приобретать и хроническое течение. Ее рецидивы, как правило, происходят не реже 4-х раз в год и возникают обычно за неделю до начала менструации. Хроническая молочница намного хуже поддается лечению и может приводить к появлению осложнений. Возможно сочетание молочницы с другими инфекционными поражениями влагалища (уреаплазмозом, хламидиозом, генитальным герпесом и др.).
Наиболее частым проявлением молочницы у новорожденных является кандидозное поражение десен (гингивит), мягкого неба, слизистой щек (стоматит) и языка (глоссит). Оно проявляется появлением на слизистой оболочке покрытых белым налетом участков или пятен. При снятии налета под ним обнажается красная и воспаленная слизистая. Страдающий молочницей новорожденный беспокоен, часто кричит, плохо сосет и может отказываться от груди. Реже молочница новорожденных проявляется в виде кандидозного конъюнктивита. Последствием внутриутробного инфицирования может стать вызванная грибками пневмония.
Осложнения молочницы
Хронически протекающая молочница может стать причиной целого ряда осложнений. В первую очередь они обусловлены распространением грибковой инфекции на расположенные рядом с влагалищем структуры: шейку матки с развитием цервицита, мочеиспускательный канал с развитием уретрита и мочевой пузырь с развитием цистита. Сочетание молочницы с другими ИППП при длительном рецидивирующем течении может привести к развитию бесплодия у женщин.
Диагностика молочницы
Как правило, пациентки с симптомами молочницы обращаются к гинекологу. Врач проводит осмотр на кресле и кольпоскопию, берет мазки со слизистой шейки матки и влагалища. Микроскопическое исследование мазков при молочнице выявляет наличие грибкового мицелия в препарате. Это быстрый метод исследования, но он не дает точных сведений о том, какой именно вид грибов стал причиной заболевания. Для ответа на этот вопрос проводят бакпосев мазка на специальные питательные среды с последующим изучением выросших колоний и определением восприимчивости выделенных грибов Candida к антимикотическим препаратам. При этом учитывают количественную характеристику выявленных колоний Candida, поскольку их небольшое количество является нормальным для здоровой микрофлоры влагалища.
Клинические наблюдения показывают, что молочница довольно часто протекает на фоне других половых инфекций и может «маскировать» их наличие. Поэтому при выявлении молочницы желательно дополнительно проконсультироваться у венеролога и пройти обследование на ИППП. Обычно применяется комплексная ПЦР-диагностика, которая при необходимости может быть дополнена ИФА и РИФ.
Поскольку развитие молочницы обычно связано с теми или иными нарушениями, происходящими в организме, то при ее выявлении необходимо полное обследование женщины. Это особенно актуально в тех случаях, когда молочница плохо поддается проводимому лечению или принимает хроническое течение. Часто молочница является первым симптомом сахарного диабета. Поэтому женщине необходимо сдать анализ крови на сахар и при выявлении его повышения обратиться к эндокринологу. Рекомендовано также обследование у гастроэнтеролога: анализ на дисбактериоз, копрограмма, гастроскопия, рентгенография желудка, УЗИ брюшной полости, ирригоскопия, рентгенологическое исследование тонкого кишечника.
При развитии осложнений молочницы со стороны мочевыводящих путей необходима консультация уролога, исследование мочи и мазка из уретры, проба Зимницкого, УЗИ мочевого пузыря. Дифференциальный диагноз молочницы следует проводить с бактериальным вагинозом, гонореей, генитальным герпесом, трихомониазом.
Лечение молочницы
Местное лечение молочницы может проводиться в случае ее первичного возникновения и неосложненного течения. Оно осуществляется вагинальными свечами или таблетками, содержащими противогрибковые препараты: миконазол, клотримазол, изоконазол, натамицин. Лечение острой молочницы проводится от 1 дня до недели в зависимости от назначаемого препарата. Его эффективность достигает 80-90%. В ходе лечения необходимо тщательно соблюдать интимную гигиену и воздержаться от половых контактов.
Не следует применять в местном лечении молочницы вагинальные препараты широкого спектра, в состав которых входит нистатин. Они подавляют полезную микрофлору влагалища и зачастую приводят к развитию гарднереллеза. При легком течении молочницы местное лечение может быть заменено однократным приемом флюконазола. Исчезновение симптомов молочницы не всегда является признаком излеченности. После лечения необходимо повторное исследование влагалищного мазка.
При недостаточной эффективности местной терапии, хроническом течении молочницы показан системный прием антимикотических препаратов внутрь. Наиболее часто с этой целью применяется флюконазол. После противогрибковой терапии необходимо восстановление здоровой влагалищной микрофлоры. С этой целью назначают эубиотики. Однако их применение целесообразно только после лабораторно подтвержденного устранения кандидоза.
Лечение хронической молочницы может продолжаться несколько месяцев. Оно должно включать терапию сопутствующих заболеваний, коррекцию кишечного дисбактериоза, общеукрепляющие средства, исключение провоцирующих факторов (прием антибиотиков, оральных контрацептивов и т. п.). В лечении рецидивирующей молочницы широко применяются физиотерапевтические методы: СМТ, магнитотерапия, электрофорез, лазеротерапия, дарсонвализация.
Лечение молочницы новорожденных в большинстве случаев проводится местной обработкой полости рта раствором хлоргексидина или гидрокарбоната натрия. Общая противогрибковая терапия применяется только в осложненных случаях.
Лечение молочницы у беременных
Возникновение молочницы наблюдается более чем у половины беременных женщин. Ее лечение требует комплексного подхода с учетом существующих во время беременности противопоказаний. Важное значение имеет выявление заболеваний и патологических состояний, которые могут провоцировать молочницу. У беременных лечение молочницы проводится в основном местными средствами. Чаще всего это свечи с миконазолом или клотримазолом. При необходимости системной противогрибковой терапии молочницы у беременных возможно применение натамицина, поскольку он не оказывает эмбриотоксического действия.
Во время беременности возможно использование народных методов лечения молочницы. К ним относятся подмывания отваром коры дуба, календулы или содовым раствором, содово-йодные ванночки и пр. Эти методы слабо эффективны в плане полного излечения молочницы, но могут помочь снять ее симптомы в период беременности.
Профилактика молочницы
Предупреждение молочницы включает адекватную антибиотикотерапию на фоне обязательного назначения пробиотиков; своевременное и корректное лечение хронических заболеваний, ИППП, гормональных нарушений; соблюдение интимной гигиены; ношение хлопчатобумажного белья. Следует избегать использования гигиенических и внутривлагалищных средств, которые могут изменить рН влагалища с кислую сторону или вызвать дисбаланс в его микрофлоре. Чтобы молочница не появилась от неправильного использования тампонов и прокладок, женщинам следует помнить о том, что их надо менять каждые 3-4 часа. Женщинам, у которых появление молочницы провоцирует влажная среда, необходимо тщательно вытираться после купания, избегать ношения мокрого купальника, при отдыхе на водоеме использовать запасной сухой купальный комплект.
Профилактике молочницы у новорожденных способствует полное обследование женщин при планировании беременности, ранее выявление и лечение молочницы у беременных.
Источник
