Молочница кишечника и матки
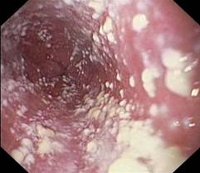
В кишечнике каждого человека содержится огромное количество различных микроорганизмов. Многие из них относятся к разряду условно-патогенных, представляющих опасность только при наличии определенных факторов. К числу представителей условно-патогенной микрофлоры относят грибки рода Кандида, которые являются возбудителем такого неприятного заболевания, как кандидоз кишечника. Данный микроорганизмы встречаются довольно часто, они присутствуют в организме примерно 80% населения. Однако, далеко не всегда их наличие приводит к развитию патологии. Для этого необходимы различные предрасполагающие факторы.


Мнение эксперта
Севастьянов Роман
Врач-терапевт, врач-гепатолог, врач-гастроэнтеролог, высшей квалификационной категории. Эксперт сайта
Симптомы заболевания зависят от формы его течения и стадии развития патологического процесса. Диагностика включает в себя применение лабораторных методов исследования и оценку имеющихся клинических проявлений. Лечение осуществляется по 3 направлениям: устранение причин, антибактериальная терапия, нормализация кишечной микрофлоры.
Характеристика патологии
На фоне длительного нарушения работы иммунной системы или при наличии других предрасполагающих факторов, происходит стремительное увеличение численности грибковых бактерий рода Кандида, которые находятся в кишечнике человека. Данные бактерии, а точнее, продукты их жизнедеятельности, негативно действуют на стенки органа, приводят к развитию воспалительного процесса. При этом полезные бактерии, участвующие в процессе расщепления пищи, погибают. Нарушается микрофлора кишечника, что приводит к появлению характерных симптомов патологического процесса.

Кандидоз кишечника – заболевание, при котором нарушается баланс полезной и условно-патогенной микрофлоры. Количество болезнетворных бактерий постоянно растет, при этом нарушается процесс пищеварения и всасывания питательных веществ в кишечнике. У пациента развивается патологическое состояние со всеми присущими ему проявлениями.
Признаки
Основным признаком развития кандидоза кишечника является нарушение пищеварительного процесса. Пациент чувствует дискомфорт после приема пищи, возможно возникновение болезненных ощущений, причем локализацию боли определить довольно сложно. Нарушается аппетит, больной чувствует насыщение даже после употребления незначительного количества еды. Кроме того, имеет место стойкое нарушение стула. Меняется консистенция и цвет кала, в каловых массах часто можно заметить посторонние включения.
Нарушения работы кишечника негативно сказываются на состоянии всего пищеварительного тракта, а это приводит к ухудшению самочувствия, появлению слабости, неприятных ощущений у человека.
К числу основных симптомов относят:
- Вздутие живота, которое возникает не только после употребления пищи, но и в любое другое время;
- Тяжесть в области эпигастрия;
- Болезненные спазмы в кишечнике, возникающие после приема пищи;
- Разжижение стула, изменение консистенции кала;
- Незначительное повышение температуры тела;
- Снижение аппетита;
- Кровянистые и гнойные элементы в каловых массах;
- Зловонные выделения творожистой консистенции в области заднего прохода;
- Нарушение процесса дефекации (частые позывы, иногда ложные, ощущение неполного опорожнения кишечника после посещения туалета);
- Характерные высыпания на коже.
Виды и формы
Кандидоз кишечника принято делить на инвазивный и неинвазивный. Инвазивный кандидоз отличается более тяжелым течением. При данной форме патологии бактерия – возбудитель проникает внутрь тканей органа, повреждая их. Это приводит к сильному воспалению. Инвазивный кандидоз может быть диффузным (когда бактерии повреждают здоровые стенки органа на всей его протяженности) и фокальным (возбудитель внедряется в стенки органа в строго определенных местах, например, на участках язв и других физиологических повреждений).
Неинвазивный кандидоз считается более распространенной и менее опасной разновидностью, при которой патогенная микрофлора активно размножается в области ЖКТ, но не проникает в его стенки. Конечно, продукты жизнедеятельности грибка также негативно действуют на стенки кишечника, однако, в этом случае воспалительный процесс имеет менее выраженный характер.
Симптомы и признаки
| Признаки инвазивного кандидоза | Симптомы неинвазивного кандидоза |
Патология отличается более тяжелым течением и проявляется в виде следующих симптомов:
| При неинвазивной форме кандидоза имеют место следующие проявления:
|
Кандидоз кишечника – заболевание, склонное к быстрому развитию и прогрессированию. При отсутствии терапии, патогенная микрофлора быстро распространяется на соседние участки. Чаще всего поражаются органы мочеполовой системы. Для данной ситуации также характерны свои симптомы. В частности, у больного появляются обильные выделения, имеющие творожистую консистенцию, резкий неприятный запах.
Во время мочеиспускания или полового акта (у женщин) возникает боль и дискомфорт, также для данного заболевания характерен сильный зуб в области полового члена или влагалища. Меняется цвет мочи, она приобретает белесый оттенок, теряет свою прозрачность.
Стадии заболевания
Выделяют 3 стадии развития патологического процесса.
| Стадия носительства | Грибок Кандида проникает в организм человека, но, при нормальной работе иммунной системы его стремительного размножения не происходит. Симптомы заболевания отсутствуют, лечение не требуется. |
| Стадия размножения | При воздействии определенных негативных факторов наблюдается активный рост численности грибковой инфекции. Бактерии выделяют больше продуктов жизнедеятельности, негативно влияющих на организм человека, в частности, на работоспособность пищеварительного тракта. На данном этапе появляются первые симптомы, такие как дискомфорт и тяжесть в кишечнике, диарея, снижение аппетита. |
| Кандидозный колит | В кишечнике больного содержится большое количество грибковой инфекции, в результате чего работа пораженного органа нарушена в значительной степени. Возникают такие проявления как кровь и слизь в кале, значительное ухудшение самочувствия. Патогенная микрофлора продолжает размножаться, бактерии поражают и другие органы человека, нарушая их работу. В результате этого клиническая картина становится более выраженной, появляются симптомы токсического поражения и сильная боль неопределенной локализации. |
Этиология
Основная причина появления кандидоза в кишечнике– длительное нарушение функций иммунной системы. При этом существует ряд второстепенных неблагоприятных факторов, способствующих развитию данной ситуации. Это:
- Принадлежность к определенным возрастным категориям (известно, что у детей младшего возраста, а также у представителей старшего поколения сбои в работе иммунитета наблюдаются значительно чаще);
- Частые стрессы, хроническая физическая или эмоциональная усталость;
- Беременность, период родов и грудного вскармливания;
- Врожденные или приобретенные аутоиммунные заболевания;
- Наличие онкологических опухолей или применение сильнодействующих химических средств для их удаления;
- Склонность к аллергии;
- Патологии в хронической форме течения, поражающие различные участки человеческого организма;
- Бесконтрольное и длительное употребление противомикробных средств (антибиотики губительно действуют не только на патогенные, но и на полезные бактерии, приводя к их массовой гибели);
- Неправильное питание, в частности, недостаточное употребление витаминов, белковых продуктов;
- Вредные привычки, например, длительное употребление наркотиков, пристрастие к алкоголю.
Диагностика кандидоза кишечника
Чтобы выявить наличие кандидоза, врач сначала проводит опрос пациента и оценку имеющихся у него жалоб. После этого назначают дополнительные диагностические мероприятия, включающие в себя инструментальные и лабораторные методы исследования, такие как:
- Эндоскопия для определения состояния слизистых оболочек стенок кишечника (при кандидозе на этих тканях можно увидеть плотные белый налет);
- Рентген для обнаружения возможных повреждений органа;
- Микроскопическое исследование каловых масс и выделений. В них обнаруживаются бактерии – возбудители;
- Бактериологический посев для выявления численности болезнетворных микроорганизмов и определения их чувствительности к действию того или иного противомикробного препарата;
- Гистологическое исследование для обнаружения бактериального агента в тканях кишечника.
Методы лечния
Лечение кандидоза кишечника осуществляется по трем различным направлениям:
- Уничтожение бактерии – возбудителя;
- Нормализация здоровой микрофлоры кишечника и восстановление функций органа;
- Укрепление иммунитета (лечение патологических состояний, которые привели к его снижению).
Антибактериальная терапия
Для подавления роста численности бактерии Кандида, применяют специальные противогрибковые препараты. Чаще всего назначают средства местного действия, выпускаемые в форме ректальных свечей. Такие препараты оказывают более быстрое и эффективное действие, ведь они проникают напрямую в область поражения.

Мнение эксперта
Севастьянов Роман
Врач-терапевт, врач-гепатолог, врач-гастроэнтеролог, высшей квалификационной категории. Эксперт сайта
При тяжелом течении заболевания, антибактериальное лечение дополняется использованием системных противомикробных средств в форме таблеток для перорального употребления.
Нормализация микрофлоры
Для успешного лечения кандидоза недостаточно лишь уничтожить возбудителя болезни, необходимо и стимулировать рост численности полезных микроорганизмов. Для этого используют различные препараты на основе пре- и пробиотиков. Действие этих средство способствует увеличению количества полезных бактерий в кишечнике, в результате чего восстанавливается нормальная функциональность органа.

Укрепление иммунитета
Так как основной причиной развития кандидоза считается сниженный иммунитет, комплексная терапия включает в себя и меры по восстановлению функциональности иммунной системы. Для этого больному назначают различные препараты – иммуностимуляторы, витаминные комплексы, а также разрабатывают специальный рацион, включающий в себя большое количество продуктов, богатых содержанием витаминов.

Медикаментозное лечение
Для устранения причин и симптомов патологического процесса используют различные группы лекарственных препаратов. Это противогрибковые средства местного или системного действия, средства против дисбактериоза, витаминные препараты и иммуностимуляторы.
| Название | Описание | Особенности приема | Цена |
| Пимафуцин
| Препарат широкого спектра действия, негативно влияющий на активность грибковой микрофлоры. Выпускается в различных формах (свечи, кремы, таблетки), что позволяет подобрать наиболее удобный и эффективный способ использования. | Таблетки принимают по 100 МГ в сутки. Это количество нужно разделить на 4 раза. Свечи используют 1-3 раза в день, в зависимости от выраженности проблемы. Крем при кандидозе кишечника назначают довольно редко, только в тех случаях, когда инфекция распространилась на области половых органов. Применять его также нужно 1-3 раза в день. Курс лечения определяется индивидуально. | ОТ 230 руб. |
| Линекс
| Препарат выпускается в форме капсул, которые принимают внутрь. В состав средства входят лактобактерии, оказывающие положительное действие на состояние микрофлоры кишечника. Препарат активно борется с дисбактериозом, устраняя его проявления. | Детям назначают по 1 капсуле в день, подросткам можно принимать по 1-2 капсулы, взрослым – по 2 капсулы в сутки. Длительность лечения 3-5 дней. | От 250 руб. |
| Виферон
| Препарат в форме ректальных свечей оказывает противовирусное действие (то есть борется с причинами нарушения работы иммунной системы), способствует укреплению иммунитета. | Использовать по 1 свече 2 раза в день. Длительность курса лечения – 5 дней, при необходимости терапию можно продлить | Около 100 руб. |
Примерный рацион
Диета – важный этап в лечении кандидоза. Правильное питание позволит разгрузить пищеварительную систему, наладить микрофлору, укрепить иммунитет. Примерный рацион включает в себя различные блюда, из которых нужно выбрать какое – либо одно для каждого приема пищи.
Завтрак: Овсяная каша на воде с добавлением фруктов, молочная каша, сырники с нежирной сметаной, паровой омлет с гарниром из овощей, творожная запеканка, творог с фруктами.
Ланч: Фруктовый салат, сухарик с чаем, несладкие свежие фрукты, простокваша.
Обед: Отварная куриная грудка с гарниром из овощного пюре и кабачковой икры, овощное рагу с нежирным мясом, овощной суп-пюре, голубцы, приготовленные на пару, паровые котлетки с картофельным пюре, суп из кабачков, молочный суп.
Полдник: Стакан кефира или йогурта.
Ужин: Паровые котлеты из рыбы с овощным салатом, отварное яйцо, салат из капусты и яблок, запеченная рыба с овощами, творожная запеканка, отварное куриное филе и злаковая каша.
Оцените статью
Загрузка…
Источник
Молочница (вагинальный кандидоз) – грибковое поражение слизистой оболочки влагалища. Проявлениями молочницы служат зуд и жжение в области вульвы, обильные творожистые выделения, боль при мочеиспускании и половом акте. Возможно распространение грибковой инфекции в организме и переход в генерализованную форму, нарушения нормального течения беременности и родов, инфицирование плода. Молочница диагностируется по данным гинекологического осмотра, кольпоскопии, микроскопического и бактериологического исследования мазка. Лечение молочницы проводится местными и системными противогрибковыми препаратами.
Общие сведения
Молочница — воспалительное поражение слизистой оболочки влагалища, обусловленное грибами рода Candida. Характеризуется жжением и зудом во влагалище, белыми творожистыми выделениями. Молочницей также называется кандидоз новорожденных, чаще всего проявляющийся как кандидоз полости рта. Диагностика молочницы проводится путем обнаружения гриба при микроскопии и культуральном исследовании мазков из влагалища. Для исключения сопутствующих ИППП проводятся ИФА, РИФ и ПЦР исследования. Хроническая рецидивирующая молочница является показанием для полного обследования пациентки с целью выявления тех нарушений в организме, которые могли послужить причиной такого течения молочницы. Лечение осуществляется местным и общим применением антимикотических препаратов.
Дрожжеподобные грибы Candida, провоцирующие развитие молочницы, являются условно-патогенной флорой влагалища большинства женщин и при этом не вызывают никаких патологических симптомов. Поэтому, в отличие от классических ИППП, молочницу нельзя на 100% отнести к заболеваниям с половым путем передачи, хотя грибы Candida и могут передаваться от половых партнеров. Клиническая гинекология занимается диагностикой и лечением кандидоза в виду сходства его клинической картины с половыми инфекциями и частых случаев сочетания этих заболеваний.

Молочница
Причины молочницы
К развитию молочницы приводят различные факторы, нарушающие здоровую микрофлору влагалища. В результате наблюдается снижение числа полезных бактерий, в норме сдерживающих рост грибковой флоры, и интенсивное размножение грибков. Активный рост грибков приводит к проявлению их патогенных свойств с появлением воспалительных изменений слизистой влагалища по типу кольпита или вагинита.
Нарушение нормального соотношения микроорганизмов во влагалище с развитием молочницы может быть вызвано лечением цитостатиками и другими иммуносупрессорами, применением гормональной контрацепции, понижением иммунитета в связи с соматическими заболеваниями (ВИЧ, хронический бронхит, тонзиллит, хронический пиелонефрит, цирроз печени и пр.), гормональными отклонениями (сахарный диабет, дисфункция яичников, климакс, гипотиреоз, ожирение), анорексией, беременностью, стрессовыми ситуациями, резкой переменой климата.
Длительная или частая антибиотикотерапия, применение антибактериальных препаратов без дополнительного назначения пробиотиков в первую очередь вызывают дисбактериоз кишечника. Поскольку кишечник является резервуаром грибов Candida, то его заболевания (дисбактериоз, колит и др.) приводят к распространению Candida в другие органы и прежде всего во влагалище с развитием молочницы.
Неблагоприятное влияние на биоценоз влагалища с появлением молочницы могут оказать различные местные факторы: несоблюдение личной гигиены, нерегулярная смена прокладок и влагалищных тампонов, применение местных контрацептивов, использование дезодорированных прокладок и ароматизированной цветной туалетной бумаги, ношение синтетического нижнего белья. Частое использование в гигиенических целях средств с антибактериальным действием (антибактериальное мыло, интимный гель, вагинальный спрей) зачастую приводит к снижению местного естественного иммунитета и может провоцировать возникновение молочницы.
У некоторых женщин появление молочницы наблюдается после ношения мокрого белья, посещения бассейна или плаванья в открытых водоемах. Это связано с благотворным влиянием влажной среды на жизнедеятельность грибов Candida. Неправильное питание с избыточным употреблением сладостей также может способствовать развитию молочницы.
Новорожденные, рожденные от больных молочницей матерей, могут заболеть молочницей в результате инфицирования во время внутриутробного периода или прохождения через родовые пути. Развитию молочницы в таких случаях способствует ослабленное состояние организма ребенка в связи с полученной родовой травмой, преждевременными родами, гемолитической болезнью, внутриутробной гипоксией, перенесенной асфиксией новорожденного.
Симптомы молочницы
Молочница проявляется выраженным жжением и зудом в области наружных половых органов и влагалища. Эти симптомы сопровождаются появлением выделений, имеющих характерный для кандидоза белый цвет. Для молочницы типична неоднородная консистенция выделений с мелкими комочками, напоминающими крупицы творога. Выделения могут иметь кисловатый запах. Многие страдающие молочницей женщины отмечают увеличение количества выделений после полового сношения, водных процедур, в ночное время. Часто наблюдается покраснение малых половых губ, иногда — отечность малых и больших половых губ, которая может доходить до ануса. Отечность и воспалительные изменения слизистой влагалища при молочнице приводят к тому, что во время полового акта у женщины возникают боли. Может отмечаться болезненность мочеиспусканий.
Довольно часто встречается стертое течение молочницы, когда ее клинические проявления слабо выражены или присутствует только один из указанных симптомов. Симптомы молочницы могут самопроизвольно проходить с появлением менструальных выделений, поскольку в этот период влагалищная среда смещается в щелочную сторону, менее благоприятную для грибков. Однако молочница может приобретать и хроническое течение. Ее рецидивы, как правило, происходят не реже 4-х раз в год и возникают обычно за неделю до начала менструации. Хроническая молочница намного хуже поддается лечению и может приводить к появлению осложнений. Возможно сочетание молочницы с другими инфекционными поражениями влагалища (уреаплазмозом, хламидиозом, генитальным герпесом и др.).
Наиболее частым проявлением молочницы у новорожденных является кандидозное поражение десен (гингивит), мягкого неба, слизистой щек (стоматит) и языка (глоссит). Оно проявляется появлением на слизистой оболочке покрытых белым налетом участков или пятен. При снятии налета под ним обнажается красная и воспаленная слизистая. Страдающий молочницей новорожденный беспокоен, часто кричит, плохо сосет и может отказываться от груди. Реже молочница новорожденных проявляется в виде кандидозного конъюнктивита. Последствием внутриутробного инфицирования может стать вызванная грибками пневмония.
Осложнения молочницы
Хронически протекающая молочница может стать причиной целого ряда осложнений. В первую очередь они обусловлены распространением грибковой инфекции на расположенные рядом с влагалищем структуры: шейку матки с развитием цервицита, мочеиспускательный канал с развитием уретрита и мочевой пузырь с развитием цистита. Сочетание молочницы с другими ИППП при длительном рецидивирующем течении может привести к развитию бесплодия у женщин.
Диагностика молочницы
Как правило, пациентки с симптомами молочницы обращаются к гинекологу. Врач проводит осмотр на кресле и кольпоскопию, берет мазки со слизистой шейки матки и влагалища. Микроскопическое исследование мазков при молочнице выявляет наличие грибкового мицелия в препарате. Это быстрый метод исследования, но он не дает точных сведений о том, какой именно вид грибов стал причиной заболевания. Для ответа на этот вопрос проводят бакпосев мазка на специальные питательные среды с последующим изучением выросших колоний и определением восприимчивости выделенных грибов Candida к антимикотическим препаратам. При этом учитывают количественную характеристику выявленных колоний Candida, поскольку их небольшое количество является нормальным для здоровой микрофлоры влагалища.
Клинические наблюдения показывают, что молочница довольно часто протекает на фоне других половых инфекций и может «маскировать» их наличие. Поэтому при выявлении молочницы желательно дополнительно проконсультироваться у венеролога и пройти обследование на ИППП. Обычно применяется комплексная ПЦР-диагностика, которая при необходимости может быть дополнена ИФА и РИФ.
Поскольку развитие молочницы обычно связано с теми или иными нарушениями, происходящими в организме, то при ее выявлении необходимо полное обследование женщины. Это особенно актуально в тех случаях, когда молочница плохо поддается проводимому лечению или принимает хроническое течение. Часто молочница является первым симптомом сахарного диабета. Поэтому женщине необходимо сдать анализ крови на сахар и при выявлении его повышения обратиться к эндокринологу. Рекомендовано также обследование у гастроэнтеролога: анализ на дисбактериоз, копрограмма, гастроскопия, рентгенография желудка, УЗИ брюшной полости, ирригоскопия, рентгенологическое исследование тонкого кишечника.
При развитии осложнений молочницы со стороны мочевыводящих путей необходима консультация уролога, исследование мочи и мазка из уретры, проба Зимницкого, УЗИ мочевого пузыря. Дифференциальный диагноз молочницы следует проводить с бактериальным вагинозом, гонореей, генитальным герпесом, трихомониазом.
Лечение молочницы
Местное лечение молочницы может проводиться в случае ее первичного возникновения и неосложненного течения. Оно осуществляется вагинальными свечами или таблетками, содержащими противогрибковые препараты: миконазол, клотримазол, изоконазол, натамицин. Лечение острой молочницы проводится от 1 дня до недели в зависимости от назначаемого препарата. Его эффективность достигает 80-90%. В ходе лечения необходимо тщательно соблюдать интимную гигиену и воздержаться от половых контактов.
Не следует применять в местном лечении молочницы вагинальные препараты широкого спектра, в состав которых входит нистатин. Они подавляют полезную микрофлору влагалища и зачастую приводят к развитию гарднереллеза. При легком течении молочницы местное лечение может быть заменено однократным приемом флюконазола. Исчезновение симптомов молочницы не всегда является признаком излеченности. После лечения необходимо повторное исследование влагалищного мазка.
При недостаточной эффективности местной терапии, хроническом течении молочницы показан системный прием антимикотических препаратов внутрь. Наиболее часто с этой целью применяется флюконазол. После противогрибковой терапии необходимо восстановление здоровой влагалищной микрофлоры. С этой целью назначают эубиотики. Однако их применение целесообразно только после лабораторно подтвержденного устранения кандидоза.
Лечение хронической молочницы может продолжаться несколько месяцев. Оно должно включать терапию сопутствующих заболеваний, коррекцию кишечного дисбактериоза, общеукрепляющие средства, исключение провоцирующих факторов (прием антибиотиков, оральных контрацептивов и т. п.). В лечении рецидивирующей молочницы широко применяются физиотерапевтические методы: СМТ, магнитотерапия, электрофорез, лазеротерапия, дарсонвализация.
Лечение молочницы новорожденных в большинстве случаев проводится местной обработкой полости рта раствором хлоргексидина или гидрокарбоната натрия. Общая противогрибковая терапия применяется только в осложненных случаях.
Лечение молочницы у беременных
Возникновение молочницы наблюдается более чем у половины беременных женщин. Ее лечение требует комплексного подхода с учетом существующих во время беременности противопоказаний. Важное значение имеет выявление заболеваний и патологических состояний, которые могут провоцировать молочницу. У беременных лечение молочницы проводится в основном местными средствами. Чаще всего это свечи с миконазолом или клотримазолом. При необходимости системной противогрибковой терапии молочницы у беременных возможно применение натамицина, поскольку он не оказывает эмбриотоксического действия.
Во время беременности возможно использование народных методов лечения молочницы. К ним относятся подмывания отваром коры дуба, календулы или содовым раствором, содово-йодные ванночки и пр. Эти методы слабо эффективны в плане полного излечения молочницы, но могут помочь снять ее симптомы в период беременности.
Профилактика молочницы
Предупреждение молочницы включает адекватную антибиотикотерапию на фоне обязательного назначения пробиотиков; своевременное и корректное лечение хронических заболеваний, ИППП, гормональных нарушений; соблюдение интимной гигиены; ношение хлопчатобумажного белья. Следует избегать использования гигиенических и внутривлагалищных средств, которые могут изменить рН влагалища с кислую сторону или вызвать дисбаланс в его микрофлоре. Чтобы молочница не появилась от неправильного использования тампонов и прокладок, женщинам следует помнить о том, что их надо менять каждые 3-4 часа. Женщинам, у которых появление молочницы провоцирует влажная среда, необходимо тщательно вытираться после купания, избегать ношения мокрого купальника, при отдыхе на водоеме использовать запасной сухой купальный комплект.
Профилактике молочницы у новорожденных способствует полное обследование женщин при планировании беременности, ранее выявление и лечение молочницы у беременных.
Источник



