Лучшие бактерии от молочницы

ПРОБИОТИКИ ПРОТИВ ГРИБКОВ…. ИЛИ КАК ВЫЛЕЧИТЬ МОЛОЧНИЦУ (КАНДИОЗ) РАЗ И НАВСЕГДА?
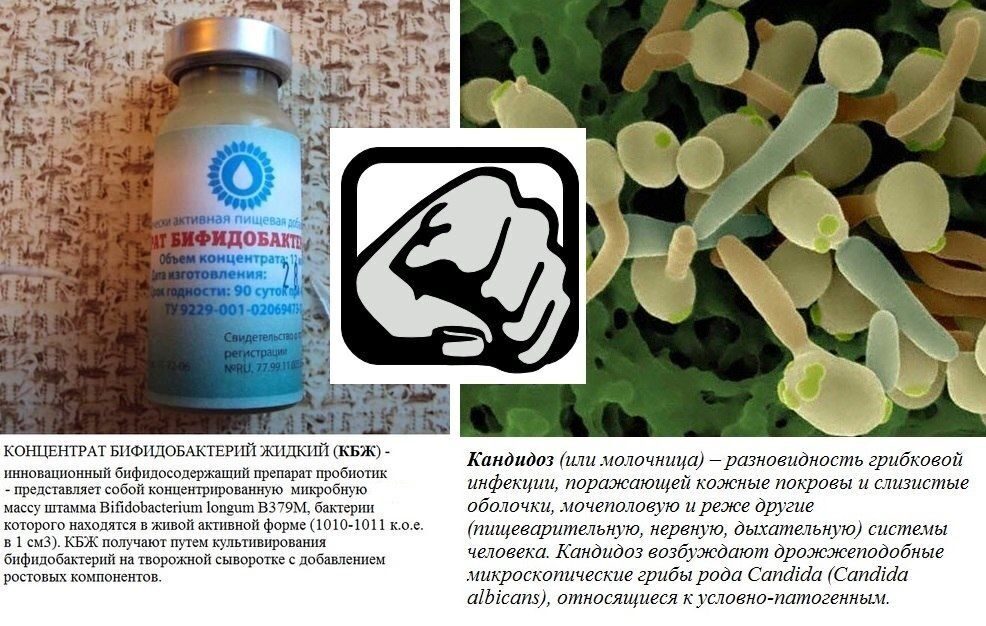
ПРИМЕНЕНИЕ КОНЦЕНТРАТА БИФИДОБАКТЕРИЙ ЖИДКОГО (КБЖ) ПРИ ЛЕЧЕНИИ МОЛОЧНИЦЫ
О кандиозе написано много…. По статистике, более 70% женщин болели кандидозным вагинитом или, так называемой молочницей как минимум один раз. Но до сих пор не многие знают, что эффективным и безопасным методом лечения молочницы (особенно при беременности) является применение бактериальных концентратов (жидких пробиотиков)…
Причины молочницы
Причиной молочницы принято считать неконтролируемый рост дрожжевых грибков, чаще всего вида Candida albicans. Реже при молочнице можно обнаружить другие виды грибов рода Candida.
Однако носительство этого грибка, который является представителем условно-патогенной микрофлоры, есть у большинства здоровых людей. Он может находиться на коже, в кишечнике, во влагалище и не вызывать заболевания. В окружающей нас среде так же очень распространены дрожжевые грибы. Почему же у здорового человека присутствие грибов рода Candida не является причиной молочницы и кандидозных поражений различной локализации?
Причина в том, что в этом случае неконтролируемому росту грибов Candida препятствуют естественные защитные механизмы организма человека. Важнейшие из них – это иммунная система и «полезные» бактерии нашей микрофлоры.
Следовательно, причиной молочницы является так же ослабление этих механизмов.
В составе микрофлоры влагалища преобладают молочнокислые бактерии, называемые так же палочками Дедерлейна, а также присутствуют бифидобактерии и кокки. Всего может насчитываться до 40 видов микроорганизмов, количество каждого из которых строго контролируется друг другом. Микроорганизмы нормальной микрофлоры препятствуют росту болезнетворных микроорганизмов. Защита, обеспечиваемая микрофлорой, превосходит даже арсенал антибиотиков.
Однако, если микрофлора влагалища угнетена и ослаблена, например, после применения антибиотиков и гормональных препаратов, в результате стрессов и переутомления или в результате хронических заболеваний, нарушений гормонального фона, она становится неспособна выполнять свою защитную роль. Женщина в этом случае подвержена различным воспалительным заболеваниям, в том числе и кандидозному вагиниту (молочнице). Поэтому при воздействии на микрофлору влагалища этих негативных факторов желательно принять меры, направленные на восстановление микрофлоры даже с профилактической целью.
Ослабление иммунной системы так же может послужить причиной молочницы.
Лечение молочницы (кандидоза) при беременности
Лечение молочницы при беременности представляет сложность. Во время беременности изменяется гормональный фон, работа иммунной системы физиологически ослаблена, чтобы избежать отторжения плода при беременности. Во время беременности изменяется соотношение микроорганизмов микрофлоры влагалища.
В результате изменений, происходящих при беременности, заболевания молочницей (кандидозом) встречаются чаще и хуже поддаются лечению.
Многие лекарственные препараты, применяемые для лечения молочницы, во время беременности противопоказаны. Перечень лекарств, разрешенных для применения беременными, небольшой. Поэтому нередко молочница во время беременности поддается лечению очень плохо.
Восстановление микрофлоры при помощи жидких концентратов бактерий – хорошая альтернатива противогрибковым препаратам при лечении молочницы во время беременности.
Жидкие пробиотики могут применяться и в комплексе с традиционным медикаментозным лечением молочницы, значительно (по данным исследований в 12 раз!) снижая рецидивы молочницы. Местное применение концентрата бифидобактерий жидкого (КБЖ) при лечении молочницы во время беременности позволит в быстрые сроки избавиться от зуда и жжения, уменьшить воспаление слизистых.
Как избежать рецидивов молочницы?
Дело в том, что лечение заболевания должно быть комплексным и включать не только элиминацию возбудителя, но и восстановление естественного защитного барьера – микрофлоры, а также восстановление слаженной работы иммунной системы. Поэтому гинекологи все чаще включают в схемы лечения при кандидозном вагините препараты, восстанавливающие как вагинальную флору, так и флору желудочно-кишечного тракта.
Как правильно восстановить микрофлору влагалища при лечении молочницы?
Начинать восстановление микрофлоры влагалища нужно с пробиотиков, содержащих бифидобактерии.
По данным клинических исследований, применение жидкого концентрата бифидобактерий (КБЖ) внутрь и вагинально при лечении молочницы позволяет снизить рецидивы этого заболевания в 12 раз.
Жидкие пробиотики кроме самих бактерий содержат продукты их жизнедеятельности. Комплекс метаболитов бифидобактерий (веществ, которые бактерии выделяют в процессе роста) обладает одновременно выраженным противовоспалительным, противоотечным, регенерирующим, иммуномодулирующим, противомикробным действием, как при приеме препарата внутрь, так и при местном применении. Высокий титр КБЖ обеспечивает достаточную концентрацию метаболитов. Поэтому при местном применении препарата (тампоны и микроспринцевания) такие неприятные проявления молочницы как жжение и зуд, боли и выделения прекращаются уже после первых процедур. Необходимо провести полный курс процедур, так как при этом достигается восстановление микрофлоры влагалища, предупреждаются рецидивы заболевания.
Применять пробиотики нужно одновременно вагинально и внутрь (местно), т.к. этим достигается максимальный оздоровительный эффект от применения дружественных микроорганизмов, которые непосредственно (!) воздействуют на становление и укрепление иммунитета…
Применение Концентрата Бифидобактерий
 При воспалительных заболеваниях женских гениталий и предродовой подготовки беременных группы “риска” разводят 1-2 мл КБЖ в столовой ложке (20 мл) кипяченой воды (около 37оС) и пропитывают стерильный тампон. Вводят интравагинально на 2 часа 1 раз в день в течение недели под контролем.
При воспалительных заболеваниях женских гениталий и предродовой подготовки беременных группы “риска” разводят 1-2 мл КБЖ в столовой ложке (20 мл) кипяченой воды (около 37оС) и пропитывают стерильный тампон. Вводят интравагинально на 2 часа 1 раз в день в течение недели под контролем.
Длительность курса использования КБЖ зависит от возраста и состояния человека.
При аллергии, диатезе и других иммунных нарушениях применение КБЖ желательно периодически повторять.
- Пробиотики и иммунитет грудных детей
- Заключение о клиническом эффекте использования заквасок и концентратов бифидобактерий, разработанных в Восточно – Сибирском государственном университете технологий и управления
- Заключение о клиническом эффекте использования концентрата бифидобактерий жидкого на базе городской инфекционной больницы (г. Улан-Удэ, Республика Бурятия)
- Заключение о клинической апробации концентрата бифидобактерий жидкого на базе городской детской больницы №1 (Неонатального центра) (г. Улан-Удэ, Республика Бурятия)
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
- ПРОБИОТИКИ
- ДОМАШНИЕ ЗАКВАСКИ
- БИФИКАРДИО
- КОНЦЕНТРАТ БИФИДОБАКТЕРИЙ ЖИДКИЙ
- ПРОПИОНИКС
- ЙОДПРОПИОНИКС
- СЕЛЕНПРОПИОНИКС
- МИКРОЭЛЕМЕНТНЫЙ СОСТАВ
- ПРОБИОТИКИ С ПНЖК
- БИФИДОБАКТЕРИИ
- ПРОПИОНОВОКИСЛЫЕ БАКТЕРИИ
- ПРОБИОТИКИ И ПРЕБИОТИКИ
- СИНБИОТИКИ
- РОЛЬ МИКРОБИОМА В ТЕРАПИИ РАКА
- АНТИОКСИДАНТНЫЕ СВОЙСТВА
- АНТИОКСИДАНТНЫЕ ФЕРМЕНТЫ
- АНТИМУТАГЕННАЯ АКТИВНОСТЬ
- МИКРОФЛОРА КИШЕЧНОГО ТРАКТА
- МИКРОБИОМ ЧЕЛОВЕКА
- МИКРОФЛОРА И ФУНКЦИИ МОЗГА
- ПРОБИОТИКИ И ХОЛЕСТЕРИН
- ПРОБИОТИКИ ПРОТИВ ОЖИРЕНИЯ
- МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ
- ПРОБИОТИКИ и ИММУНИТЕТ
- МИКРОБИОМ И АУТОИММУННЫЕ БОЛЕЗНИ
- ПРОБИОТИКИ и ГРУДНЫЕ ДЕТИ
- ПРОБИОТИКИ, БЕРЕМЕННОСТЬ, РОДЫ
- ДИСБАКТЕРИОЗ
- ВИТАМИННЫЙ СИНТЕЗ
- АМИНОКИСЛОТНЫЙ СИНТЕЗ
- АНТИМИКРОБНЫЕ СВОЙСТВА
- СИНТЕЗ ЛЕТУЧИХ ЖИРНЫХ КИСЛОТ
- СИНТЕЗ БАКТЕРИОЦИНОВ
- ФУНКЦИОНАЛЬНОЕ ПИТАНИЕ
- АЛИМЕНТАРНЫЕ ЗАБОЛЕВАНИЯ
- ПРОБИОТИКИ ДЛЯ СПОРТСМЕНОВ
- ПРОИЗВОДСТВО ПРОБИОТИКОВ
- ЗАКВАСКИ ДЛЯ ПИЩЕВОЙ ПРОМЫШЛЕННОСТИ
- НОВОСТИ

Наши партнеры:
Источник
Интимные инфекции – это самая распространенная причина обращения женщин к гинекологу.
К методам профилактики инфекций относится исключение рискованного сексуального поведения и забота об интимной гигиене. Также гинеколог может порекомендовать пробиотики с палочками молочной кислоты (Lactobacillus). Они помогают поддерживать соответствующий уровень рH во влагалище, предотвращают развитие и рецидив инфекций половых органов.
Зачем женщине нужны пробиотики?
Гинекологические пробиотики – это живые микроорганизмы (бактерии или дрожжи), которые, применяются в соответствующей концентрации и оказывают положительное влияние на здоровье при помощи регуляции микрофлоры организма человека.
К самым известным пробиотикам относятся палочки молочной кислоты (Lactobacillus). Они играют в организме женщины важную роль, являясь наиболее важным микроорганизмом, входящим в состав физиологической вагинальной флоры. Лактобациллы составляют около 96% биоценоза влагалища у здоровой женщины.
Лактобактерии отвечают за поддержание кислого рн влагалища (3,8-4,2), создавая защитный барьер от патогенных микроорганизмов, поскольку большинство из них не может эффективно развиваться при низком pH. Следствие дефицита палочек молочной кислоты – развитие интимных инфекций, прежде всего бактериального воспаления влагалища (бактериального вагиноза).
 Уровень рн влагалища на разных этапах жизни женщины
Уровень рн влагалища на разных этапах жизни женщины
Почему нарушается нормальная микрофлора?
Снижение концентрации лактобактерий во влагалище может произойти в результате:
- Применения антибиотикотерапии. Антибиотики, особенно широкого спектра действия, приводят к уничтожению не только патогенных микроорганизмов, ответственных за развитие заболевания, но и к стерилизации организма от физиологической флоры;
- Стресса;
- Беременности и родов;
- Гормональных нарушений;
- Лучевой терапии или химиотерапии;
- Использования агрессивных средств для интимной гигиены;
- Ношения синтетической одежды;
- Соматических заболеваний – патологии ЖКТ, диабет, ожирение.
Эффективный метод восстановления физиологической флоры влагалища – применение пробиотика, содержащего палочки молочной кислоты. Роль лактобактерий заключается в восстановлении нормального рН влагалища. Кроме того, они выделяют вещества (так называемые бактериоцины), тормозящие рост и развитие патогенных микроорганизмов. Еще они регулируют работу иммунной системы.
Стоит отметить, что максимальной эффективностью обладают препараты, содержащие 2 или 3 штамма палочек молочной кислоты (Lactobacillus fermentum 57А, Lactobacillus plantarum 57B, Lactobacillus gasseri 57C). Каждый штамм при совместном применении дополняет действие друг друга. Препараты, содержащие все три вида лактобактерий, лучше имитируют нормальную физиологическую флору влагалища.
При каких заболеваниях применяют пробиотики
Пробиотики в гинекологии используются как в профилактике интимных инфекций, так и в качестве вспомогательного средства при лечении уже имеющихся заболеваний:
- Они назначаются при частых бактериальных и грибковых инфекциях влагалища – кандидоз, трихофития, микоплазмоз.
- Эффективны для тех, кто прошел курс лечения и/или имеют склонность к рецидивам болезни.
- Особые показания к применению пробиотиков – высокий риск присоединения суперинфекции при наличии иммунодефицита.
- Рекомендуются пациенткам после окончания антибактериальной терапии. Но во время лечения антибиотиками, применение пробиотиков неэффективно, потому что антибактериальные препараты убивают палочки Lactobacillus.
- Пробиотические микроорганизмы используются также при гормональной контрацепции, во время беременности или в послеродовом периоде.
- Такие препараты особенно необходимы во время менопаузы (климакса), так как гормональные изменения в это время способствуют более частым развитием инфекций.
- Эубиотики следует принимать также до и после гинекологических операций, после лечения любых заболеваний женской половой сферы для восстановления нормальной физиологической флоры влагалища и профилактики рецидивов.
 Менопауза
Менопауза
Гинекологические пробиотики могут назначаться также женщинам с пониженным иммунитетом, сахарным диабетом, тем, кто часто посещает общественные бассейны (рекомендуется применение тампонов с пробиотиками), а также дамам, которые часто меняют сексуальных партнеров.
Препараты для поддержания нормальной флоры влагалища необходимы женщинам, которые применяют спермицидные средства и комбинированные оральные контрацептивы.
Какой пробиотик выбрать вагинальный или оральный?
В настоящее время гинекологические пробиотики доступны в различных формах выпуска. Это вагинальные суппозитории, гели, таблетки для приема внутрь, тампоны и гигиенические прокладки с эубиотиками.
Все пробиотики должны соответствовать строго определенным критериям: безопасности и эффективности применения, подтвержденным в результате клинических исследований. Также важна правильная идентификация штамма.
Выбор способа введения зависит от цели применения препарата, а также от предпочтений пациентки. Все доступные пробиотические лекарства делятся:
- на оральные (таблетки для приема внутрь);
- вагинальные (суппозитории и капсулы).
Для усиленного лечения половых инфекции и торможения роста и развития патогенов влагалища в начальной стадии лучше всего подходят пробиотики, действующие местно. Эффект от применения вагинальных суппозиториев появляется в этом случае быстро.
В профилактических целях хорошо зарекомендовали себя как пробиотики вагинальные, так и пероральные. Результат от приема таблеток развивается с опозданием, но имеет длительное действие.
Женщинам во время менструации и посещения бассейнов или общественных купален рекомендуется использовать тампоны или гигиенические прокладки с хорошими пробиотиками.
 Тампон с пробиотиком
Тампон с пробиотиком
Пробиотик с эстрогеном
На фармакологическом рынке доступны препараты, которые представляют собой сочетание эубиотика с эстрогеном. Гормон эстроген усиливает действие пробиотика и, за счет ускорения регенерации эпителия влагалища, способствует колонизации правильной бактериальной флоры. Кроме того, эти препараты оказывают благоприятное действие на предотвращение инфекций мочевыводящей системы.
Показаниями к применению пробиотика с эстрогеном являются:
- бактериальный вагиноз;
- рецидивирующий грибковый вагинит;
- период после завершения лечения противовоспалительными препаратами;
- атрофическое воспаление слизистой оболочки влагалища у женщин в период менопаузы;
- профилактика инфекций мочевыводящей системы у женщин.
Препараты, содержащие пробиотик с эстрогеном не следует применять молодым девушкам в период полового созревания.
Самолечение пробиотиками безопасно?
Пробиотики для лечения и профилактики гинекологических заболеваний вызывают побочные эффекты крайне редко. Применение пробиотиков безопасно: противопоказанием является только аллергия на вещества, содержащиеся в препаратах (например, маннитол, крахмал, стеарат магния, сахароза). Но, пробиотики, содержащие в качестве основы сахаролитические бактерии, в некоторых случаях активизируют размножение грибов (дрожжеподобных), что приводит к развитию микоза. Поэтому, в процессе приема этих препаратов некоторых женщин может беспокоить зуд, жжение и легкая боль интимных органов, усиление выделений из влагалища.
Ещё одна проблема при применении пробиотиков – это их частая бесполезность, так как перед применением таких препаратов нужно сдать анализы и убедиться, что нужно именно это лечение. Важно понимать, что пробиотики – это средство профилактики, они не избавят от воспаления, половых инфекций, спаек, кровотечений и прочих неприятностей. Поэтому сначала нужно пролечиться, и лишь потом заниматься восстановлением вагинальной флоры.
Особую осторожность при приеме любых, в том числе пробиотических препаратов необходимо соблюдать женщинам в период планирования и течения беременности.
Подобрать нужные препараты, и пробиотики в том числе может только хороший гинеколог.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник

Под патологией подразумевается часто встречающееся поражение слизистых – кандидоз. Возбудитель – грибок Кандида, считающийся условно-патогенным, который присутствует в организме любого человека в небольшом количестве. Основные области заселения – наружные половые органы, слизистая ротовой полости и желудочно-кишечного тракта, кожа.
Содержание:
Эффективные таблетки от молочницы для женщин
Местные препараты при кандидозе
Кандидозом может заболеть как женщина, так и мужчина. Детский организм также может столкнуться с молочницей.
Заболевание может быть с яркой выраженной симптоматикой или протекать скрытно.
Основная причина активного размножения грибка, вызывающего воспаление – снижение иммунитета. Также молочница может возникнуть после длительного применения антибиотиков, гормональных препаратов, кортикостероидов, во время беременности, при частых стрессах, неправильной местной гигиене и при злоупотреблении пищей с высоким содержанием углеводов.
Основные симптомы:
Выделения белого цвета творожистой консистенции.
Местный дискомфорт в виде зуда и жжения.
Воспаление слизистых оболочек.
Общее состояние человека ухудшается, может повыситься температура, появиться раздражительность и слабость.
Лечить проявления заболевания нужно незамедлительно. Аптечные сети предлагают широкий ассортиментэффективных препаратов от молочницы.
Все средства можно разделить на 4 группы:
Полиены. Дают хороший эффект и имеют низкую токсичность. К ним относятся Нистатин, Леворин, Пимафуцин и Амфотерицин.
Триазолы. Действуют местно и обладают высокой эффективностью. Представители – Флуконазол, Итраконазол, Вориконазол.
Эхинокандиды. Проникают в клетку гриба и разрушают изнутри. Одна из самых эффективных групп. В России представлена Микафунгином, Каспофунгином и Анидулафунгином.
Имидазолы. К данной группе относят Клотримазол, Миконазол, Кетоконазол.
Врач может назначить таблетки, мазь, крем, свечи или вагинальные таблетки. Лечение может быть комбинированным.
Таблетки от молочницы показаны при невозможности применять другие формы лекарственных средств или при их неэффективности, а также, если заболевание часто рецидивирует и поражает организм в целом.
Эффективные таблетки от молочницы для женщин
Препараты для приема внутрь назначаются мужчинам и женщинам при молочнице как длительными, так и короткими курсами. Таблетки чаще всего содержат клотримазол, натамицин или флуконазол.
Флуконазол входит в состав Флюкостата, Дифлюкана, Микомакса, Микофлюкана и Флуконазола. Таблетки обладают высокой противогрибковой активностью, быстро уменьшают симптомы, восстанавливают микрофлору слизистой и имеют доступную стоимость. Во время беременности и лактации не назначаются. Инструкция предполагает однократный прием капсулы 150 мг при первично выявленном кандидозе. В зависимости от тяжести состояния по назначению врача допустима разовая доза 50-400 мг.
Высокий результат от лечения будет достигнут только при заболевании легкой или средней тяжести. Если симптомы сильные, а болезнь часто рецидивирует, то показан трехкратный прием 150 мг Флуконазола каждые 72 часа.
Также эффективными таблетками от молочницы считаются:
Нистатин. Основное действующее вещество – нистатин. Показан в профилактических целях при длительной антибактериальной терапии после хирургических вмешательств, при грибке кожи, внутренних органов, ротовой полости, слизистых. Лечение назначается на 14 дней. Данные таблетки используются при лечении молочницы у мужчин, женщин и детей с трех лет. Имеют приемлемую стоимость, но не подходят беременным и кормящим грудью женщинам.
Пимафуцин. Основной действующий компонент – натамицин. Вещество проникает внутрь грибка и приводит к его гибели. Фасуется по 20 таблеток с дозировкой 100 мг. Препарат действует быстро, разрешен во время вынашивания ребенка, не вызывает привыкания, но имеет достаточно высокую стоимость.
Итраконазол. Основной компонент – итраконазол. Выпускается в форме капсул по 14 штук в упаковке. Назначается два раза в сутки по 200 мг или один раз в день курсом приема в три дня.
Клотримазол. Основное вещество – клотримазол. Популярное средство от молочницы для женщин и мужчин, но противопоказан во время беременности и кормления грудью. Схема лечения предполагает прием по 1 таблетке два раза в день на протяжении трех дней, либо в течение недели по 1 таблетке в день.
Местные препараты при кандидозе
В качестве вспомогательной или монотерапии гинекологи часто назначают свечи, кремы или мазь от молочницы. Особенно средства местного действия эффективны при ограниченном поражении и слабой симптоматике.
Наиболее популярные мази и кремы:
Крем Гинофорт. Эффективен, не токсичен и удобен в применении. На начальной стадии достаточно однократного использования. Противопоказан лицам до 18 лет, при беременности и лактации. Назначается только при грибковом поражении влагалища.
Мирамистин. Препарат комплексного действия, активен и против кандидоза. Безопасен в использовании, но желательно применять в комплексной терапии с таблетками. Мазь наносят на пораженный участок 1-3 раза в день тонким слоем, не более 100 г в сутки.
Нистатиновая мазь. Недорогое средство, разрешенное к использованию в любом возрасте, но возможна выработка устойчивости. Противопоказана при панкреатите и острых заболеваниях желудка. Наносится с утра и перед сном, длительность терапии – неделя.
Крем Пимафуцин 2%. Эффективное средство при молочнице у мужчин, женщин и детей. Обладает противомикробным действием, показан при вагинальном кандидозе, дерматомикозе, грибковых инфекциях уха. Курс лечения – минимум 10 дней, средство наносят 1-3 раза в день.
Мазь Клотримазол 1%. Эффективное недорогое средство, разрушает грибок благодаря клотримазолу. Противопоказан в первый триместр беременности. Средство наносят 1-3 раза на предварительно вымытый и высушенный участок, курс лечения устанавливается врачом.
Фармацевтический рынок предлагает большое количество свечей и вагинальных таблеток от молочницы, например:
Залаин. Используется однократно на ночь. Если симптомы сохраняются, рекомендовано повторение процедуры. Эффективен и обладает минимальными побочными эффектами.
Ливарол. В составе кетоконазол. Курс лечения – 3-10 дней. Противопоказан в первом триместре беременности.
Гексикон. Действует благодаря биглюконату хлогексидина, эффективен в составе комплексной терапии, не разрушает микрофлору.
Также гинеколог может назначить: Ирунин, Макмирор Комплекс, Клион Д, Гино-певарил или Экофуцин.
Таким образом, большинство препаратов от кандидоза имеют несколько лекарственных форм. Одного местного лечения бывает достаточно не всегда. Дополнительный прием таблеток внутрь позволит вылечить молочницу быстро и эффективно. В период беременности и в детском возрасте самолечением заниматься нежелательно.
Опубликовано: 1 Марта 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
