История болезни урология простатита
Èñòîðèÿ æèçíè áîëüíîãî, åãî æàëîáû ïðè ïîñòóïëåíèè. Ðàññïðîñ ïî ñèñòåìàì îðãàíîâ. Èñòîðèÿ ðàçâèòèÿ õðîíè÷åñêîãî ïðîñòàòèòà. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ èññëåäîâàíèÿ, îáîñíîâàíèå ëå÷åíèÿ. Ðåêîìåíäàöèè ïî àìáóëàòîðíîìó íàáëþäåíèþ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://allbest.ru
ÏÀÑÏÎÐÒÍÀß ×ÀÑÒÜ
1. ÔÈÎ:
2. Âîçðàñò: 68 ëåò, 20.03.1947 ã
3. Îáðàçîâàíèå: ñðåäíåå ñïåöèàëüíîå
4. Ìåñòî ðàáîòû: íå ðàáîòàåò
5. Ìåñòî æèòåëüñòâà:
6.Äàòà ïîñòóïëåíèÿ â ñòàöèîíàð: 28.11.2015
7. Íàïðàâèâøåå ó÷ðåæäåíèå:
8. Äèàãíîç ïðè ïîñòóïëåíèè: õðîíè÷åñêèé ïðîñòàòèò îáîñòðåíèå
9. Äèàãíîç êëèíè÷åñêèé:
à) îñíîâíîé: ÄÃÏÆ 2ñò., õðîíè÷åñêèé ïðîñòàòèò îáîñòðåíèå
á) îñëîæíåíèÿ îñíîâíîãî: îñòðàÿ çàäåðæêà ìî÷åèñïóñêàíèÿ
â) ñîïóòñòâóþùèé: Àðòåðèàëüíàÿ ãèïåðòåíçèÿ 3 ñòàäèÿ, ðèñê 4.ÈÁÑ, ñòåíîêàðäèÿ ÔÊ 3. ÕÑÍ 2À ÔÊ3.
1. ÆÀËÎÁÛ ÁÎËÜÍÎÃÎ ÏÐÈ ÏÎÑÒÓÏËÅÍÈÈ
Áîëü âíèçó æèâîòà, ïîçûâû ïîìî÷èòñÿ, îòñóòñòâèå ñàìîñòîÿòåëüíîãî ìî÷åèñïóñêàíèå
2. ÐÀÑÑÏÐÎÑ ÏÎ ÑÈÑÒÅÌÀÌ ÎÐÃÀÍÎÂ
Ñèñòåìà îðãàíîâ äûõàíèÿ: ñóõîé êàøåëü, îäûøêà ïðè ôèçè÷åñêîé íàãðóçêå
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà: êîëþùèå áîëè â îáëàñòè ñåðäöà, âîçíèêàþùèå ïðè ôèçè÷åñêîé íàãðóçêå, ïîâûøåíèå ÀÄ äî180/100 ìì ðò.ñò.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ: æàëîá ñî ñòîðîíû îðãàíîâ ïèùåâàðåíèÿ íå ïðåäúÿâëÿåò.
Ñèñòåìà ìî÷åâûäåëåíèÿ: íîþùèå áîëè âíèçó æèâîòà, îòñóòñòâèå ñàìîñòîÿòåëüíîãî ìî÷åèñïóñêàíèÿ, ÷àñòûå ïîçûâû ê ìî÷åèñïóñêàíèþ. Öâåò ìî÷è ñâåòëî-æåëòûé,ìóòíàÿ.
Îïîðíî-äâèãàòåëüíàÿ ñèñòåìà: æàëîá ñî ñòîðîíû îïîðíî-äâèãàòåëüíîé ñèñòåìû íå ïðåäúÿâëÿåò.
Ýíäîêðèííàÿ ñèñòåìà: íàðóøåíèé ñî ñòîðîíû ýíäîêðèííîé ñèñòåìû íåò.
Íåðâíî-ïñèõè÷åñêàÿ ñôåðà: âûñøàÿ íåðâíàÿ ñèñòåìà áîëüíîé ñïîêîéíàÿ, íàñòðîåíèå íîðìàëüíîå, ïîâûøåííîé ðàçäðàæèòåëüíîñòè íåò, èìååò èíòåðåñ ê ðàáîòå, íàñòîé÷èâà â äîñòèæåíèè öåëè, âçàèìîîòíîøåíèÿ â áûòó õîðîøèå, îáùèòåëüíàÿ. Ïàìÿòü è âíèìàíèå ñîõðàíåíû. Ñîí ãëóáîêèé è ïðîäîëæèòåëüíûé, ñíîâèäåíèÿ îáû÷íûå, áåññîííèöû íåò. Ãîëîâíûõ áîëåé íåò, ìåëüêàíèÿ ìóøåê ïåðåä ãëàçàìè, øóìà è çâîíà â óøàõ, ãîëîâîêðóæåíèé íåò. Äðîæàíèÿ êîíå÷íîñòåé, íàðóøåíèé ïîõîäêè, íàðóøåíèé êîæíîé ÷óâñòâèòåëüíîñòè íåò.
Îðãàíû ÷óâñòâ: Çðåíèå, îáîíÿíèå, îñÿçàíèå, âêóñ ñî ñëîâ áîëüíîãî íå èçìåíåíû.
3. ÈÑÒÎÐÈß ÍÀÑÒÎßÙÅÃÎ ÇÀÁÎËÅÂÀÍÈß (Anamnesismorbi)
Ñ÷èòàåò ñåáÿ áîëüíûì ñ 2012 ãîäà, êîãäà ïåðèîäè÷åñêè âîçíèêàëà íîþùàÿ áîëü âíèçó è çàòðóäíåíèÿ ñ ìî÷åèñïóñêàíèåì. Ñî ñëîâ áîëüíîãî â òå÷åíèè 3 ëåò íàáëþäàëñÿ ó óðîëîãà â ïîëèêëèíèêå ÎÊÁ ïî ïîâîäó ÄÃÏÆ, õðîíè÷åñêîãî ïðîñòàòèòà. Ñ 13.11.2015 ïî 26.11.2015 íàõîäèëñÿ íà ëå÷åíèè â õèðóðãè÷åñêîì îòäåëåíèè ÖÐÁ ïî ïîâîäó îñòðîé çàäåðæêè ìî÷åèñïóñêàíèÿ(îáúåì ïðîâåäåííîãî ëå÷åíèÿ íå óòî÷íÿåò). 28.11 âîçíèêëà íîþùàÿ áîëü âíèçó æèâîòà, áîëüíîé îáðàòèëñÿ â ïîëèêëèíèêó ÎÊÁ è â ïîñëåäóþùåì áûë ãîñïèòàëèçèðîâàí â ñòàöèîíàð óðîëîãè÷åñêîãî îòäåëåíèÿ.
4.ÈÑÒÎÐÈß ÆÈÇÍÈ ÁÎËÜÍÎÃÎ (Anamnesisvitae)
Ðàçâèòèå â äåòñêîì âîçðàñòå: Ðîäèëñÿ â Îìñêîé îáë., â ñåëå Áàéäàëèí â ïîëíîöåííîé ñåìüå, çäîðîâûì ðåá¸íêîì. Ðîñ è ðàçâèâàëñÿ â ðàííåì äåòñòâå íîðìàëüíî.  äåòñòâå ïåðåíåñ âåòðÿíóþ îñïó.  ôèçè÷åñêîì è óìñòâåííîì ðàçâèòèè îò ñâåðñòíèêîâ íå îòñòàâàë. Èìååò ñðåäíåå ñïåöèàëüíîå îáðàçîâàíèå.
Ìàòåðèàëüíî-áûòîâûå óñëîâèÿ: Æèëèùíûå è ñàíèòàðíî-ãèãèåíè÷åñêèå óñëîâèÿ â áûòó óäîâëåòâîðèòåëüíûå. Íà äàííîå âðåìÿ â êâàðòèðå ïðîæèâàåò ñ æåíîé è äâóìÿ äåòüìè. Ïèòàíèå äîñòàòî÷íîå, ðåãóëÿðíîå, ïîëíîöåííîå, ðàçíîîáðàçíîå.
Ïåðåíåñ¸ííûå çàáîëåâàíèÿ:  1990 ã. ïåðåíåñ òóáåðêóëåç. ÂÈ×, âåíåðè÷åñêèå çàáîëåâàíèÿ ó ñåáÿ è ñâîèõ áëèçêèõ ðîäñòâåííèêîâ îòðèöàåò
Ïåðåíåñåííûå îïåðàöèè/òðàâìû: Îòðèöàåò.
Ãåìîòðàíñôóçèè: Ïåðåëèâàíèé êîìïîíåíòîâ êðîâè îòðèöàåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç: Íåïåðåíîñèìîñòü ëåêàðñòâåííûõ ïðåïàðàòîâ, âàêöèí, ïðîäóêòîâ ïèòàíèÿ îòðèöàåò.
Íàñëåäñòâåííûé àíàìíåç: Íå îòÿãîù¸í.
Âðåäíûå ïðèâû÷êè: Êóðåíèå, çëîóïîòðåáëåíèå àëêîãîëåì îòðèöàåò. Óïîòðåáëåíèå íàðêîòè÷åñêèõ ñðåäñòâ îòðèöàåò.
ÎÁÙÈÉ ÎÑÌÎÒÐ
Ñîçíàíèå: ÿñíîå, ðåàêöèÿ íà îêðóæàþùåå ñäåðæàííàÿ, íàñòðîåíèå ðîâíîå.
Ïîëîæåíèå áîëüíîãî: àêòèâíîå.
Òåëîñëîæåíèå: ïðàâèëüíîå, íîðìîñòåíè÷åñêîãî òèïà.
Êîæíûé ïîêðîâ: Êîæà ñìóãëîãî öâåòà, î÷àãîâ äåïèãìåíòàöèè è ãèïåðïèãìåíòàöèè, âûñûïàíèé, ðàñ÷åñîâ, ïîäêîæíûõ êðîâîèçëèÿíèé, òðîôè÷åñêèõ èçìåíåíèé íåò. Ïîñëåîïåðàöèîííûõ ðóáöîâ íåò. Êîæà óìåðåííîé âëàæíîñòè, ýëàñòè÷íàÿ. Òèï îâîëîñåíèÿ ìóæñêîé.
Âèäèìûå ñëèçèñòûå: ñëèçèñòûå ðòà, êîíúþíêòèâû, ãóá ðîçîâûå áåç âûñûïàíèé.
Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà: Ïîäêîæíûé æèðîâîé ñëîé ðàçâèò óìåðåííî, ðàñïðåäåëåí ðàâíîìåðíî.  ïàëüïèðóåìûõ ó÷àñòêàõ áîëåçíåííîñòè, îïóõîëåâûõ îáðàçîâàíèé, ãåìàòîì, ãíîéíèêîâ, ïîäêîæíîãî õðóñòà íå âûÿâëåíî.
Îòåêè: Ïðè îñìîòðå è ïàëüïàöèè îòåêîâ íà ëèöå, ïîÿñíèöå, æèâîòå è íèæíèõ êîíå÷íîñòÿõ íå âûÿâëåíî.
Ëèìôàòè÷åñêèå óçëû: Âèäèìîãî óâåëè÷åíèÿ ëèìôàòè÷åñêèõ óçëîâ íåò. Êîæà íàä íèìè ñìóãëîãî öâåòà, ðóáöû, ñâèùè îòñóòñòâóþò. Ãðóïïû ïåðèôåðè÷åñêèõ ëèìôàòè÷åñêèõ óçëîâ íå ïàëüïèðóþòñÿ.
Ìûøöû: Ïðè îñìîòðå ìûøöû íîðìîòðîôè÷íûå, ñèììåòðè÷íûå. Ïðè ïàëüïàöèè ìûøöû íîðìîòîíè÷íûå, áåçáîëåçíåííûå, î÷àãîâ óïëîòíåíèÿ â ìûøöàõ íåò. Ïàðåçîâ, ïàðàëè÷åé, ñóäîðîã íåò. Ìûøå÷íàÿ ñèëà ñîõðàíåíà, îäèíàêîâàÿ ñ îáåèõ ñòîðîí.
Êîñòè: Ïðè îñìîòðå äåôîðìàöèé êîñòåé íå âûÿâëåíî. Áîëåçíåííîñòè ïðè ïàëüïàöèè è ïåðêóññèè íå âûÿâëåíî, íà ïîâåðõíîñòè êîñòåé íåðîâíîñòåé, óòîëùåíèé, ðàçìÿã÷åíèÿ íåò. Ñèìïòîì «áàðàáàííûõ ïàëüöåâ» îòðèöàòåëüíûé.
Ñóñòàâû: Ïðè îñìîòðå ñóñòàâû íå óâåëè÷åíû, äåôîðìàöèè è äåôèãóðàöèè ñóñòàâîâ íåò, êîæà íàä ñóñòàâàìè ñìóãëîãî öâåòà, îòå÷íîñòè, âûñûïàíèé, óçëîâ íàä ñóñòàâàìè íåò. Ïðè ïàëüïàöèè áîëåçíåííîñòè, ôëþêòóàöèè, ìåñòíîãî ïîâûøåíèÿ òåìïåðàòóðû íå âûÿâëåíî. Àêòèâíûå è ïàññèâíûå äâèæåíèÿ â ïîëíîì îáúåìå, äâèæåíèÿ áåçáîëåçíåííûå, õðóñòà è ïîùåëêèâàíèÿ íåò.
ÎÑÌÎÒÐ ÏÎ ÑÈÑÒÅÌÀÌ ÎÐÃÀÍÎÂ
Ñèñòåìà îðãàíîâ äûõàíèÿ
Îñìîòð: Ôîðìà íîñà ïðàâèëüíàÿ, íå óâåëè÷åí â ðàçìåðàõ, ñïèíêà íîñà ïðÿìàÿ. Äåôîðìàöèè è ïðèïóõëîñòè â îáëàñòè ãîðòàíè íåò. Ãîëîñ ãðîìêèé è ÷èñòûé. Ôîðìà ãðóäíîé êëåòêè íîðìîñòåíè÷åñêàÿ. Íàä- è ïîäêëþ÷è÷íûå ÿìêè çàïàâøèå, øèðèíà ìåæðåáåðíûõ ïðîìåæóòêîâ óìåðåííàÿ, ýïèãàñòðàëüíûé óãîë ïðÿìîé, ëîïàòêè è êëþ÷èöû âûñòóïàþò óìåðåííî. Ãðóäíàÿ êëåòêà ñèììåòðè÷íàÿ, îáå ïîëîâèíû îäèíàêîâî ó÷àñòâóþò â àêòå äûõàíèÿ. Òèï äûõàíèÿ ãðóäíîé. Èñêðèâëåíèé ïîçâîíî÷íèêà íå âûÿâëåíî. Äûõàòåëüíûå äâèæåíèÿ ñèììåòðè÷íûå. Äûõàòåëüíàÿ ìóñêóëàòóðà â àêòå äûõàíèÿ íå ó÷àñòâóåò. ×èñëî äûõàíèé â ìèíóòó 14, äûõàíèå ãëóáîêîå, ðèòìè÷íîå, ñîîòíîøåíèå âäîõà è âûäîõà íå íàðóøåíî.
Ïàëüïàöèÿ: Ïðè ïàëüïàöèè ãðóäíàÿ êëåòêà áåçáîëåçíåííàÿ, ýëàñòè÷íàÿ, ãîëîñîâîå äðîæàíèå óìåðåííîé ñèëû, îäèíàêîâîå íà ñèììåòðè÷íûõ ó÷àñòêàõ.
Ïåðêóññèÿ:Ïðè ñðàâíèòåëüíîé ïåðêóññèè ëåãêèõ ñïåðåäè, ñçàäè è ïî áîêîâûì ïîâåðõíîñòÿì ãðóäíîé êëåòêè âûñëóøèâàåòñÿ ÿñíûé ëåãî÷íîé çâóê, îäèíàêîâûé íà ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè. Ãàììà çâó÷íîñòè ñîõðàíåíà. Âåðõóøêè ëåãêèõ ñïåðåäè íàõîäÿòñÿ ñïðàâà – íà 3 ñì, ñëåâà – íà 3,5 ñì âûøå êëþ÷èö, ñçàäè – íà óðîâíå 7 øåéíîãî ïîçâîíêà. Íèæíèå ãðàíèöû ëåãêèõ ñïðàâà: ïî îêîëîãðóäèííîé ëèíèè – 5 ìåæðåáåðüå, ïî ñðåäíåêëþ÷è÷íîé ëèíèè – 6 ðåáðî, ïî ïåðåäíåå àêñèëëÿðíîé ëèíèè – 7 ðåáðî, ïî ñðåäíåé àêñèëëÿðíîé ëèíèè- 8 ðåáðî, ïî çàäíåé àêñèëÿðíîé ëèíèè – 9 ðåáðî, ïî ëîïàòî÷íîé ëèíèè – 10 ðåáðî, ïî îêîëîïîçâîíî÷íîé ëèíèè – íà óðîâíå îñòèñòîãî îòðîñòêà 11 ãðóäíîãî ïîçâîíêà. Íèæíèå ãðàíèöû ëåãêèõ ñëåâà: ïî ïåðåäíåé àêñèëëÿðíîé ëèíèè- 7 ðåáðî, ïî ñðåäíåé àêñèëëÿðíîé ëèíèè- 8 ðåáðî, ïî çàäíåé àêñèëëÿðíîé ëèíèè – 9 ðåáðî, ïî ëîïàòî÷íîé ëèíèè – 10 ðåáðî, ïî îêîëîïîçâîíî÷íîé ëèíèè – íà óðîâíå îñòèñòîãî îòðîñòêà 11 ãðóäíîãî ïîçâîíêà. Ïîäâèæíîñòü íèæíåãî êðàÿ ëåãêèõ ñïðàâà: ïî ñðåäíåêëþ÷è÷íîé ëèíèè – 5 ñì, ïî ñðåäíåé àêñèëëÿðíîé ëèíèè – 7 ñì, ïî ëîïàòî÷íîé ëèíèè – 5 ñì. Ïîäâèæíîñòü íèæíåãî êðàÿ ëåãêèõ ñëåâà: ïî ñðåäíåé àêñèëëÿðíîé ëèíèè – 7 ñì, ïî ëîïàòî÷íîé ëèíèè – 5 ñì.
Àóñêóëüòàöèÿ: Ïðè àóñêóëüòàöèè ëåãêèõ âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå, îäèíàêîâîå íà ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè, ïîáî÷íûõ äûõàòåëüíûõ øóìîâ íåò.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Îñìîòð: Ïðè îñìîòðå âåíû è àðòåðèè øåè íå âûñòóïàþò íàä ïîâåðõíîñòüþ êîæè, âèçóàëüíî ïóëüñàöèÿ àðòåðèé øåè íå âèçóàëèçèðóåòñÿ. Ïðè îñìîòðå ïðåêàðäèàëüíîé îáëàñòè äåôîðìàöèé íå âûÿâëåíî. Âåðõóøå÷íûé òîë÷îê âèçóàëèçèðóåòñÿ â 5 ìåæðåáåðüå íà 1 ñì êíóòðè îò ñðåäíå êëþ÷è÷íîé ëèíèè, ëîêàëèçîâàííûé, ñðåäíåé âûñîòû. Ïàòîëîãè÷åñêèõ ïóëüñàöèé íàä îáëàñòüþ ñåðäöà è êðóïíûõ ñîñóäîâ îòñóòñòâóþò.
Ïàëüïàöèÿ: Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå íà 1 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè, ëîêàëèçîâàííûé, ñðåäíåé ñèëû è âûñîòû, íåðåçèñòåíòíûé, ïîëîæèòåëüíûé. Ïàòîëîãè÷åñêèå ïóëüñàöèè (ñåðäå÷íûé òîë÷îê, ïóëüñàöèè àîðòû, ëåãî÷íîé àðòåðèè, ýïèãàñòðàëüíàÿ), ñèñòîëè÷åñêîå è äèàñòîëè÷åñêîå äðîæàíèå îòñóòñòâóþò.
Ïåðêóññèÿ: Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè: ïðàâà – íà 1 ñì êíàðóæè îò ïðàâîãî êðàÿ ãðóäèíû â 4 ìåæðåáåðüå, âåðõíÿÿ – íà óðîâíå 3 ðåáðà, ëåâàÿ – íà 1 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè â 5 ìåæðåáåðüå. Ãðàíèöû ñîñóäèñòîãî ïó÷êà íå âûõîäÿò çà êðàÿ ãðóäèíû, åãî øèðèíà – 5 ñì.
Àóñêóëüòàöèÿ: Òîíû ñåðäöà ïðèãëóøåíû, ðèòìè÷íûå, ÷àñòîòà ñåðäå÷íûõ ñîêðàùåíèé 68 óäàðîâ â ìèíóòó. I òîí íà âåðõóøêå ïðèãëóøåí, íèçêèé, ïðîäîëæèòåëüíûé. Ñîîòíîøåíèå ïåðâîãî è âòîðîãî òîíîâ íà âåðõóøêå íå èçìåíåíî. ÀêöåíòàII òîíà íàä àîðòîé, ðàñùåïëåíèÿ è ðàçäâîåíèÿ IIòîíà íåò. Äîïîëíèòåëüíûõ òîíîâ íå âûÿâëåíî.
Èññëåäîâàíèå ïåðèôåðè÷åñêèõ ñîñóäîâ: Ïðè îñìîòðå âèñî÷íûå àðòåðèè íå âûñòóïàþò íàä ïîâåðõíîñòüþ êîæè, âèçóàëüíî ïóëüñàöèÿ âèñî÷íûõ àðòåðèé íå îïðåäåëÿåòñÿ. Ïàëüïàòîðíî ïóëüñàöèÿ âèñî÷íûõ àðòåðèé óìåðåííî âûðàæåíà, îäèíàêîâàÿ ñ îáåèõ ñòîðîí, ñîñóäèñòàÿ ñòåíêà ãëàäêàÿ, ýëàñòè÷íàÿ, áåçáîëåçíåííàÿ.
Ïðè îñìîòðå ñîííûå àðòåðèè íå âûñòóïàþò íàä ïîâåðõíîñòüþ êîæè, âèçóàëüíî ïóëüñàöèÿ ñîííûõ àðòåðèé íå îïðåäåëÿåòñÿ. Ïàëüïàòîðíî ïóëüñàöèÿ ñîííûõ àðòåðèé óìåðåííî âûðàæåíà, ñîñóäèñòàÿ ñòåíêà ãëàäêàÿ, áåçáîëåçíåííàÿ.
Ïóëüñ îäèíàêîâûé íà îáåèõ ëó÷åâûõ àðòåðèÿõ, ðèòìè÷íûé ÷àñòîòà – 78 óäàðîâ â ìèíóòó, íàïîëíåíèå è íàïðÿæåíèå óäîâëåòâîðèòåëüíûå, âåëè÷èíà è ôîðìà íå èçìåíåíà, ñîñóäèñòàÿ ñòåíêà ãëàäêàÿ è ýëàñòè÷íàÿ.
Ïðè îñìîòðå âåí íèæíèõ êîíå÷íîñòåé êîæà íàä íèìè íå èçìåíåíà, âåíû íå âûñòóïàþò íàä ïîâåðõíîñòüþ êîæè. Ïàëüïàòîðíî ñòåíêà âåí ãëàäêàÿ, ýëàñòè÷íàÿ, áåçáîëåçíåííàÿ. Ïðè îñìîòðå àðòåðèè òûëà ñòîïû íå âûñòóïàþò íàä ïîâåðõíîñòüþ êîæè, âèçóàëüíî ïóëüñàöèÿ àðòåðèé òûëà ñòîïû íå îïðåäåëÿåòñÿ. Ïàëüïàòîðíî ïóëüñàöèÿ àðòåðèé òûëà ñòîïû óìåðåííî âûðàæåíà, îäèíàêîâàÿ ñ îáåèõ ñòîðîí, ñîñóäèñòàÿ ñòåíêà ãëàäêàÿ, ýëàñòè÷íàÿ, áåçáîëåçíåííàÿ.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
Îñìîòð: ßçûê ðàñïîëîæåí ïî ñðåäèííîé ëèíèè, íå óâåëè÷åí, ðîçîâîãî öâåòà, âëàæíûé, ñîñî÷êè óìåðåííî âûðàæåíû, íàëåò íà ÿçûêå îòñóòñòâóåò. Çóáû ñîõðàíåíû. Äåñíû, ìÿãêîå è òâåðäîå íåáî ðîçîâîãî öâåòà, âëàæíûå, íàëåòà, ãåìîððàãèé, èçúÿçâëåíèé íåò. Ïðè îñìîòðå æèâîò íå óâåëè÷åí, îâàëüíîé ôîðìû, ñèììåòðè÷íûé, íå ó÷àñòâóåò â àêòå äûõàíèÿ, âîëí ïåðèñòàëüòèêè è àíòèïåðèñòàëüòèêè íåò. Ïóïî÷íîå êîëüöî íå ðàñøèðåíî, ïóïîê óìåðåííî âòÿíóò. Ãðûæåâûå âûïÿ÷èâàíèÿ îòñóòñòâóþò,ñòðèé, âûñûïàíèé, ó÷àñòêîâ ãèïåð- è äåïèãìåíòàöèè íà êîæå áðþøíîé ñòåíêè íåò, âåíîçíàÿ ñåòü íå ðàñøèðåíà. Ïîñëåîïåðàöèîííûé ðóáåö â ïóïî÷íîé è ëîáêîâîé îáëàñòÿõ, ðàçìåðîì 10õ0,5 ñì., ðîçîâîãî öâåòà, íå ñïàÿí ñ îêðóæàþùèìè òêàíÿìè, óìåðåííî áîëåçíåííûé.
Ïåðêóññèÿ: Ïðè ïåðêóññèè æèâîòà îïðåäåëÿåòñÿ óìåðåííûé òèìïàíèò, îäèíàêîâûé íà ñèììåòðè÷íûõ ó÷àñòêàõ áðþøíîé ïîëîñòè.
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ æèâîòà: Ïðè ïîâåðõíîñòíîé ïàëüïàöèè ïåðåäíÿÿ áðþøíàÿ ñòåíêà ìÿãêàÿ, áåçáîëåçíåííàÿ. Çíà÷èòåëüíîãî óâåëè÷åíèÿ îðãàíîâ áðþøíîé ïîëîñòè íå âûÿâëåíî. Îïóõîëåâèäíûõ îáðàçîâàíèé â áðþøíîé ñòåíêå, ãðûæåâûõ âûïÿ÷èâàíèé íåò. Ïóïî÷íîå êîëüöî íå ðàñøèðåíî. Ðàñõîæäåíèÿ ïðÿìûõ ìûøö æèâîòà îòñóòñòâóåò. Áåëàÿ ëèíèÿ æèâîòà, ïàõîâûé êàíàë ñ äâóõ ñòîðîí, áåäðåííûå êîëüöà áåç èçìåíåíèé. Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû (ñèìïòîì Ùåòêèíà-Áëþìáåðãà è ñèìïòîì Âîñêðåñåíñêîãî) îòðèöàòåëüíûå.
Ãëóáîêàÿ ïàëüïàöèÿ æèâîòà: Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â òèïè÷íîì ìåñòå, â âèäå öèëèíäðà, äèàìåòðîì 3 ñì, ïëîòíî-ýëàñòè÷íîé êîíñèñòåíöèè, ñ ãëàäêîé ïîâåðõíîñòüþ, áåçáîëåçíåííàÿ, óìåðåííî ïîäâèæíàÿ, íå óð÷èò.
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â òèïè÷íîì ìåñòå, â âèäå öèëèíäðà äèàìåòðîì 3 ñì, ìÿãêîýëàñòè÷íîé êîíñèñòåíöèè, ñ ãëàäêîé ïîâåðõíîñòüþ, áåçáîëåçíåííàÿ, óìåðåííî ïîäâèæíàÿ, óð÷èò.
Ïîïåðå÷íî-îáîäî÷íàÿ êèøêà ïàëüïèðóåòñÿ â îáëàñòè ïå÷åíî÷íîãî è ñåëåçåíî÷íîãî óãëîâ, â âèäå ìÿãêîãî öèëèíäðà, äèàìåòðîì 4 ñì, ñ ãëàäêîé ïîâåðõíîñòüþ, áåçáîëåçíåííàÿ, ëåãêî ñìåùàåòñÿ, óð÷èò.
Áîëüøàÿ êðèâèçíà æåëóäêà ïàëüïèðóåòñÿ â òèïè÷íîì ìåñòå â âèäå ðîâíîé, áåçáîëåçíåííîé ñêëàäêè òîëùèíîé 1,5 ñì ñ ãëàäêîé ïîâåðõíîñòüþ. Øóì ïëåñêà îòñóòñòâóåò.
Ïðèâðàòíèê íå ïàëüïèðóåòñÿ.
Àóñêóëüòàöèÿ: Íàä âñåé ïîâåðõíîñòüþ æèâîòà âûñëóøèâàåòñÿ øóì êèøå÷íîé ïåðèñòàëüòèêè. Øóì òðåíèÿ áðþøèíû íàä ïå÷åíüþ è ñåëåçåíêîé, ñîñóäèñòûå øóìû íå âûñëóøèâàþòñÿ.
Ïå÷åíü è æåë÷íûé ïóçûðü: Íèæíèé êðàé ïå÷åíè ïî ñðåäíåêëþ÷è÷íîé ëèíèè ïàëüïèðóåòñÿ ó êðàÿ ðåáåðíîé äóãè, êðàé ðîâíûé, ìÿãêèé, çàêðóãëåí, áåçáîëåçíåííûé, ëåãêî ïîäâîðà÷èâàåòñÿ.
Âåðõíÿÿ ãðàíèöà ïå÷åíè íàõîäèòñÿ íà óðîâíå 5 ðåáðà, íèæíÿÿ ãðàíèöà ïî ñðåäíåêëþ÷è÷íîé ëèíèè – íà óðîâíå ðåáåðíîé äóãè, ïî ïåðåäíåé ñðåäèííîé ëèíèè – íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ëèíèè îò ïóïêà äî îñíîâàíèÿ ìå÷åâèäíîãî îòðîñòêà, ïî ëåâîé ðåáåðíîé äóãå – íà 2 ñì êíóòðè îò ïàðàñòåðíàëüíîé ëèíèè. Ðàçìåðû ïå÷åíè ïî Êóðëîâó 14-11-9 ñì.
Äíî æåë÷íîãî ïóçûðÿ íå ïàëüïèðóåòñÿ. Ñèìïòîìû Êóðâóàçüå, Îðòíåðà, Êåðà, Ìåðôè, Ìþññè-Ãåîðãèåâñêîãî îòðèöàòåëüíûå.
Ñåëåçåíêà: Ñåëåçåíêà íå ïàëüïèðóåòñÿ.
Ðàçìåðû ñåëåçåíêè: ïîïåðå÷íèê – 4 ñì, äëèííèê – 6 ñì.
Ïîäæåëóäî÷íàÿ æåëåçà: Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ. Òî÷êè äå Æàðäåíà, Ìåéî-ÐîáñîíàIè IIáåçáîëåçíåííûå.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
Îñìîòð: Ïðè îñìîòðå ïîÿñíè÷íîé îáëàñòè ãèïåðåìèè êîæè, ïðèïóõëîñòè, ñãëàæèâàíèÿ êîíòóðîâ íå îáíàðóæåíî. Ïðè îñìîòðå íàäëîáêîâîé îáëàñòè îðãàíè÷åñêîãî âûáóõàíèÿ íå âûÿâëåíî.
Ïåðêóññèÿ: Ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Ïàëüïàöèÿ: Ïî÷êè è äíî ìî÷åâîãî ïóçûðÿ íå ïàëüïèðóþòñÿ.
Ýíäîêðèííàÿ ñèñòåìà
Ùèòîâèäíàÿ æåëåçà: Âèäèìîãî óâåëè÷åíèÿ ùèòîâèäíîé æåëåçû íåò. Êîæà íàä ùèòîâèäíîé æåëåçîé íå èçìåíåíà. Ïåðåøååê è äîëè íå ïàëüïèðóþòñÿ.
ËÎÊÀËÜÍÛÉ ÑÒÀÒÓÑ (Status localis)
Ïàëüïèðóåòñÿ áîëåçíåííàÿ, òóãîýëàñòè÷íàÿ ïðîñòàòà 5ñì.
5. ÄÀÍÍÛÅ ËÀÁÎÐÀÒÎÐÍÛÕ È ÈÍÑÒÐÓÌÅÍÒÀËÜÍÛÕ ÌÅÒÎÄÎÂ ÈÑÑËÅÄÎÂÀÍÈß
Îáùèé àíàëèç êðîâè îò 28.11.2015.
Èññëåäóåìûé ïàðàìåòð | Ïîêàçàòåëü ïàöèåíòà | Åäèíèöà èçìåðåíèÿ | Íîðìà ëàáîðàòîðíîãî ïîêàçàòåëÿ |
Ýðèòðîöèòû Ëåéêîöèòû Ïàëî÷êîÿäåðíûå Ñåãìåíòîÿäåðíûå Ýîçèíîôèëû Áàçîôèëû Ëèìôîöèòû Ìîíîöèòû Òðîìáîöèòû Ãåìîãëîáèí ÑÎÝ | 4,9 8,4 – 70 1 – 27 2 397 134 14 | 1012/ë 109/ë % % % % % % 109/ë ã/ë ìì/÷ | 3,8-5,3 4,0-9,0 1-6 45-72 0-5 0-1 18-40 2-9 180-400 115-145 2-15 |
Çàêëþ÷åíèå: Îáùèé àíàëèç êðîâè áåç èçìåíåíèé.
Àíàëèç íà ñîäåðæàíèå ãëþêîçû â êàïèëëÿðíîé êðîâè îò 28.11.2015
Èññëåäóåìûé ïàðàìåòð | Ïîêàçàòåëü ïàöèåíòà | Åäèíèöà èçìåðåíèÿ | Íîðìà ëàáîðàòîðíîãî ïîêàçàòåëÿ |
Ãëþêîçà | 6,6 | ììîëü/ë | 3,8-6,1 |
Çàêëþ÷åíèå: Ñîäåðæàíèå ãëþêîçû â êàïèëëÿðíîé êðîâè ïðåâûøàåò íîðìó.
Ìèêðîðåàêöèÿ íà ñèôèëèñ îò 28.11.2015 |
Ðåçóëüòàò: îòðèöàòåëüíûé. |
Èíñòðóìåíòàëüíûå èññëåäîâàíèÿ
Ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè îò 30.11.2015
Çàêëþ÷åíèå: Ìàëûå ïîñòòóáåðêóëåçíûå èçìåíåíèÿ â âèäå ïåòðèôèöèðîâàííûõ î÷àãîâ â ïðàâîì ëåãêîì è ïíåâìîôèáðîçà.Ýìôèçåìà ëåãêèõ. Ïðèçíàêè õðîíè÷åñêîãî áðîíõèòà,ïîñòâîñïàëèòåëüíîãî ôèáðîçà â íèæíåé äîëå ïðàâîãî ëåãêîãî.Èçìåíåíèÿ â ñåðäöå è êðóïíûõ ñîñóäàõ õàðàêòåðíû äëÿ àðòåðèàëüíîé ãèïåðòåíçèè. Ïëåâðîñïàå÷íûå èçìåíåíèÿ.
Óëüòðàçâóêîâîå èññëåäîâàíèå îðãàíîâ áðþøíîé ïîëîñòè(ïå÷åíü, æåë÷íûé ïóçûðü, ïîäæåëóäî÷íàÿ æåëåçà, ñåëåçåíêà, ïî÷êè) îò 30.11.2015.
Çàêëþ÷åíèå: Ìåòåîðèçì. ÓÇ ïðèçíàêè õðîíè÷åñêîãî õîëåöèñòèòà, çàñòîéíûõ ÿâëåíèé â æåë÷íîì ïóçûðå, óïëîòíåíèå ÷àøå÷íî-ëîõàíî÷íîé ñèñòåìû ïî÷åê.
õðîíè÷åñêèé ïðîñòàòèò ëå÷åíèå
6. ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ
Îñíîâíîå çàáîëåâàíèå: ÄÃÏÆ 2ñò., õðîíè÷åñêèé ïðîñòàòèò îáîñòðåíèå
Îñëîæíåíèÿ îñíîâíîãî: îñòðàÿ çàäåðæêà ìî÷åèñïóñêàíèÿ
Ñîïóòñòâóþùèé: Àðòåðèàëüíàÿ ãèïåðòåíçèÿ 3 ñòàäèÿ, ðèñê 4.ÈÁÑ, ñòåíîêàðäèÿ ÔÊ 3. ÕÑÍ 2À ÔÊ3.
ÎÁÎÑÍÎÂÀÍÈÅ ÎÑÍÎÂÍÎÃÎ ÇÀÁÎËÅÂÀÍÈß
Äèàãíîç: õðîíè÷åñêèé ïðîñòàòèò îáîñòðåíèå. Ýòîìó ñâèäåòåëüñòâóþò æàëîáû, ïðåäúÿâëÿåìûå áîëüíûì, à èìåííî: æàëîáû íà áîëè âíèçó æèâîòà, ïîçûâû ïîìî÷èòñÿ, îòñóòñòâèå ñàìîñòîÿòåëüíîãî ìî÷åèñïóñêàíèå. Ïðè ýòîì èç àíàìíåçà çàáîëåâàíèÿ âûÿñíåíî, ÷òî ó áîëüíîãî ïåðèîäè÷åñêè âîçíèêàëè îáîñòðåíèÿ õðîíè÷åñêîãî ïðîñòàòèòà è îí íàáëþäàëñÿ ïî ýòîìó çàáîëåâàíèþ ó âðà÷à-óðîëîãà â òå÷åíèè 3 ëåò.  ðåçóëüòàòå ïàëüöåâîãî ðåêòàëüíîãî èññëåäîâàíèÿ áûëà âûÿâëåíà òóãîýëàñòè÷íîñòü è áîëåçíåííîñòü ïðîñòàòû.
Ñóììèðóÿ æàëîáû ïàöèåíòà, õàðàêòåð íà÷àëà çàáîëåâàíèÿ, äàííûå àíàìíåçà, ôèçèêàëüíûõ, ìîæíî ïðåäïîëîæèòü íàëè÷èå ó ïàöèåíòà õðîíè÷åñêîãî ïðîñòàòèòà â ñòàäèþ îáîñòðåíèÿ.
7.ËÅ×ÅÍÈÅ È ÅÃÎ ÎÁÎÑÍÎÂÀÍÈÅ
1. Àíòèáàêòåðèàëüíàÿ òåðàïèÿ: Ceftriaxoni 1ãð., â/ì, 2 ðàçà â äåíü,10 äíåé
2. ÍÏÂÑ: Dolac 1ìë., 30 ìã/ìë, â/ì, 3 ðàçà â äåíü, 4 äíÿ
3. Ñïàçìîëèòèê: Papaverini hydrochloridi 2% 2 ìë 3 ðàçà â äåíü â òå÷åíèå 5 äíåé.
ÄÍÅÂÍÈÊÈ ÍÀÁËÞÄÅÍÈß
29.11.2015 07:52
Æàëîáû: íà ææåíèå âíèçó æèâîòà è â óðåòðå, çàòðóäíåííîå ìî÷åèñïóñêàíèå
Îáúåêòèâíî: Ñîñòîÿíèå áîëüíîãî çà âðåìÿ íàáëþäåíèÿ îòíîñèòåëüíî óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Òåìïåðàòóðà òåëà 36,7.  ëåãêèõ äûõàíèå æåñòêîå, õðèïû îòñóòñòâóþò. Ïîêàçàòåëè ãåìîäèíàìèêè ñòàáèëüíûå. ÀÄ 130/80 ìì.ðò.ñò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 70 â ìèí. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, íåìíîãî áîëåçíåííûé íàä ëîíîì. Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû îòðèöàòåëüíûå. Íàïðÿæåíèå áðþøíîé ñòåíêè íåò. Ñèìïòîì ïîêîëà÷èâàíèÿ ïîÿñíè÷íîé îáëàñòè îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Ìî÷åèñïóñêàíèå çàòðóäíåííî, áîëåçíåííîå, ñ ðåçüþ. Ìî÷à ñâåòëàÿ, äèóðåç äîñòàòî÷íûé. Ïîëó÷àåò ïðîòèâîâîñïàëèòåëüíóþ òåðàïèþ.
30.11.2015 10:00
Æàëîáû: íà óìåðåííî çàòðóäíåííîå ìî÷åèñïóñêàíèå ñ áîëüþ è ðåçüþ
Îáúåêòèâíî: Ñîñòîÿíèå áîëüíîãî çà âðåìÿ íàáëþäåíèÿ îòíîñèòåëüíî óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Òåìïåðàòóðà òåëà 36,7.  ëåãêèõ äûõàíèå æåñòêîå, õðèïû îòñóòñòâóþò. Ïîêàçàòåëè ãåìîäèíàìèêè ñòàáèëüíûå. ÀÄ 130/80 ìì.ðò.ñò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 70 â ìèí. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, íåìíîãî áîëåçíåííûé íàä ëîíîì. Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû îòðèöàòåëüíûå. Íàïðÿæåíèå áðþøíîé ñòåíêè íåò. Ñèìïòîì ïîêîëà÷èâàíèÿ ïîÿñíè÷íîé îáëàñòè îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Ìî÷åèñïóñêàíèå çàòðóäíåííî, áîëåçíåííîå, ñ ðåçüþ. Ìî÷à ñâåòëàÿ, äèóðåç äîñòàòî÷íûé. Ïîëó÷àåò ïðîòèâîâîñïàëèòåëüíóþ òåðàïèþ.
8.ÐÅÊÎÌÅÍÄÀÖÈÈ ÏÎ ÄÀËÜÍÅÉØÅÌÓ ËÅ×ÅÍÈÞ ÍÀ ÀÌÁÓËÀÒÎÐÍÎÌ ÝÒÀÏÅ
1. Èñêëþ÷èòü èç ðàöèîíà: êîï÷åíîñòè, ñîëåíüÿ, êðåïêèé ÷àé, êîôå, ãàçèðîâêè è ò.ï.
2. Ôèçè÷åñêèå íàãðóçêè: ïåøèå ïðîãóëêè, îñóùåñòâëÿòü òðåíèðîâêó ÿãîäèö è ïðîìåæíîñòè.
3. Íàáëþäåíèå ó âðà÷à-óðîëîãà ðàç â ìåñÿö.
4. Ïîñòîÿííûé êîíòðîëü ÀÄ è ïóëüñà
5. Êîíñóëüòàöèÿ ó âðà÷à-êàðäèîëîãà.
Ðàçìåùåíî íà Allbest.ru
Источник
Острый простатит – это инфекционно-воспалительное поражение предстательной железы, сопровождающееся отеком и образованием гнойных очагов в тканях простаты. Проявления зависят от стадии патологии (катаральной, фолликулярной, паренхиматозной, абсцедирующей) и могут включать дизурические расстройства, боли в промежности, лихорадку, интоксикацию. Диагностика основывается на данных пальпации простаты, УЗИ и допплерометрии предстательной железы, исследования отделяемого уретры и секрета простаты. Лечение предусматривает назначение антимикробной терапии, НПВС, спазмолитиков, анальгетиков, иммуномодуляторов, физиотерапии.
Общие сведения
Острый и хронический простатит являются наиболее распространенными и социально значимыми мужскими заболеваниями. В клинической андрологии простатит диагностируется у 30-58% мужчин, находящихся в репродуктивном и трудоспособном возрасте (30-50 лет). Течение острого простатита сопровождается расстройствами сексуальной функции и фертильности, нарушениями психоэмоционального состояния и социальной дезадаптацией.

Острый простатит
Причины
Возбудителями острого простатита преимущественно выступают неспецифические инфекционные агенты, проникающие в ткани простаты – грамотрицательные (кишечная палочка, клебсиелла, протей) или грамположительные (стафилококки, энтерококки, стрептококки). Нередко заболевание провоцируется возбудителями урогенитальных инфекций – хламидиоза, трихомониаза, уреаплазмоза, гонореи, микоплазмоза, кандидоза и др.
Наиболее часто проникновение микробных агентов в ткани простаты происходит трансканаликулярным путем – через выводные протоки железы, открывающиеся в стенке задней уретры. Поэтому уретрит любого генеза очень часто осложняется острым простатитом. Внедрение возбудителей в железу существенно облегчается при повышенном внутриуретральном давлении (стриктурах, камнях мочеиспускательного канала), проведении эндоуретральных манипуляций (бужировании уретры, катетеризации мочевого пузыря, уретроскопии, цистоскопии и т. д.).
Кроме того, патология может являться следствием гематогенного проникновения инфекции, чему способствуют условия кровоснабжения простаты с широко развитой системой артериальных и венозных анастомозов. При гематогенном заносе микробы могут попадать в ткани простаты из отдаленных гнойных очагов при тонзиллите, синусите, кариесе, холецистите, бронхите, пиодермии и др. Возможно лимфогенное инфицирование предстательной железы из кишечника при анальных трещинах, проктитах, колитах.
К неинфекционным факторам, способствующим развитию острого простатита, относят стойкие конгестивные (застойные) явления в венах таза и нарушение дренирования ацинусов простаты. Конгестия может вызываться дизритмией половой жизни и половыми нарушениями – практикой прерванного полового акта, отсутствием или нерегулярностью половой жизни, чрезмерной половой активностью и др. Патологическое депонирование крови в венозном русле малого таза может отмечаться при малоподвижном образе жизни, частых запорах, переохлаждении, хронической (в основном алкогольной) интоксикации, варикозе вен таза.
Классификация
В развитии острого простатита выделяют 3 формы, которые одновременно являются его стадиями – катаральную, фолликулярную, паренхиматозную, абсцедирующую. Заболевание начинается с катарального воспаления – изменений слизистого и подслизистого слоя выводных протоков отдельных долек железы. В дальнейшем отек стенок протоков способствует застою слизисто-гнойного секрета в фолликулах простаты и прогрессированию воспаления, в связи с чем может развиваться очаговое нагноение долек – острый фолликулярный простатит.
При множественном поражении долек и диффузном вовлечении паренхиматозной и интерстициальной ткани простаты в гнойно-воспалительный процесс, патология переходит в свою следующую стадию – паренхиматозную. В случае слияния мелких гнойников в крупный очаг формируется абсцесс предстательной железы, который может вскрываться в уретру, промежность, прямую кишку или мочевой пузырь.
Симптомы острого простатита
Катаральная стадия
Клинические проявления соответствуют стадиям процесса. Общими симптомами служат боль, нарушения мочеиспускания и интоксикация. В острой катаральной стадии ощущается тяжесть и боль в промежности. Дизурические расстройства характеризуется болезненным учащением мочеиспускания, особенно по ночам. Температура тела сохраняется в пределах нормы, может быть слегка повышенной; интоксикация отсутствует.
При пальпаторном осмотре простата не изменена или слегка увеличена, несколько болезненна. Исследование секрета простаты обнаруживает увеличение лейкоцитов, скопление слизисто-гнойных нитей. В моче при опорожнении выводных протоков ацинусов появляются лейкоциты. Массаж простаты, как правило, невозможен ввиду болезненности. Лечение, начатое в катаральной стадии острого простатита, приводит к выздоровлению через 7-10 дней.
Фолликулярная стадия
Фолликулярная форма протекает более ярко, сопровождаясь тупыми ноющими болями в промежности, иррадиирующими в половой член, задний проход или крестец. На этом фоне мочеиспускание болезненно и затруднено, вплоть до развития острой задержки мочи. Акт дефекации также затруднен из-за выраженных болей. Ввиду повышения температуры тела до 38°С нарушается общее состояние. Пальпаторно per rectum определяется увеличенная, плотная, напряженная, асимметричная простата, резко болезненная в отдельных участках при пальцевом исследовании.
Моча, собранная после пальпации железы, в большом количестве содержит лейкоциты и гнойные нити, образующие мутный осадок. Проведение массажа для получения секрета простаты в фолликулярной стадии заболевания противопоказано. При энергичном лечении острый фолликулярный простатит может благоприятно разрешиться; в противном случае он переходит в следующую, паренхиматозную стадию.
Паренхиматозная стадия
Клиника острого паренхиматозного простатита развивается бурно. Характерна выраженная гипертермия (до 39-39,5°С и выше) с ознобами, общей слабостью, угнетением аппетита, жаждой. Вначале мочеиспускание резко учащено и затруднено, затем может прекратиться совсем. Попытки опорожнения мочевого пузыря или кишечника сопровождаются интенсивными болями. Развиваются мучительные тенезмы, запоры, метеоризм. Боль распространяется на прямую кишку, носит пульсирующий характер, заставляет пациента принимать вынужденное положение – лежа с поджатыми ногами. При развитии реактивного воспаления прямой кишки из заднего прохода выделяется слизь.
Пальпаторно определяется диффузно увеличенная, с нечеткими контурами железа, крайне болезненная при малейшем прикосновении. Массаж предстательной железы в паренхиматозной стадии противопоказан категорически. Иногда из-за резкого отека параректальной клетчатки и болезненности ректальное обследование провести не удается. В моче – резко выраженная лейкоцитурия, пиурия. Исходом острого паренхиматозного простатита может служить разрешение заболевания, формирование абсцесса простаты или хронический простатит.
Диагностика
Распознавание и определение стадии острого простатита проводится врачом-урологом и основывается на комплексном физикальном, лабораторном и инструментальном обследовании. Исследование простаты через прямую кишку позволяет определить размеры, консистенцию, гомогенность, симметричность железы; болевую реакцию, очаги деструкции, признаки гнойного расплавления тканей. Пальпация железы выполняется очень осторожно без грубого нажима и массирующих движений. В полученном секрете простаты обнаруживается увеличение числа лейкоцитов и амилоидных телец, снижение количества лецитиновых зерен.
Отмечается повышенная лейкоцитурия в третьей порции мочи и в моче, собранной после пальпации простаты. Для выделения возбудителя необходимо проведение бакпосева мочи и отделяемого уретры с антибиотикограммой, ПЦР-исследований соскоба, посева крови на гемокультуру. Характер и тяжесть дизурических расстройств оценивается с помощью урофлоуметрии.
УЗИ предстательной железы при умеренном болевом синдроме может выполняться трансректально; в случае выражено болевой реакции – трансабдоминально. Эхоскопически оценивается форма, величина железы, наличие очаговых или диффузных изменений, устанавливается стадия болезни. Использование допплерометрии позволяет детально и дифференцированно оценить васкуляризацию простаты. При планировании хирургической тактики в отношении деструктивных форм патологии целесообразно проведение КТ или МРТ малого таза.
Лечение острого простатита
Ведущая роль принадлежит этиотропной терапии. Необходимо как можно более раннее назначение антимикробных (антибактериальных, противовирусных, антитрихомонадных, антимикотических) препаратов для подавления размножения микроорганизмов в железе и тканях уретры. С целью уменьшения спазмов и болезненности мочеиспускания назначают анальгетики, спазмолитики, ректальные свечи с анестезином или белладонной, тепловые микроклизмы. В комплексной терапии патологии используются НПВП, энзимы, иммуномодуляторы, витамины, инфузии растворов.
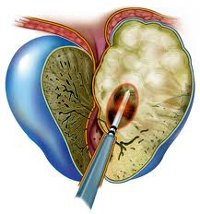
Физиотерапия проводится после стихания острой симптоматики. С целью противовоспалительного, противоотечного, болеутоляющего действия, улучшения микроциркуляции и местного иммунитета применяются ректальный электрофорез, УВЧ-терапия, СВЧ-терапия, массаж простаты. Показано соблюдение постельного режима, щадящей диеты, полового покоя. При задержке мочи избегают проведения катетеризации мочевого пузыря, отдавая предпочтение троакарной цистостомии. При абсцедировании предстательной железы возникает необходимость хирургического пособия – вскрытия и дренирования полости абсцесса.
Об излеченности острого простатита судят по восстановлению структуры тканей желез и ее функций, нормализации состава сока простаты, элиминации возбудителей, вызвавших воспаление, из биологических жидкостей.
Прогноз и профилактика
Как правило, своевременная и обоснованная этиотропная терапия приводит к купированию признаков болезни. Абсцедирование простаты или хронизация воспаления случается в запущенных случаях. Профилактика должна включать санацию инфекционных очагов в организме, проведение эндовезикальных и эндоуретральных манипуляциях в соответствии с нормами асептики, своевременное лечение ЗППП и уретрита, нормализацию половой жизни и физической активности.
Источник
