Густая молочница с зудом
Каждая женщина знает, что творожистые выделения и зуд влагалища — это тревожные симптомы, которые говорят, что в организме что-то не в порядке. Однако некоторые впадают в панику даже тогда, когда видят обычные выделения. На самом деле не всегда подобное явление говорит о болезни. Ведь выделения в норме нужны для того, чтобы очищать организм от отмерших клеток и попадающих внутрь бактерий.

Как отличить норму от патологии
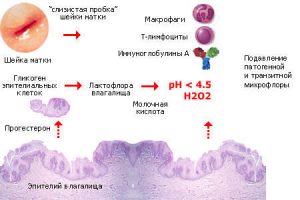
Для того чтобы понять, почему белые творожистые выделения у женщин вызывают тревогу, нужно разобраться в том, почему они вообще появляются. У здоровых девушек и женщин во влагалище должна быть слабокислая среда. Она благоприятна для размножения лактобактерий. Эти микроорганизмы выделяют в процессе жизнедеятельности молочную кислоту в относительно небольшом количестве.
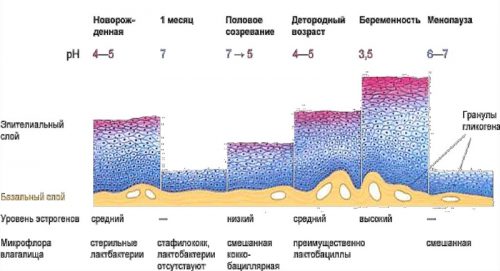
Она препятствует размножению болезнетворных бактерий. Эта кислота составляет основу самих выделений. В период климакса объем их снижается, в подростковом возрасте становится больше. А в 25–30 лет цикл стабилизируется, и количество выделений остается примерно одинаковым.
 Обычно они практически не видны, без зуда, без запаха и, как правило, без цвета, но иногда выделения могут приобретать белый, кремовый, бледно-желтый оттенок. Лечение в этом случае не нужно. Если дополнительные симптомы не появились, то это временное явление и вариант нормы.
Обычно они практически не видны, без зуда, без запаха и, как правило, без цвета, но иногда выделения могут приобретать белый, кремовый, бледно-желтый оттенок. Лечение в этом случае не нужно. Если дополнительные симптомы не появились, то это временное явление и вариант нормы.
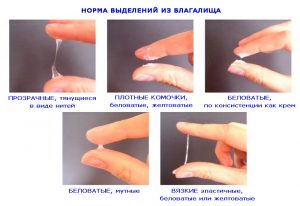
При этом консистенция у них обычно жидкая, даже водянистая. Если выделения густые, это уже повод обратиться к врачу. За исключением тех случаев, когда более вязкими и тягучими они становятся в середине цикла. Это обусловлено тем, что в этот период зрелая яйцеклетка выходит из яичника, что сопровождается повышением количества выделений, поскольку добавляются отделяемые из шейки матки клетки.
Их объем может увеличиваться и перед наступлением менструации, и при сильном возбуждении, то есть в процессе полового акта или сразу после него.

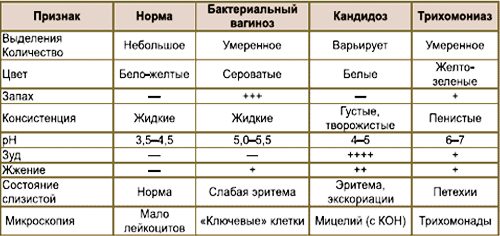
Если появились выделения зеленоватого цвета, оттенок остался тем же, а консистенция изменилась, если чувствуется кислый запах — все это признаки патологии. К тревожным симптомам относятся также боли в животе или в половых органах, наличие комочков в выделениях, зуд, жжение и другие неприятные ощущения во влагалище.
Появление запаха выделений
Белые творожистые выделения без запаха могут говорить о кандидозе влагалища. Но если они сопровождаются кислым запахом, боли при этом нет, но есть легкий зуд, врач практически всегда ставит этот диагноз, поскольку заболевание вызвано грибками семейства Кандида. В быту же творожистые выделения чаще называют молочницей.
Причины этого заболевания достаточно разнообразны. Это:
- Недостаточное соблюдение мер гигиены.
- Слишком частое спринцевание антисептическими средствами вроде раствора марганцовки, отвара ромашки или пищевой соды. Все эти средства меняют кислотно-щелочной баланс и уничтожают полезные лактобактерии, на месте которых начинают активно размножаться грибки и болезнетворные бактерии.
-
 Стрессы.
Стрессы. - Прием антибиотиков.
- Использование туалетной бумаги или средств интимной гигиены, содержащих в большом количестве красители и ароматизаторы.
- Неконтролируемое употребление гормональных контрацептивов.
- Гормональный дисбаланс.
Сами по себе грибки являются условно-патогенной флорой. Это означает, что они присутствуют и в организме здоровой женщины и при этом не вызывают заболеваний. Однако при их повышенной активности необходимо лечение, поскольку в этом случае они могут спровоцировать снижение естественного иммунитета, развитие воспалительных процессов и т. д.
Девушки считают, что молочница бывает только у тех, кто ведет активную половую жизнь. На самом деле этот фактор не влияет особо на активность грибков. А вот неправильное питание с обилием углеводов, нарушение эндокринной системы, постоянное ношение слишком тесного белья и обтягивающей одежды, которые провоцируют застойные явления в органах малого таза, — все эти причины играют свою роль.
 Молочница обычно сопровождается характерными симптомами. Выделения становятся густыми, их количество резко увеличивается, во время полового акта могут возникать неприятные ощущения. Кроме того, появляется сухость вагины, что может привести к микротрещинкам на слизистых оболочках и проникновению через них инфекции.
Молочница обычно сопровождается характерными симптомами. Выделения становятся густыми, их количество резко увеличивается, во время полового акта могут возникать неприятные ощущения. Кроме того, появляется сухость вагины, что может привести к микротрещинкам на слизистых оболочках и проникновению через них инфекции.
При наличии этих симптомов нужно обратиться к врачу. Гинеколог может назначить дополнительные исследования, в том числе и для того, чтобы проверить, к каким препаратам эти грибки проявляют устойчивость.
Лечение обычно требуется медикаментозное, с помощью свечей или мазей местного применения (самый популярный препарат — Клотримазол в суппозиториях, но есть и другие эффективные средства), реже назначают таблетки. На время применения этих средств врачи рекомендуют использовать антисептические растворы для спринцевания (например, Мирамистин или разведенный Цитеал). Продолжительность использования таких растворов не должна превышать 10 дней.

Лечение включает пересмотр рациона, исключение из него сладостей, выпечки, блюд и напитков, которые содержат дрожжи (например, кваса и сдобы). Кроме того, придется отказаться от синтетического белья.
Когда еще нужно обращаться к гинекологу?
Некоторые женщины считают, что зеленая молочница — это вариант нормы или, по крайней мере, не слишком серьезное отклонение. На самом деле это, во-первых, не молочница, а заболевание, вызванное не грибками, а другой болезнетворной микрофлорой. Например, это могут быть гонорея или хламидиоз. Во-вторых, нормальным такое явление точно назвать нельзя. Если появляются выделения коричневого или зеленого цвета, то нужно срочно обращаться к врачу.
Таким образом, к гинекологу на прием идут при следующих симптомах:
-
 Пенистые или творожистые выделения из влагалища.
Пенистые или творожистые выделения из влагалища. - Резкое увеличение количества выделений (более 1 ч. л. в сутки).
- Коричневые выделения из влагалища в середине месячного цикла.
- Изменения характера или цвета выделений (они стали желтые, серые, зеленые, коричневые). Особенно должно настораживать, если такие изменения произошли сразу после незащищенного полового акта (впрочем, все зависит от инкубационного периода инфекции, иногда она проявляется уже на следующий день, иногда это происходит только через неделю).
- Появление дополнительных симптомов, включая повышение температуры, дискомфорт во влагалище, даже если женщина просто сидит, закинув ногу на ногу, боли внизу живота.
Врач обязательно проводит полное обследование. При наличии воспалительного процесса врач не только сделает мазок на флору и бактериальный посев, но и проведет кольпоскопию, чтобы проверить, нет ли эрозии шейки матки. Это особенно актуально, если есть розовые творожистые выделения.
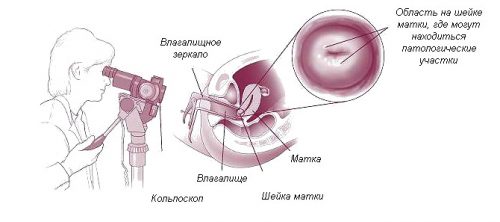
Кроме того, может быть проведено ультразвуковое исследование (иногда его даже делают трансвагинально, с помощью специального датчика). Это позволяет оценить состояние придатков и выявить воспалительные заболевания. Как правило, УЗИ назначают, если к другим симптомам добавляется нарушение менструального цикла. Без всех описанных выше процедур врач просто не сможет назначить правильное лечение.
Какие бывают выделения?
Хотя многие считают, что розоватые или зеленые, белые или желтые творожистые выделения исходят из влагалища, на самом деле это не так, они могут иметь разное происхождение. И для специалиста очень важно его определить, ведь только тогда он сможет назначить адекватное лечение. С этой точки зрения их можно разделить на следующие виды:
-
 Трубные выделения связаны с воспалительными процессами в маточных трубах и со скоплением жидкости в этом органе.
Трубные выделения связаны с воспалительными процессами в маточных трубах и со скоплением жидкости в этом органе. - Маточные выделения характерны для эндометрита, который бывает вызван различными болезнетворными бактериями.
- Влагалищные выделения бывают при молочнице, хламидиозе, генитальном герпесе и других заболеваниях. Как правило, причины состоят в проникновение бактериальной или вирусной инфекции.
К сожалению, даже банальная молочница редко приходит сама по себе. Она может быть связана с заболеваниями внутренних органов, но бывает и при ЗППП, то есть при заболеваниях, передающихся половым путем. Так, зеленые творожистые выделения говорят, что у женщины есть молочница, но при этом еще и бактериальное заболевание.
Консистенция выделений тоже говорит о многом. Например, такие выделения не имеют цвета. Но зато они обильные и пенящиеся — это симптом хламидиоза. Белые выделения с запахом рыбы говорят о гарднереллезе или бактериальном вагинозе. Зеленоватый оттенок выделений указывает на то, что в организме происходит гнойный процесс, поскольку выделяется сразу большое количество лейкоцитов, они и придают белям такую окраску.

Причем чем сильнее воспаление, тем интенсивнее оттенок. Ни в коем случае нельзя по цвету ставить себе диагноз. Это может сделать только профессионал после полноценного обследования.
Розоватые выделения: норма или патология?
Чаще всего розоватые выделения бывают день или два после окончания менструации. Они даже могут быть с запахом, который характерен для менструальных выделений из-за содержания в них крови. А вот в середине цикла в норме их быть не должно. Когда они имеют творожистую консистенцию, а их оттенок довольно бледный, это может быть разновидностью кандидоза.
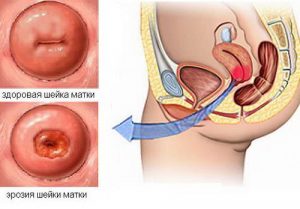 Иногда эрозии может и не быть, а розоватый оттенок говорит о том, что туда попала кровь из микротрещинок на стенках влагалища из-за его сухости (этому могут быть и гормональные причины) или чересчур активных занятиях любовью. В любом случае решением проблемы занимается врач. Например, при сухости влагалища назначается гормональная терапия.
Иногда эрозии может и не быть, а розоватый оттенок говорит о том, что туда попала кровь из микротрещинок на стенках влагалища из-за его сухости (этому могут быть и гормональные причины) или чересчур активных занятиях любовью. В любом случае решением проблемы занимается врач. Например, при сухости влагалища назначается гормональная терапия.
Но если розоватые выделения появляются после полового акта, то они могут говорить о наличии эрозии шейки матки. Если они розоватого оттенка и при этом есть коричневые вкрапления, это говорит об эндометриозе, при котором начинаются воспалительные процессы в слое ткани, покрывающей полость матки.
Особенно опасны розоватые выделения у будущих мам, т. е. любое гинекологическое заболевание потенциально может приносить вред будущему ребенку. Но они могут свидетельствовать о внематочной, замершей беременности или угрозе выкидыша. При их появлении нужно немедленно отправляться к врачу, поскольку если не уделить этому внимания, возможен даже летальный исход.
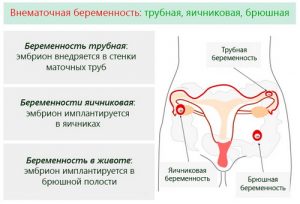 Розовые мажущие выделения у будущих мам, которые со временем усиливаются и сопровождаются болью внизу живота, обычно возникают при угрозе прерывания или внематочной беременности. Необходимо немедленно вызвать скорую помощь.
Розовые мажущие выделения у будущих мам, которые со временем усиливаются и сопровождаются болью внизу живота, обычно возникают при угрозе прерывания или внематочной беременности. Необходимо немедленно вызвать скорую помощь.
Иногда розовые выделения являются признаком наличия вируса папилломы человека в организме. Хотя большинство его разновидностей относительно безобидны, есть и такие штаммы, которые могут перерождаться в онкологические заболевания, так что очень важно вовремя сдать анализы, чтобы приступить к лечению. Это касается и доброкачественных новообразований вроде миомы и фибромиомы, которые сопровождаются розоватыми выделениями и подлежат обычно хирургическому лечению (консервативное возможно разве что на ранних стадиях).
Зуд во влагалище: причины
Существуют и другие заболевания, симптомом которых является зуд во влагалище. Например, это генитальный герпес. Его часто путают с молочницей, тем более что он также сопровождается белыми выделениями. Однако причины у них разные.
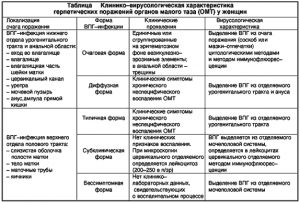 Генитальный герпес — это вирусное заболевание, инкубационный период которого составляет 3–9 дней. Зуд во влагалище как раз появляется на раннем этапе. Одновременно могут проявляться такие симптомы, как головная боль, повышение температуры, боль в мышцах, тошнота, общее недомогание. Как только на промежности появляются пузырьки, то все симптомы обычно исчезают, кроме зуда и жжения на пораженном участке. Кроме того, могут появляться белые выделения и увеличиваться лимфоузлы.
Генитальный герпес — это вирусное заболевание, инкубационный период которого составляет 3–9 дней. Зуд во влагалище как раз появляется на раннем этапе. Одновременно могут проявляться такие симптомы, как головная боль, повышение температуры, боль в мышцах, тошнота, общее недомогание. Как только на промежности появляются пузырьки, то все симптомы обычно исчезают, кроме зуда и жжения на пораженном участке. Кроме того, могут появляться белые выделения и увеличиваться лимфоузлы.
Чем отличаются обильные белые выделения от молочницы в данном случае, так это тем, что против них бессильны антибиотики, поскольку они вызваны вирусом. Но, конечно, лучше самостоятельно такие препараты не применять, а сразу при первых симптомах обращаться к врачу. Ведь генитальный герпес может приводить к привычному невынашиванию беременности и бесплодию.
Причины зуда во влагалище могут заключаться и в таком заболевании, как гарднереллез. Для него тоже характерны обильные выделения однородной консистенции. Они отличаются характерным желтым или сероватым оттенком. Кроме того, обладают выраженным неприятным запахом, вызывающим ассоциации с тухлой рыбой.
Чаще всего эти выделения сопровождаются жжением во влагалище. Причем особенно сильное ощущение возникает во время полового акта или после мочеиспускания. Гарднереллез опасен своими осложнениями. Это кольпит и вагинит. В таких случаях их довольно долго и сложно лечить, так что чем раньше женщина обратится к гинекологу, тем лучше.
Источник
Кандидоз — грибковое заболевание, дающее очень неприятные симптомы — нестерпимый зуд, выделения и жжение в половых органах. Если болезнь неправильно лечить и не предпринимать мер профилактики, будет беспокоить женщину всю жизнь, проявляясь в самые неподходящие моменты.
Особенности возбудителя кандидоза: что такое условно-патогенный
Молочница вызывается активностью грибковых микроорганизмов рода Candida. Этот грибок в норме присутствует практически у каждого человека. Его можно обнаружить и на коже, и на слизистых оболочках во рту, в дыхательных и мочеполовых путях, в кишечнике. Грибок может жить в организме мужчин и женщин. Его находят даже у грудных детей.
Когда человек здоров, у него крепкий иммунитет, микроорганизмы не представляют никакого вреда. При ослабленном иммунитете, нарушениях микрофлоры или развитии инфекционных заболеваний, возбудитель кандидоза активизируется, быстро размножается, образуя колонии, и отравляет организм заболевшего человека продуктами жизнедеятельности.
Такие микроорганизмы, способные существовать в организме человека, не вредя ему до создания определенных условий, называют условно-патогенными. Сюда относятся и грибы рода Candida.
Когда и почему активизируется молочница
Факторы, которые способствуют активизации условно-патогенных грибов:
- Экзогенные факторы (окружающая среда), которые предполагают проникновение кандиды в организм. Это температуры, способствующие мацерации (распариванию) кожи и потоотделению и воздействие на кожные покровы химических веществ (щелочей, кислот, спиртов).
- Эндогенные факторы, снижающие сопротивляемость организма. Сюда относят нарушения обменных процессов, хронические инфекции, заболевания кровеносной системы, беременность и т.д. На первом году жизни детей подверженность грибам Candida зависит от активности некоторых ферментов сыворотки крови (фунгистазы) и лизоцима слюны.
Наиболее склонны к заболеванию кандидозом:
- беременные женщины;
- люди, болеющие сахарным диабетом или другими эндокринными заболеваниями;
- пациенты, употребляющие сильнодействующие и гормональные лекарства (кортикостероиды, оральные контрацептивы, антибиотики);
- люди с ослабленным иммунитетом и пониженной концентрацией в крови лейкоцитов (больные онкологическими заболеваниями, лейкемией или лейкозом, СПИДом).
Как происходит заражение грибами рода Candida
Ввиду того, что распространены возбудители кандидоза довольно широко, они обнаруживаются в почве, воздухе, на продуктах питания — заражение ими практически неизбежно. Нередко новорожденные дети заражаются от матери, проходя по родовым путям или через руки медицинского персонала. У взрослых людей заражение часто происходит половым путем.
Симптомы кандидоза
Признаки заболевания молочницей разделяют на три группы:
- Поверхностный кандидоз (молочница слизистых и гладкой кожи);
- Висцеральный или системный кандидоз – заболевание, характеризующееся поражением внутренних органов и их систем;
- Кандидамикиды – отдельная группа, представляющая вторичные аллергические проявления.
Поверхностный кандидоз также разделяют на несколько «подвидов»:
- Кандидозный стоматит. Результат жизнедеятельности грибка — белесоватый налет на слизистой поверхности полости рта. Налет напоминает свернувшийся белок, легко снимается. При отсутствии лечения и низком иммунитете во рту образуются плотные пленки, после удаления которых образуются язвы и эрозии.
- Глоссит кандидозный. Характеризуется гиперемией и сухостью, наличием беловатой пленки на языке, в острой фазе заболевания. Хроническая форма заболевания приводит к атрофии сосочков языка, образованию налета серого цвета.
- Кандидоз в уголках рта. Проявляется в виде трещин и эрозий.
- Хейлит кандидозный – отечность, сухие корочки и трещины на губах.
- Кандидоз на больших складках – локализуется в паховых, подмышечных, межъягодичных зонах, под молочными железами, часто обнаруживается у полных женщин.
- Кандидоз на малых складках. Поражаются области между пальцами и складками кистей и стоп. Выражается появлением пустул и пузырьков, гиперемией кожи. Выражен зуд.
- Кандидоз генитальный — знакомая многим женщинам молочница. Этот вид заболевания проявляется в виде гиперемии слизистых оболочек половых органов, появляется налет белого цвета, выделения творожистой консистенции. Дополнительный признак – сильное жжение и зуд.
- Кандидозные онихомикозы и паронихии. Поражение околоногтевого валика, ощущение боли, припухлости. После этого процесс локализуется на самой ногтевой пластине.
Кандида легко расходится по организму, поэтому лечение грибка, обнаруженного в половой зоне только свечами и вагинальными таблетками (как рекламируется по телевизору) — не правильное. Бороться с кандидой нужно комплексно и только после обследования у гинеколога.
Как выглядит Candida
Выделения при молочнице
Кандида на коже
Кандидоз желудка
Молочница на языке
Колонии кандиды
Диагностика кандидоза
Диагностируется заболевание уже при осмотре пациента (визуальный метод). Гинеколог сразу видит зоны воспаления и налет белого цвета на участках, пораженных грибами. При осмотре обязательно берутся мазки на инфекции.
Далее проводятся лабораторные анализы взятого материала, посевы на специальные среды и последующее выявление дрожжевых клеток и псевдомицелия. Также выявляются другие патогенные возбудители инфекции — молочница, развиваясь и уничтожая полезные лактобациллы, быстро освобождает место для размножения других условных и истинных патогенов.
Лечение кандидоза
Лечение кандидоза основывается на подавлении (ингибировании) активности грибковых микроорганизмов рода Candida, которые вызывают это заболевание, лечении сопутствующих инфекций и укреплении местного иммунитета.
Терапия предполагает комплексный подход, методы которого предопределяют использование местного лечения, применение антибиотиков и общеукрепляющих препаратов.
Так как кандидозом болеют и мужчины и женщины, лечиться нужно обоим партнерам. Но лечение кандидоза у мужчин и женщин имеет некоторые отличия.
Лечение вагинального кандидоза у женщин
Лечение вагинального кандидоза подразумевает местное и общее лечение.
- Местная терапия подразумевает использование влагалищных кремов и свечей, которые содержат противогрибковые вещества. Применяя эти препараты, нужно помнить, что эффективность их снижается при неправильном введении. Так, необходимо предварительно удалить со слизистых оболочек влагалища налет и выделения (возможно, при помощи специальных спринцеваний), тогда действие препарата будет гораздо более эффективным.
- Параллельно назначаются лекарства для приема внутрь. Сюда относят такие препараты, содержащие флуконазол, натамицин, кетоконазол и др.
Кроме того, необходимо придерживаться правил личной гигиены, используя специальные средства. Обычное мыло в этом случае может привести к пересушиванию слизистой оболочки.
Лечение кандидоза у мужчин
Кандидоз встречается у мужчин реже, так как для возбудителя важно отсутствие воздуха, т.е. грибок для размножения должен проникнуть глубоко в уретру. Если это произошло, то лечение нельзя откладывать, иначе острая форма быстро перейдет в хроническую.
Для лечения применяются препараты местного и общего действия. Очаг грибковой инфекции уничтожается благодаря приему препарата, содержащего флуконазол. Местное же лечение состоит в нанесении на слизистую оболочку полового члена мази, содержащей клотримазол. Для большей эффективности перед нанесением мазей, необходимо промывать головку пениса слабым раствором соды.
Если у мужчины есть постоянная половая партнерша, ей тоже нужно лечиться, потому что, как было отмечено выше, возбудитель кандидоза передается половым путем.
Лечение хронического кандидоза
Хроническим кандидозом страдает около 3% женского населения. Рецидив молочницы может быть вызван любым инфекционным заболеванием или хронической инфекцией.
Лечить хронический кандидоз достаточно трудно и процесс это длительный. Для начала необходимо определить источник заболевания, от которого необходимо избавиться. На этом этапе наблюдаются самые большие трудности в диагностике, так как причин для болезни может быть масса.
Лечение хронического кандидоза также комплексное. В качестве противогрибковых препаратов назначают леворин или нистатин. Если эти лекарства не помогают, применяется амфотерицин. Параллельно пациент принимает препараты, содержащие витамины группы В, витамины А, С и др.
После 5 дней терапии, ее дополняют кератопластическими средствами. Длительность лечения – не менее 14 дней, в отдельных случаях курс продлевают.
Лечение кандидоза кожи
При выявлении кандидоза кожных покровов проводится:
- Устранение грибковых микроорганизмов. Для этого применяются антисептические и антимикотические средства – спиртовые или водные растворы бриллиантовой зелени, метиленового синего. Кроме того – мазь борной кислоты, жидкость Кастеллани, раствор резорцина, риванола, нитрата серебра и любые вещества, обладающие широким спектром антифунгального действия.
- Устранение мочеполового или кишечного очага кандидоза. В этих целях назначаются лекарственные препараты для орального приема, или средства для местного лечения (мази, кремы, свечи и т.д.).
- Ликвидация предрасполагающих факторов к кандидозу – хронических заболеваний, негативных воздействий извне и т.д.
Лечение кандидоза во время беременности
Состояние беременности делает женский организм слабым, он легко подвергается инфекционным заболеваниям. Кандидоз – одно из них. В этот период женщинам противопоказаны препараты общего действия, которые всасываются в кровь, поэтому лечение кандидоза у беременной женщины заключается только в местном лечении и устранении очага грибковой инфекции.
Гинеколог назначает свечи, кремы и вагинальные таблетки, снимающие симптоматику заболевания. Также с этой целью используют противовоспалительные и антисептические средства: бура в глицерине (тетраборат натрия), зеленка. Так как в первом триместре противопоказаны практически все препараты, эти растворы используют для обработки влагалища перед сном.
Препараты для лечения кандидоза
Какими препаратами лечить кандидоз, вид лечения и длительность курса определяет только врач. Существует множество различных лекарств, которые снимают симптоматику молочницы и свободно продается в аптеке, но самолечением заниматься недопустимо. Неправильный подбор и прием препаратов приведет к усугублению ситуации, а само заболевание перейдет в хроническую форму.
Среди основных препаратов для борьбы с молочницей популярны:
- Полиеновая группа антибиотиков (нистатин, натамицин);
- Триазоловые производные (флуконазол);
- Имидазолдиоксановые производные (ливарол);
- Имидазоловые производные (клотримазол).
Профилактика молочницы
Профилактические меры должны начинаться прекращением контактов с носителем инфекции. Параллельно необходимо соблюдать правила личной интимной гигиены и максимально укреплять состояние иммунитета. Крайне важно своевременно диагностировать и лечить венерические заболевания, так как кандидоз частый спутник болезней, передающихся через половой контакт.
Для исключения заражения следует придерживаться таких правил:
- Использование барьерных методов контрацепции;
- Своевременное обследование мочеполовой системы и лечение воспалительных и других заболеваний;
- Отказ от половых отношений с зараженными людьми;
- Нельзя пользоваться интимными дезодорантами, ароматизированными прокладками и тампонами;
- Следует носить белье только из натуральной ткани;
- Нельзя спринцеваться без надобности, так как этот процесс приводит к нарушению нормальной микрофлоры и заселению ее патогенными микроорганизмами.
Молочница – это не только дискомфорт, но и, прежде всего, активность в организме патогенных микроорганизмов. Чтобы эффективно лечить, а не залечивать это заболевание, необходимо пройти комплексное лабораторно-диагностическое обследование, на основе которого врач сможет составить план лечения.
Эффективность терапии подтверждается повторным исследованием, которое выявляет, остались ли грибы после применения лекарственных препаратов.
Поделиться ссылкой:
Источник
